
S’Abonner
Cliquez ici pour Gérer les Alertes par e-mail
Cliquez ici pour gérer les alertes par e-mail
Retour à Healio
Retour à Healio
Depuis plus d’une décennie, de nombreuses études ont rapporté que les antibiotiques macrolides et fluoroquinolones étaient associés à un allongement de l’intervalle QT, à des torsades de pointes et à une incidence accrue de mort subite.
Plusieurs antibiotiques ont été refusés par la FDA, et trois (grepafloxacine, sparfloxacine et témafloxacine) ont été retirés du marché en raison de torsades de pointes (TdP) et d’une mortalité cardiaque accrue. En 2013, la nature convaincante et la force des preuves ont incité la FDA à exiger des mises en garde sur les étiquettes des macrolides et des fluoroquinolones (érythromycine, clindamycine, azithromycine, ciprofloxacine, lévofloxacine et moxifloxacine).
Les scientifiques de la FDA ont écrit dans le New England Journal of Medicine que « les données indiquent des arythmies mortelles résultant de l’allongement de l’intervalle QT avec l’utilisation d’azithromycine, d’autres macrolides et de fluoroquinolones. »En raison de la surutilisation connue de ces médicaments, les auteurs ont également ajouté: « Cette possibilité devrait donner aux cliniciens une pause lorsqu’ils envisagent de prescrire des médicaments antibactériens, en particulier pour les patients présentant des facteurs de risque préexistants ou des conditions cliniques dans lesquelles le traitement médicamenteux antibactérien a un bénéfice limité. »

On peut se demander pourquoi la FDA n’a-t-elle pas simplement retiré ces médicaments du marché comme elle l’a fait avec 14 autres médicaments responsables du TdP qui ont été retirés depuis 1990? Réponse: Le retrait du marché n’est pas une option en raison de leur degré élevé d’efficacité, d’une pénurie mondiale d’antibiotiques efficaces et du problème croissant de la résistance aux antibiotiques.
Comprendre les rapports d’innocuité contradictoires
Malgré la richesse des preuves du contraire, trois publications récentes n’ont pas trouvé d’augmentation du risque cardiaque pour les macrolides et les fluoroquinolones. De telles contradictions dans la littérature médicale, en particulier lorsqu’elles sont rapportées dans la presse spécialisée, peuvent semer la confusion chez les patients et créer des problèmes que les prescripteurs doivent comprendre et être prêts à traiter avec leurs patients. Bien que les études puissent sembler contradictoires, leurs différences peuvent souvent être expliquées (par exemple, parce qu’elles ont étudié différentes populations de patients). D’un point de vue cardiaque, ces médicaments sont remarquablement sûrs pour la grande majorité des dizaines de millions de patients qui les prennent chaque année. Cependant, pour un sous-ensemble relativement petit d’individus souvent pas toujours représentés dans ces études, ces médicaments confèrent un risque clair de TdP et de mort subite.
Prenons le cas de l’azithromycine, un médicament utilisé en toute sécurité par plus de 55 millions de personnes généralement en bonne santé chaque année. Avec ce seul médicament, on estime que plusieurs milliers de décès en excès se produisent chaque année. Ces décès et les cas rapportés de TdP concernent généralement des patients présentant des facteurs de risque clairement définis (hypokaliémie, hypomagnésémie, sexe féminin, bradycardie, âge avancé, cardiopathie structurelle et / ou traitement concomitant avec d’autres médicaments prolongeant l’intervalle QT). Ce sont essentiellement les mêmes facteurs de risque qui contribuent à la réduction de la réserve de repolarisation et qui se sont avérés importants pour pratiquement tous les médicaments connus pour causer la PdT.
Trois études récentes qui n’ont pas trouvé d’augmentation de la TdP ou de la mort subite avec des macrolides ou des fluoroquinolones ont certaines caractéristiques en commun. Pour la plupart, ils ont examiné rétrospectivement des populations très saines qui connaissent peu de décès dans l’ensemble et ont inclus des patients présentant peu, voire aucun, des facteurs de risque connus de TdP. De plus, contrairement aux études qui ont révélé une mortalité accrue avec ces médicaments, une étude présentait une erreur majeure dans sa conception. Il a comparé le nombre de décès chez les patients prenant de l’azithromycine avec les décès dans une cohorte de comparaison comprenant des patients traités par de la lévofloxacine, l’un des antibiotiques connus pour prolonger l’intervalle QT et augmenter la mortalité.
Les résultats de ces études récentes ne peuvent infirmer la quantité massive de preuves cohérentes démontrant que ces médicaments ont la capacité d’induire une PdT chez les patients présentant des facteurs de risque connus. Les mises en garde émises par la FDA sont basées sur une analyse minutieuse des preuves provenant de nombreuses sources fiables et doivent être prises en compte lorsque les médecins prescrivent ces médicaments à des patients à haut risque de TdP. En raison de la force et de la cohérence des preuves trouvées dans les recherches en laboratoire, les essais cliniques, les rapports de cas de TdP et les signaux hautement pertinents dans le système de déclaration des événements indésirables de la FDA, le site Web CredibleMeds répertorie ces antibiotiques dans la catégorie « Risque connu de TdP ».
Gérer le risque de PdT lors de la prescription
Lors de la prescription de médicaments, le nombre de faits à prendre en compte est écrasant. Peu de cliniciens, s’il y en a, pouvaient se souvenir de tout ce qui se trouve sur les étiquettes de produits de plus en plus nombreuses pour les nombreux médicaments qu’ils prescrivent. La figure 1 montre la notice de l’un des antibiotiques les plus couramment prescrits, l’azithromycine. Le promoteur et la FDA ont inclus toutes les informations qu’ils considèrent comme ayant une valeur pour les prescripteurs, ce qui a donné lieu à un énorme document contenant plus de 1 000 faits. La mention du risque d’azithromycine de provoquer une TdP potentiellement mortelle (en cercle rouge) est difficile à trouver sans une loupe.

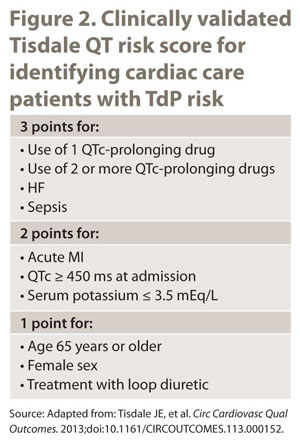
Des systèmes d’aide à la décision clinique sont en cours d’élaboration pour aider les cliniciens à gérer la myriade de faits sur les médicaments et les informations importantes contenues dans le dossier médical électronique. À la clinique Mayo, à l’Université de l’Indiana et aux hôpitaux Banner Health, les ordinateurs calculent les scores de risque QT en extrayant des informations sur les facteurs de risque des patients et envoient des avis pour aider les cliniciens à gérer les patients à haut risque de TdP. La figure 2 répertorie les éléments du score de risque QT développé à l’Université de l’Indiana et actuellement utilisé dans ce pays et dans le système de santé Banner. Il a été constaté que ces systèmes réduisent le nombre de fois où des patients à haut risque se voient prescrire des médicaments présentant un potentiel de PdT. Bien que ces résultats soient encourageants, la prochaine étape essentielle consistera à examiner l’effet de ces systèmes sur les résultats cliniques.
Pour identifier les patients à haut risque, ces systèmes d’aide à la décision clinique utilisent les listes de médicaments pouvant prolonger l’intervalle QT et/ ou provoquer un TdP qui se trouvent sur le site Web de CredibleMeds. L’accès aux listes est gratuit pour un usage non commercial, pour les soins aux patients et pour une utilisation dans la recherche à www.crediblemeds.org ou dans une application pour smartphone gratuite qui peut être téléchargée à partir des sites Web Apple (iOS), Google Play (Android) ou Windows Mobile. Les hôpitaux ou les systèmes de soins de santé qui souhaitent utiliser les listes de médicaments QT dans le cadre de leurs systèmes d’aide à la décision clinique peuvent le faire via une interface de programme d’application en ligne développée par CredibleMeds avec le soutien de la Safe Use Initiative de la FDA et de la Fondation Bert W. Martin.
Objectif d’une prescription sans danger
En résumé, lorsqu’il est clairement indiqué, les cliniciens ne devraient pas hésiter à prescrire des antibiotiques macrolides ou fluoroquinolones, mais, pour les patients présentant des facteurs de risque connus de TdP, ils devraient surveiller attentivement l’intervalle QT et / ou envisager des antibiotiques de remplacement plus sûrs.
- Inghammar M, et al. BMJ. 2016; doi: 10.1136/ bmj.i843.
- Mosholder AD, et al. En anglais J Med. 2013; doi: 10.1056 / NEJMp1302726.
- Rao GA, et al. Ann Fam Med. 2014; doi: 10.1370/afm.1601.
- Ray WA, et al. En anglais J Med. 2004; doi: 10.1056/NEJMoa040582.
- Ray WA, et al. En anglais J Med. 2012; doi: 10.1056/NEJMoa1003833.
- Sorita A, et al. Je Suis Med Informe l’Assoc. 2015; doi: 10.1136/amiajnl-2014-002896.
- Svanstrom H, et al. En anglais J Med. 2013; doi: 10.1056 / NEJMoa1300799.
- Tisdale JE, et al. Résultats des examens Cardiovasc de Circ. 2013; doi: 10.1161/ CIRCUS ARRIVE.113.000152.
- MCARB, et al. JAMC. 2016; doi: 10.1503/jamc.150901.
- Pour plus d’informations:
- Raymond L. Woosley, MD, PhD, est professeur d’informatique biomédicale et de médecine et chercheur invité de la Fondation Flinn au College of Medicine-Phoenix de l’Université de l’Arizona. Il est président d’AZCERT, le sponsor à but non lucratif du site CredibleMeds. Woosley est également membre de la section Gestion de la pratique et Soins de qualité du Comité de rédaction de Cardiology Today. Il peut être joint à [email protected] .
Information : Woosley ne rapporte aucune information financière pertinente.
S’Abonner
Cliquez ici pour Gérer les Alertes par e-mail
Cliquez ici pour gérer les alertes par e-mail
Retour à Healio
Retour à Healio