
imagine : „Heart Attack Grill” de Mary Sue. Licență: CC BY-SA 2.0
- definiția sindromului coronarian acut
- cele trei entități ale sindromului coronarian acut
- Epidemiologia sindromului coronarian acut
- etiologia sindromului coronarian acut
- cauze pentru sindromul coronarian acut
- Clasificarea sindromului coronarian acut
- Clasificarea sindromului coronarian acut
- Fiziopatologia sindromului coronarian acut
- sindromul coronarian acut ca ocluzie a unei artere coronare
- simptomele sindromului coronarian acut
- simptomele sindromului coronarian acut
- diagnosticul sindromului coronarian acut
- ECG și evaluarea enzimelor cardiace în sindromul coronarian acut
- creșterea segmentului ST monofazic-etapele infarctului
- ecocardiografie în sindromul coronarian acut
- patologia sindromului coronarian acut
- pete gălbui, țesut cicatricial albicios
- diagnosticul diferențial al sindromului coronarian acut
- boli similare cu sindromul coronarian acut
- terapia sindromului coronarian acut
- administrarea continuă de oxigen în sindromul coronarian acut
- administrarea acidului acetilsalicilic și a heparinei, ECG de stres în sindromul coronarian acut
- cateterismul Cardiac pentru NSTEMI
- evaluarea riscului pentru sindromul coronarian acut
- complicațiile sindromului coronarian acut
- prevenirea sindromului coronarian acut
definiția sindromului coronarian acut
cele trei entități ale sindromului coronarian acut
sindromul coronarian acut (ACS) este compus din trei entități:
- angină pectorală instabilă
- infarct miocardic fără supradenivelare de segment ST (NSTEMI)
- infarct miocardic cu supradenivelare de segment ST (STEMI)
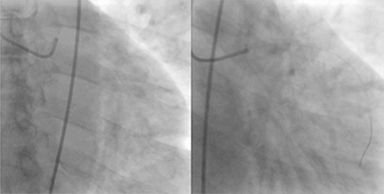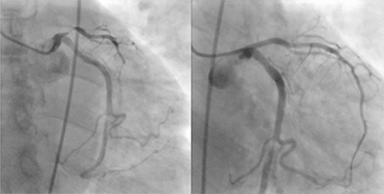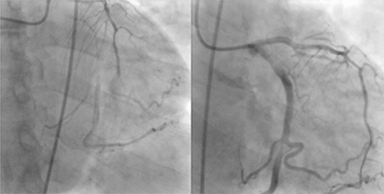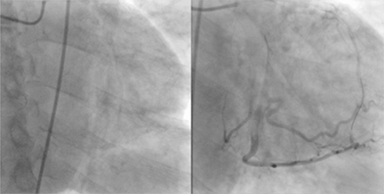
imagine: „sindromul coronarian acut (SCA)”, de Jer5150. Licență: CC BY-SA 3.0
| diagnostic | caracteristici clinice | constatări ECG | constatări de laborator |
| angina instabilă | durere toracică ischemică care apare în repaus sau cu niveluri de efort tolerate anterior | None sau depresiuni ale segmentului ST | None |
| non-ST-elevație
infarct miocardic (NSTEMI) |
durere toracică ischemică în orice situație | Niciuna sau depresiuni ale segmentului ST | troponină crescută |
| creșterea ST
infarct miocardic (STEMI) |
durere toracică ischemică în orice situație | creșteri ale segmentului ST | (troponină crescută) |
Epidemiologia sindromului coronarian acut
sindromul coronarian acut ca cea mai frecventă cauză de deces în țările industrializate
boala coronariană, care, printre altele, poate fi simptomatică ca ACS, este cea mai frecventă cauză de deces în țările industrializate. În fiecare an, aproximativ 8 milioane de persoane suferă de mortalitate legată de boala coronariană.
- SUA: 780.000 cazuri / an
- vârsta medie: 68 (IQR 56-79)
- M: F 3:2
- 70 % non-ST-elevație
etiologia sindromului coronarian acut
cauze pentru sindromul coronarian acut
în aproximativ 95% din cazuri, o placă ruptă, care s-a format în interiorul arterelor coronare în contextul aterosclerozei, este responsabilă pentru simptomele ACS. Artritidele, endocardita, consumul de cocaină, embolii ale protezelor valvei cardiace sau alte embolii paradoxale au o semnificație etiologică mai mică.
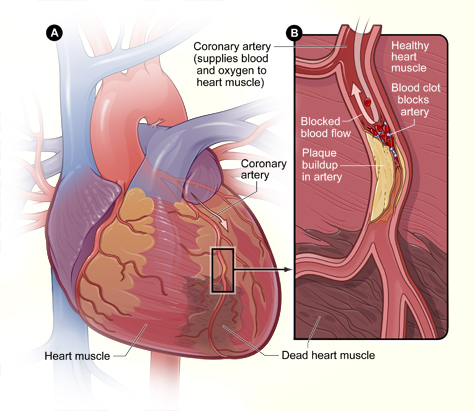
imagine: „Figura A este o prezentare generală a unei inimi și a unei artere coronare care prezintă leziuni (mușchi cardiac mort) cauzate de un atac de cord. Figura B este o secțiune transversală a arterei coronare cu acumularea plăcii și un cheag de sânge rezultat din ruperea plăcii.”de National Heart Lung and Blood Institute (NIH). Licență: Gemeinfrei
Clasificarea sindromului coronarian acut
Clasificarea sindromului coronarian acut
clasificarea ACS poate fi efectuată utilizând scorurile GRACE-Risk, care permit stratificarea riscului. Acest scor include parametri precum vârsta sau ritmul cardiac și trebuie calculat folosind software-ul GRACE-Risk-Scores.
riscul poate fi determinat atât pentru timpul de ședere în spital, cât și pentru rata mortalității post-staționare. Riscul de a muri în spital, de exemplu, cu un scor de < 108 puncte, este mai mic de 1%. Cu un scor de > 140 de puncte, totuși, riscul este de 3%.
Fiziopatologia sindromului coronarian acut
sindromul coronarian acut ca ocluzie a unei artere coronare
o placă cauzată de ateroscleroza manifestă în arterele coronare se rupe și eliberează componentele plăcii. Ca urmare, agregarea trombocitelor este activată în vasele de sânge.
embolizarea repetată poate duce la simptome de angină pectorală instabilă sau NSTEMI. Un tromb care provoacă ocluzia completă a arterei coronare are ca rezultat STEMI.
simptomele sindromului coronarian acut
simptomele sindromului coronarian acut
există adesea o durere bruscă, severă, care radiază de obicei la umărul stâng și brațul stâng. (Atenție: radiația în partea dreaptă a corpului este, de asemenea, posibilă!) Apare adesea fără efort anterior, se îmbunătățește doar ușor sau deloc prin administrarea de nitroglicerină sau odihnă și durează mai mult de 15 minute.
durerea poate fi descrisă ca o strângere insuportabilă, asemănătoare crampelor în piept. În plus, dispneea și teama de moarte, precum și slăbiciunea însoțitoare, greața și transpirația sunt tipice. De asemenea, pot apărea radiații la nivelul abdomenului superior, coloanei vertebrale sau gâtului. O scădere a tensiunii arteriale și a tahicardiei, însoțită de transpirații reci, pot fi semne ale unui început
diagnosticul sindromului coronarian acut
ECG și evaluarea enzimelor cardiace în sindromul coronarian acut
în plus față de istoricul medical și examenul fizic, care pot indica caracteristicile tipice ale durerii și pot dezvălui modificări ale tensiunii arteriale, un ECG cu 12 plumb și evaluarea enzimelor cardiace CK, CK-MB (specific pentru infarctul miocardic) și în special troponinele I și T, sunt cruciale.

imagine: „ECG hârtie 12 conduce,” de Madhero88. Licență: CC BY-SA 3.0
mai mult, evaluările pentru mioglobină, LDH, GOT, CRP și creatinină pot fi utile. Cu toate acestea, nivelurile de mioglobină pot crește, de asemenea, sub efort fizic puternic, iar GOT poate apărea și în celulele hepatice și mușchii scheletici, în afară de inimă. LDH poate servi doar ca un marker de lungă durată, deoarece începe să crească doar după 6-12 ore și atinge maximul după câteva zile.
creșterea segmentului ST monofazic-etapele infarctului
angina pectorală instabilă se caracterizează printr – o lipsă de creștere a nivelurilor de troponină. Atât pentru NSTEMI, cât și pentru STEMI, enzimele cardiace sunt modificate. STEMI, după numele său, se caracterizează printr-o înălțime monofazică a segmentului ST, care trece direct în valul T. În funcție de stadiul infarctului, această modificare poate varia:
- etapa 0( etapa inițială): până la 6 ore după infarct, marcată de obicei de o creștere maximă a undei T, etichetată ca sufocare-T
- Etapa 1 (infarct acut): la câteva ore până la zile după infarct, caracterizată prin elevația tipică monofazică ST
- Etapa 2 (etapa intermediară): înălțimea ST, precum și valul R, se deteriorează, apare așa-numita pierdere R și o mărire a undei Q, care, ca Pard Ilfte-Q, semnalează scufundarea miocardului. Se creează o modulare negativă de vârf a undei T
- Etapa 3 (etapa finală): la mai mult de 6 luni după infarct, modificările complexului QRS rămân, Pard Ozfe-Q durează de obicei chiar și o viață, în timp ce segmentul ST și valul T normalizează
cu NSTEMI, această creștere ST lipsește în ECG; în schimb, se poate observa depresia segmentului ST sau undele T profunde negative. Chiar dacă nu există o creștere directă a valorilor troponinei (70% după 3 ore, 90% după 6 ore), un infarct nu poate fi imediat exclus. Măsurătorile trebuie repetate la fiecare 3 ore.
începând cu a 3-a zi, valorile troponinei pot oferi informații despre amploarea infarctului. Nu sunt potrivite pentru diagnosticul unui reinfarct, deoarece rămân ridicate timp de aproximativ 2 săptămâni înainte ca nivelurile lor să revină la normal. Prin urmare, este mai bine să utilizați CK-MB în loc de troponină pentru a diagnostica re-infarctul post-MI. Markerii cardiaci pot fi influențați de alte boli, cum ar fi o embolie pulmonară, o degenerare cardiacă acută sau chiar insuficiență renală.
ecocardiografie în sindromul coronarian acut
în ecocardiografie, defectele de mișcare a peretelui pot fi afișate imediat. Cu toate acestea, standardul de aur este un examinarea cateterului cardiac efectuat cât mai repede posibil. Într-un RMN cardiac, cicatricile infarctului pot fi vizualizate.
patologia sindromului coronarian acut
pete gălbui, țesut cicatricial albicios
patologia poate fi urmărită până la lipsa fluxului sanguin către țesutul cardiac. Cu perfuzie mai mică de 25% din fluxul normal, țesutul este deteriorat ireversibil. După 6-12 ore, deteriorarea poate fi văzută prin microscopul luminos sub formă de pete gălbui.
rezultă miocitoliza completă, începând cu decolorarea nucleelor celulare și pierderea striației încrucișate. După câteva zile, se formează țesut de granulare, care conține o margine hemoragică și multe leucocite marginale. Numai după 2 săptămâni apare țesutul cicatricial albicios.
diagnosticul diferențial al sindromului coronarian acut
boli similare cu sindromul coronarian acut
modificările ECG pot fi atribuite și altor boli. De exemplu, creșterile ST pot apărea și în timpul pericarditei sau hipertrofiei cardiace stângi, iar undele Q profunde pot apărea în timpul emboliei pulmonare, sindromului Wolff-Parkinson-White sau cardiomiopatiei hipertrofice.
mai mult, toate celelalte cauze ale durerii toracice trebuie să fie clar distinse de ACS. Cele mai importante cauze sunt embolia pulmonară, disecția aortică, pneumotoraxul de tensiune și ruptura spontană a esofagului (sindromul Boerhaave). Mai mult, miocardita, pericardita și durerile toracice musculo-scheletice sunt diagnostice diferențiale importante care apar în timpul testelor academice.
terapia sindromului coronarian acut
administrarea continuă de oxigen în sindromul coronarian acut
de la tratamentul inițial până la diagnosticul final, oxigenul poate fi administrat. Se recomandă, de asemenea, menținerea corpului superior într-o poziție ridicată pentru ameliorarea dificultății de respirație sau a insuficienței cardiace. Nitroglicerina (1 capsulă sau 2 squirts = 0,8 mg, 1-5 mg intravenos, atenție: contraindicat pentru SBP < 90 mm Hg și administrarea inhibitorilor PDE-5!) poate fi administrat, iar morfina (3-5 mg intravenos la fiecare 5-10 minute) poate fi administrată în timpul durerii puternice care nu este ameliorată de nitroglicerină.
administrarea acidului acetilsalicilic și a heparinei, ECG de stres în sindromul coronarian acut
mai mult, toți pacienții primesc acid acetilsalicilic (250-500 mg); în cazul unui infarct, aceștia trebuie să primească și heparină (5000 UI). Injecțiile intramusculare nu trebuie efectuate deoarece valorile CK cresc și fac imposibilă terapia cu liză. În timpul anginei pectorale instabile, care poate fi distinsă în siguranță de un infarct numai după 6 ore, sunt necesare mai multe teste diagnostice, cum ar fi un ECG de stres. Ulterior, se ia o decizie privind terapia ulterioară.
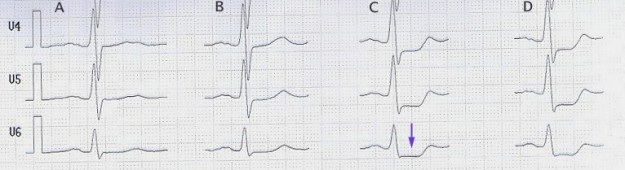
imagine: „test de stres cu St-depresie (săgeată) de la 100 W (coloana C),” de JHeuser. Licență: CC BY-SA 3.0
cateterismul Cardiac pentru NSTEMI
în cazul NSTEMI, cateterismul cardiac este obligatoriu, intervalul de timp pentru implementare variind de la 2-72 ore, în funcție de profilul de risc al pacientului. Pentru STEMI, vasul coronarian obstrucționat trebuie revascularizat cât mai repede posibil prin intermediul PCI.
evaluarea riscului pentru sindromul coronarian acut
aceasta are prioritate la toți pacienții cu SCA suspectați. Există multe instrumente de stratificare a riscurilor disponibile. Scopul lor este de a prezice evenimente cardiace adverse majore (MACE).
scor cardiac pentru pacienții cu dureri toracice
| istoric | foarte suspect | 2 |
| moderat suspect | 1 | |
| ușor suspect | 0 | |
| ECG | depresie semnificativă ST | 2 |
| tulburări de repolarizare nespecifice | 1 | |
| Normal | 0 | |
| Varsta | olfactiv 65 ani | 2 |
| 45-65 ani | 1 | |
| ≤ 45 ani | 0 | |
| factori de risc | 3 factori de risc sau antecedente de boală aterosclerotică | 2 |
| 1 sau 2 factori de risc | 1 | |
| nu sunt cunoscuți factori de risc | 0 | |
| Tropin | 3x limita normală | 2 |
| 1—3x limită normală | 1 | |
| ≤ limita normală | 0 |
factori de risc
- hipertensiune
- diabet
- hipercolesterolemie
- obezitate (IMC > 30)
- istoric familial pozitiv de SCA < 65 ani
- boli cardiovasculare cunoscute (CAD, TIA / accident vascular cerebral, PAD)
- fumat
folosind scorul cardiac
| scor cardiac | % dintre pacienți | % MACE | tratament recomandat |
| 0-3 | 32 | 1-2 | descărcare |
| 4-6 | 51 | 12-17 | observați, reducerea riscului, testarea neinvazivă |
| 7-10 | 17 | 50-65 | recunoașteți, managementul medical, luați în considerare testarea invazivă timpurie |
complicațiile sindromului coronarian acut
complicațiile ACS sunt complexe; severitatea lor depinde de amploarea leziunii miocardice. În funcție de zona afectată, poate apărea insuficiență ventriculară dreaptă sau stângă sau, în cazul unui mușchi papilar deteriorat, insuficiență a valvelor atrioventriculare.
tulburările de ritm cardiac pot rezulta din privarea unei zone, ceea ce poate duce chiar la un stop cardiac brusc. În plus față de șocul cardiogen, există amenințarea ruperii anevrismului miocardic. Mai mult, este posibilă o ruptură miocardică. Ca urmare a infarctului, pericardita poate apărea în continuare în următoarele 6 săptămâni.
prevenirea sindromului coronarian acut
deoarece 95% din cazurile ACS sunt manifestări ale bolii coronariene, scopul este de a evita această din urmă afecțiune. Pentru prevenirea bolilor coronariene, se recomandă eliminarea factorilor de risc, în special a factorilor de risc majori, cum ar fi colesterolul, hipertensiunea arterială, diabetul zaharat și fumatul. Abordările vizează în principal modificări comportamentale, cum ar fi nutriția și exercițiile fizice. Aceste abordări pot fi, de asemenea, asistate de medicamente.
studiu pentru scoala medicala si placi cu Lecturio.
- USMLE Step 1
- USMLE Step 2
- COMLEX Level 1
- COMLEX Level 2
- ENARM
- NEET