Z Jedné Lékařské fakulty na Další
Jesse Vislisel a Thomas Ötting, MS, MD
Klasifikace
Diabetická retinopatie se dělí na dvě hlavní třídy: nonproliferative a proliferativní. Slovo „proliferativní“ označuje, zda existuje neovaskularizace (abnormální růst krevních cév) u retinálního onemocnění bez neovaskularizace, se nazývá neproliferativní diabetická retinopatie (NPDR). Jak nemoc postupuje, může se vyvinout v proliferativní diabetickou retinopatii (PDR), která je definována přítomností neovaskularizace a má větší potenciál pro závažné vizuální důsledky.
NPDR-hyperglykémie vede k poškození kapilár sítnice. To oslabuje kapilární stěny a vede k malým výlevům lumenů cév, známých jako mikroaneuryzma. Mikroskopické nakonec prasknutí tvořit krvácení hluboko uvnitř sítnice, vymezená vnitřní limitující membrány (ILM). Vzhledem k jejich tečkovitému vzhledu se nazývají krvácení“ dot-and-blot“. Oslabené cévy se také stávají netěsnými, což způsobuje prosakování tekutiny do sítnice. Tekutiny depozice pod makulou, nebo makulární edém, se střetává s makulou je normální funkce a je častou příčinou ztráty zraku u pacientů s DR. Usnesení tekutiny jezer může zanechat usazeniny, podobně jako ustupující řeky po povodni. Tento sediment se skládá z lipidových vedlejších produktů a jeví se jako voskovitý, žluté usazeniny nazývané tvrdé exsudáty. Jak NPDR postupuje, postižené cévy se nakonec zablokují. Tato překážka může způsobit infarkt vrstvy nervových vláken, což má za následek načechrané bílé skvrny nazývané skvrny z bavlněné vlny (CWS).
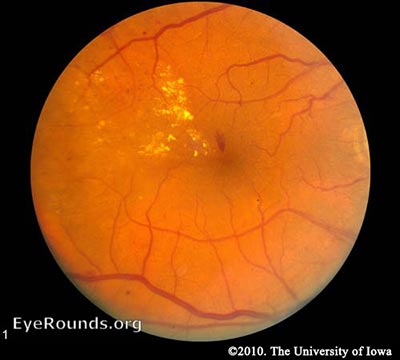
NPDR
NPDR je dále rozdělena na základě zjištění sítnice:
Brzy NPDR – alespoň jeden microaneurysm přítomen na sítnice zkoušku.
Mírná NPDR – Vyznačuje více microaneurysms, dot-blot krvácení, žilní korálkování, a/nebo vatovitá.
těžké NPDR-v nejtěžším stádiu NPDR najdete skvrny z vaty, žilní obruby a závažné intraretinální mikrovaskulární abnormality (IRMA). Diagnostikuje se pomocí pravidla “ 4-2-1.“Diagnóza se provádí, pokud má pacient některou z těchto vlastností: difúzní intraretinal krvácení a microaneurysms ve 4 kvadrantech, žilní korálkování v ≥2 kvadranty, nebo IRMA v ≥1 kvadrantu. Během jednoho roku bude 52-75% pacientů spadajících do této kategorie postupovat k PDR (Aiello 2003).
PDR – Jak již bylo zmíněno dříve, sítnice má vysoký metabolický požadavek, tak s pokračující ischemie, retinální buňky reagují tím, že uvolnění angiogenních signálů, jako jsou vaskulární endoteliální růstový faktor (VEGF). Angiogenní faktory, jako je VEGF, stimulují růst nových krevních cév sítnice, aby obcházely poškozené cévy. Toto se označuje jako neovaskularizace. V PDR fibrovaskulární proliferace přesahuje ILM. Může to znít jako dobrý nápad, ale nová plavidla jsou děravá, křehká a často špatně směrovaná. Mohou dokonce vyrůst ze sítnice a do sklivce. Jako skelná zmenšuje s věkem, to táhne na tyto křehké cévy a může způsobit jejich roztržení, což vede k sklivce krvácení a náhlou ztrátu zraku. Tyto cévy mohou také zjizvit a vytvářet silné kotvy mezi sítnicí a sklivcem, což způsobuje trakci na sítnici. Pokud je vytvořena dostatečná síla, může dojít k odchlípení sítnice. To je další mechanismus, kterým DR může způsobit náhlou ztrátu zraku. Pokud sítnice není brzy znovu připojena, zejména pokud se jedná o makulu, může být vidění trvale ohroženo.
Zatímco účinky neovaskularizace v PDR může být zničující, nejčastější příčinou ztráty zraku u diabetiků je makulární edém. Makulární edém se může objevit v NPDR,ale je častější u závažnějších případů DR kvůli netěsnosti nových krevních cév (Wani 2003).
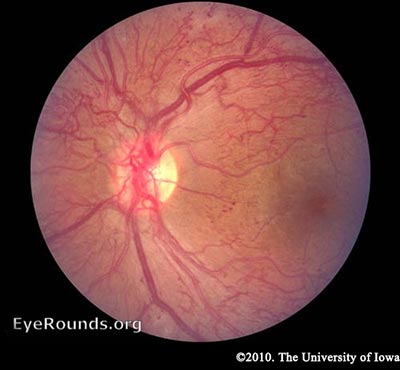
PDR
diabetici mohou mít také problémy umístěné více vpředu v oku. Angiogenní molekuly, které jsou produkovány sítnicí, se mohou vznášet vpředu, což způsobuje neovaskularizaci duhovky. Tyto cévy mohou růst do úhlu přední komory, kde sídlí trabekulární síťovina, odtok oka. To může bránit odtoku vodné tekutiny, zvýšit nitrooční tlak a způsobit akutní glaukom.

