Ultimo aggiornamento: lunedì, febbraio 4, 2013
Diagnosi dei problemi di rugosità della spalla
Affinché la spalla funzioni in modo efficace il movimento regolare deve verificarsi in una serie di articolazioni critiche e interfacce di movimento. Questi includono le articolazioni:
- tra l’omero e la scapola (articolazione gleno-omerale o “palla e presa”)
- tra la clavicola e la scapola (articolazione acromioclavicolare) e
- tra la clavicola e lo sterno (articolazione sternoclavicolare).
Il movimento regolare deve avvenire anche alle interfacce di movimento:
- tra la scapola e la parete toracica (interfaccia di movimento scapolo-toracico) e
- tra la parte superiore del braccio e i tessuti circostanti (interfaccia di movimento omeroscapolare).
Rugosità cattura rettifica scricchiolio o scattare in uno qualsiasi di questi punti può interferire con il funzionamento della spalla.
Solo perché il rumore viene prodotto sullo spostamento della spalla non significa che sia presente un problema serio. D’altra parte la perdita del movimento regolare della spalla può privare l’articolazione della sua normale gamma di comfort di movimento e funzione.
Una buona storia e un esame fisico insieme a raggi X di qualità forniscono informazioni sufficienti per diagnosticare la maggior parte dei problemi importanti della rugosità della spalla.

Valutazione della spalla ruvida
:
Articolazioni e
Interfacce di movimento
Ci sono cinque aree in cui è necessaria la scorrevolezza per la funzione della spalla.
Articolazioni cartilaginee
Tre di queste sono articolazioni cartilaginee-cartilaginee: le articolazioni acromioclavicolari gleno-omerali e sternoclavicolari. Queste articolazioni sono stabilizzate da legamenti capsule articolari e labra intraarticolare o menischi. La levigatezza delle loro superfici cartilaginee è a rischio di malattia articolare infiammatoria degenerativa traumatica metabolica congenita e non settica. Selezionando i link nei paragrafi seguenti è possibile vedere alcuni dei criteri necessari e sufficienti che usiamo nel fare diverse diagnosi di rugosità della spalla.
Cinque aree
Il collasso dell’osso che sostiene la superficie articolare può essere causato da tumore di necrosi avascolare o osteomielite. Lacrime labrali o corpi sciolti possono essere interposti tra le superfici articolari causando rugosità articolare.
All’articolazione gleno-omerale diversi processi producono diversi modelli di distruzione della superficie articolare.
Nella malattia degenerativa delle articolazioni la cartilagine glenoidea e l’osso subcondrale sono tipicamente indossati posteriormente a volte lasciando intatta la cartilagine articolare anteriormente. La cartilagine della testa omerale è erosa in un modello “Frate Tuck” di calvizie centrale spesso circondato da un bordo di cartilagine rimanente e osteofiti. Se risultati simili sorgono dopo un infortunio o altra causa la condizione è chiamata malattia articolare degenerativa secondaria.
Nell’artrite infiammatoria come l’artrite reumatoide della spalla, la cartilagine viene solitamente distrutta uniformemente sulle superfici articolari omerale e glenoidea.
L’artropatia lacrimale della cuffia si verifica quando un difetto cronico della cuffia dei rotatori di grandi dimensioni sottopone la cartilagine articolare omerale scoperta all’abrasione dalla sottosuperficie dell’arco coracoacromiale. L’erosione della cartilagine articolare omerale inizia superiormente piuttosto che centralmente. L’artropatia neurotrofica sorge in associazione con il diabete di siringomielia o altre cause di denervazione articolare. L’osso articolare e subcondrale vengono distrutti a causa della perdita degli effetti trofici e protettivi del suo apporto nervoso.
Nell’artropatia capsulorrhaphy un intervento chirurgico precedente per instabilità gleno-omerale porta alla distruzione della superficie articolare. In questa situazione un’eccessiva capsulorraphy anteriore o posteriore produce una traduzione obbligata che costringe la testa dell’omero fuori dalla sua normale relazione concentrica con la fossa glenoidea. Il contatto gleno-omerale eccentrico aumenta le pressioni di contatto e l’usura della superficie articolare. Più comunemente sopra serraggio della capsula anteriore produce obbligare traslazione posteriore glenoid usura posteriore e usura centrale della cartilagine articolare omerale.
Le altre due posizioni che richiedono scorrevolezza sono articolazioni atipiche: l’interfaccia di movimento scapolo-toracico e l’interfaccia di movimento omeroscapolare non articolare. In queste posizioni il movimento si verifica tra i piani tissutali piuttosto che alle articolazioni rivestite con cartilagine articolare.
Malallineamento delle superfici di scorrimento le irregolarità superficiali o l’ispessimento del tessuto interposto possono interferire con il movimento regolare di queste articolazioni. Una delle più comuni di queste condizioni cliniche è l’abrasione subacromiale.
Scorrevolezza e movimento
I concetti di scorrevolezza e movimento sono strettamente correlati. Se le superfici articolari gleno-omerali sono ruvide a causa della malattia degenerativa delle articolazioni gleno-omerali, ad esempio, la spalla avrà una marcata tendenza a diventare rigida. Il ripristino della funzione a tale articolazione può richiedere non solo un’artroplastica resurfacing per ripristinare la levigatezza gleno-omerale, ma anche un rilascio capsulare e un allungamento del tendine per ripristinare il movimento. Eppure la mancanza di scorrevolezza e rigidità non devono coesistere. La necrosi avascolare con collasso dell’osso subcondrale priva la spalla della normale levigatezza ma di solito non è associata a rigidità. Al contrario, una spalla congelata priva una spalla del suo movimento, ma la rugosità della superficie articolare non è presente. Poiché questi due parametri della normale funzione articolare sono distinguibili e richiedono un trattamento separato e distinto, li discutiamo in due diverse sezioni.
Storia
La storia include una descrizione dell’insorgenza del problema il meccanismo di eventuali lesioni e la natura e la progressione delle difficoltà funzionali. Manifestazioni sistemiche o poliarticolari di sepsi malattia degenerativa delle articolazioni o artrite reumatoide possono fornire indizi utili. Una storia passata di frattura steroide del farmaco o di lavoro alle profondità può suggerire la diagnosi di necrosi avascolare. Lesioni o interventi chirurgici precedenti aumentano il rischio di cicatrici da infezione o contorni superficiali anormali. Il disuso può dar luogo a posizioni relative anomale delle superfici mobili.
I sintomi da mancanza di scorrevolezza si verificano tipicamente durante l’uso della spalla. Spesso il paziente può descrivere determinati movimenti che sono manovre problematiche o specifiche che sono necessarie per” sbloccare ” o superare un certo punto critico. Occasionalmente i pazienti descriveranno una sensazione di apparente instabilità o spostamento indesiderato della spalla. Le posizioni e le circostanze che suscitano il problema funzionale devono essere accuratamente definite nella storia. Il paziente deve anche essere chiesto circa la risposta della spalla al trattamento precedente tra cui esercizi iniezioni terapia fisica e chirurgia.
L’età del paziente al momento della presentazione può fornire preziosi indizi per la diagnosi. Abbiamo alcuni dati sull’età al momento della presentazione per: malattia degenerativa delle articolazioni (vedi figura 1) artrite reumatoide (figura 2) artropatia capsulorrapica (figura 3) necrosi avascolare (figura 4) e artropatia lacrimale della cuffia (figura 5).
L’esame fisico
L’esame fisico comprende l’attenta osservazione della postura del paziente per asimmetrico spalla cadente e atrofia muscolare. Il ritmo della rotazione attiva e dell’elevazione in piani diversi è osservato per le interruzioni nella continuità. Il paziente è invitato a dimostrare eventuali manovre che producono rugosità cattura scattare o bloccare e di localizzare il sito del problema puntando con il dito opposto. I pazienti sono solitamente abbastanza in grado di indicare uno dei cinque siti anatomici comunemente associati alla rugosità.
L’esaminatore può aiutare a distinguere la rugosità scapulotoracica dai problemi gleno-omerali o dai problemi all’interfaccia del movimento omerotoracico limitando selettivamente il movimento prima in un sito e poi nell’altro. Scrollarsi di dosso protrarre e ritrarre la scapola mentre l’esaminatore non consente il movimento gleno-omerale consente una valutazione indipendente della scorrevolezza dell’interfaccia del movimento scapolo-toracico. La palpazione per il sito di rugosità può localizzare il problema al bordo mediale superiore della colonna vertebrale della scapola. Alternativamente ruotando ed elevando il braccio mentre l’esaminatore stabilizza l’acromion della clavicola e la colonna vertebrale scapolare sulla parete toracica consente una valutazione indipendente dell’articolazione gleno-omerale e dell’interfaccia di movimento omeroscapolare. La rugosità nell’area subacromiale dell’interfaccia di movimento omeroscapolare non articolare si manifesta solitamente alla rotazione del braccio vicino a 90 gradi di elevazione omerotoracica una posizione in cui la capsula è normalmente lassista. Crepitance su questa manovra che riproduce il reclamo del paziente costituisce un segno di abrasione subacromiale positivo”.”La rugosità tra l’inserzione sottoscapolare e la testa corta del bicipite è evidente sulla rotazione del braccio sul lato mentre il bicipite è stretto isometricamente. Crepitance all’articolazione gleno-omerale è spesso meglio palpata posteriormente appena sotto l’angolo dell’acromion. Può essere accentuato premendo l’omero verso il glenoide mentre l’articolazione viene ruotata. I sintomi delle articolazioni sternoclavicolari o acromioclavicolari sono solitamente facili da localizzare all’esame fisico.
Il tenore e la posizione del rumore danno un indizio sulla sua eziologia. Ad esempio, una scapola a scatto di solito produce un clunking acuto simile al rumore prodotto quando due serie di nocche vengono sfregate l’una contro l’altra. L’abrasione subacromiale di solito produce una crepitance più acuta come il suono dell’ovatta su un pezzo di carta. La griglia ossea secca è tipica della rugosità della cartilagine articolare gleno-omerale producendo una griglia come carta vetrata su legno.
Poiché la rugosità della spalla può essere accompagnata da rigidità e debolezza della spalla, è necessario registrare l’intervallo di movimento gleno-omerale e scapolo-toracico e la forza dei motori della spalla.
Radiografie
La storia e l’esame fisico dovrebbero indicare la probabile causa e il significato funzionale della rugosità. L’esame clinico suggerirà quali radiografie possono essere utili. Così la valutazione radiografica è personalizzato alla presentazione clinica del paziente piuttosto che ordinato come parte di una ” routine.”
La rugosità scapulotoracica deve essere valutata da una vista antero-posteriore nel piano della scapola (vedi figura 6) e da una vista laterale nel piano della scapola (vedi figura 7) per rivelare osteocondromi o fratture malunite della scapola o delle costole. La tomografia computerizzata (CT) può aiutare a localizzare i siti di entità specifiche, ma è di valore minimo nella valutazione di una scapola a scatto derivante da una postura anormale.
Una vista verso il basso dell’articolazione acromioclavicolare e una radiografia ascellare forniscono una buona valutazione a due piani di questa articolazione.
La rugosità sternoclavicolare può essere valutata al meglio con una TAC.
L’articolazione gleno-omerale viene radiografata utilizzando una vista antero-posteriore nel piano della scapola e una vera vista ascellare. Se il braccio è posto nella “posizione centrata”, il centro della superficie articolare omerale si trova nel mezzo della fossa glenoidea (vedi figura 8). Un anteroposteriore vista e ascellare vista presa con il braccio in questa posizione centrata forniscono un’eccellente opportunità per valutare lo spessore della cartilagine spazio tra l’osso subcondrale dell’omero e della glena per valutare la regolarità dell’osso subcondrale e a valutare qualsiasi traduzione della testa dell’omero relativa alla glena. La radiografia antero-posteriore presa nel piano scapolare con il braccio in posizione centrata pone il collo omerale nel profilo massimo che è necessario per l’uso accurato di un modello di protesi omerale.
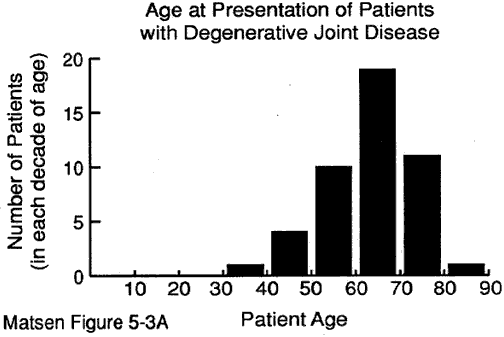
Figura 1 – l’Età di
di presentazione per
malattia degenerativa
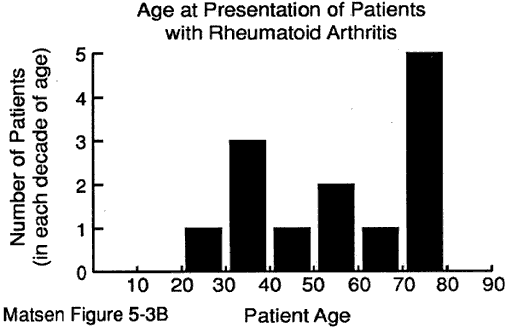
Figura 2 – l’Età di
di presentazione per
artrite reumatoide
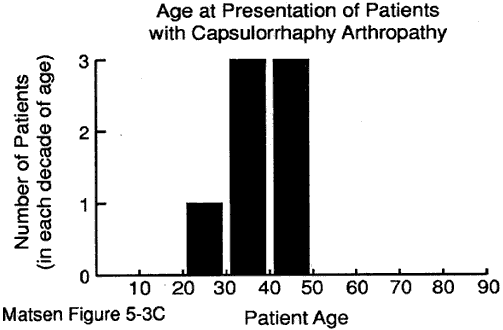
Figura 3 – Età
di presentazione per
capsulorraphy artropatia
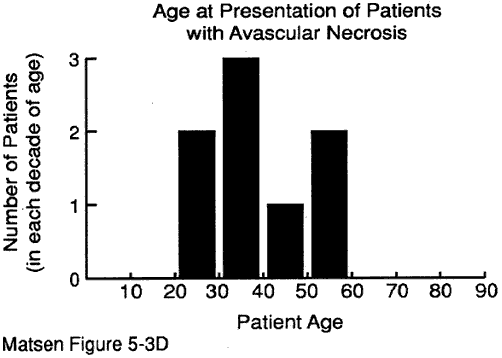
Figura 4 – l’Età al momento dell’
presentazione per avascolare
necrosisavascular necrosi
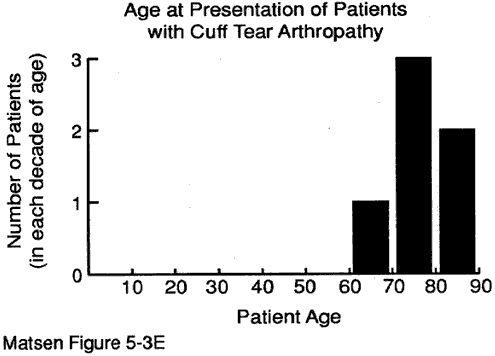
Figura 5 – l’Età di
di presentazione per
bracciale lacrima di artropatia
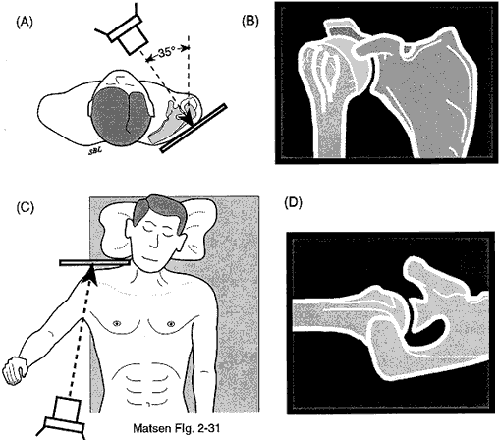
Figura 6 – Anteroposteriore
vista nel piano della scapola
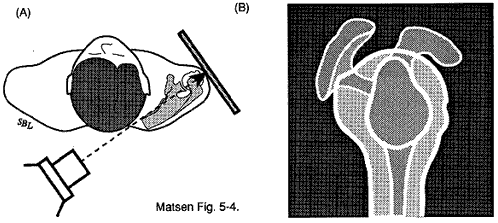
Figura 7 – vista Laterale
nel piano della scapola
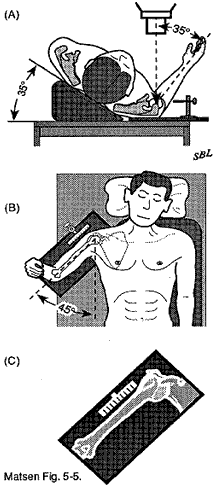
Figura 8
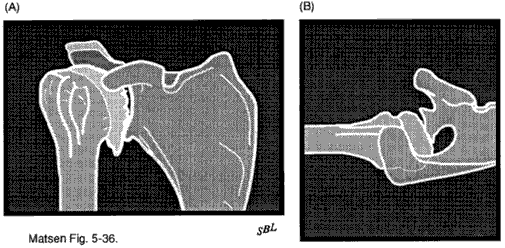
Figura 9 – Radiografie
di dejenerative malattia articolare
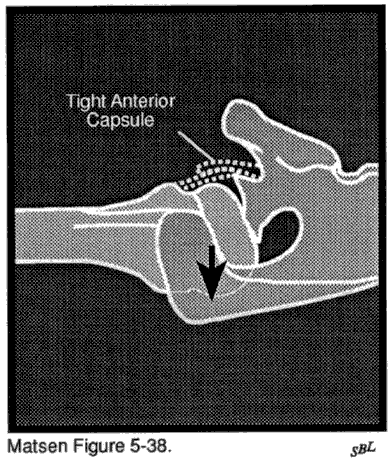
Figura 10
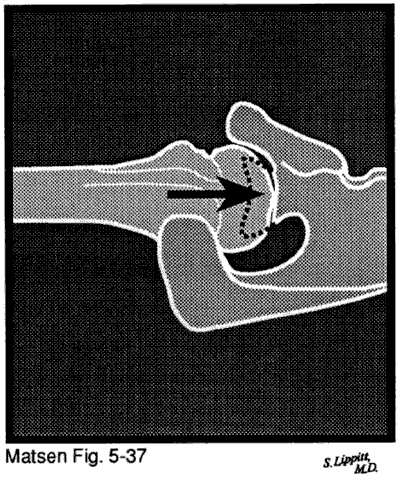
Figura 11
Casualmente l’anatomia dell’omero prossimale. e la relazione della scapola sulla parete toracica consente di ottenere radiografie che rivelano contemporaneamente il profilo dell’omero prossimale e del glenoide. Perché questa visione centri di testa dell’omero sulla glenoide è anche la proiezione più probabile che rivelano l’assottigliamento dell’aspetto centrale della omerale cartilagine articolare tipica della malattia degenerativa delle articolazioni (il “Frate Tuck” pattern), mentre le radiografie con il braccio in altre posizioni possono indicare la presenza di uno strato più spesso di cartilagine alla periferia della testa.
L’anatomia pertinente è semplice. Il piano della scapola fa un angolo di 35 gradi con il piano del torace. Il collo omerale è in 35 gradi di retroversione rispetto all’avambraccio del gomito flesso. Il collo omerale è anche a 45 gradi con l’asse lungo dell’albero omerale. Quindi se l’avambraccio del gomito flesso è perpendicolare al piano del torace e se l’omero viene rapito di 45 gradi il centro della testa omerale è puntato al centro del glenoide. Con il braccio in questa posizione una radiografia antero-posteriore nel piano della scapola rivelerà le relazioni desiderate (vedi figura 8).
Nella malattia degenerativa delle articolazioni queste radiografie (vedi figura 9) mostrano tipicamente un restringimento dello spazio cartilagineo tra la testa omerale e la formazione di osteofiti della sclerosi glenoidea e un modello di usura posteriore in cui la testa omerale è sublussata posteriormente in associazione con l’erosione della metà posteriore del glenoide. Questa sublussazione posteriore può essere particolarmente marcata nell’artropatia capsulorrapica (vedere figura 10). Nella necrosi avascolare il reperto radiografico predominante è il collasso dell’osso subcondrale della testa dell’omero. Nell’artrite reumatoide avanzata (vedi figura 11) i risultati predominanti di solito includono la perdita dello spazio cartilagineo tra l’omero e le erosioni glenoidee ai margini delle superfici articolari omerali erosione mediale del glenoide e osteopenia generalizzata; questi cambiamenti sono spesso simmetrici che interessano entrambe le articolazioni gleno-omerali.
L’anatomia ossea dell’interfaccia di movimento omeroscapolare può essere vista sulla vista antero-posteriore nel piano della scapola la vista laterale della scapola e la vista ascellare. Queste radiografie possono rivelare una ridotta sclerosi intervallo radiografico acromioumerale della sottosuperficie dell’acromion anomalie acromiali trazione speroni nel legamento coracoacromiale e fratture malunited o non united dell’acromion. Queste viste possono dimostrare altre potenziali cause di rugosità nell’interfaccia di movimento omeroscapolare non articolare come anomalie delle fratture tuberose dell’omero prossimale malunited e depositi di calcio funzionalmente significativi nei tendini della cuffia. Non abbiamo trovato la forma dell’acromion stesso utile per separare quelle spalle che hanno rugosità subacromiale da quelle che non lo fanno.
L’imaging della cuffia dei rotatori viene eseguito solo se influisce sulla gestione del paziente. Se il paziente soddisfa i nostri criteri per l’esplorazione dello spazio subacromiale come descritto di seguito, di solito eviteremo l’imaging del bracciale perché saremo in grado di valutare il bracciale direttamente all’intervento chirurgico e avremo ottenuto il permesso preoperatorio del paziente di eseguire qualsiasi intervento chirurgico del bracciale indicato.
Qualità della vita
Utilizzando il Simple Shoulder Test abbiamo raccolto dati sugli effetti funzionali di alcune cause comuni di rugosità della spalla quando i pazienti si sono presentati per la valutazione. Abbiamo dati per la malattia degenerativa delle articolazioni (figura 12) artrite reumatoide (figura 13) artropatia capsulorrapica (figura 14) necrosi avascolare (figura 15) e artropatia lacrimale della cuffia (figura 16).
Abbiamo anche completato un ampio studio di “Autovalutazione del paziente dello stato di salute e della funzione nella malattia degenerativa delle articolazioni gleno-omerali” che presentiamo qui.
Gli ortopedici sono di vitale importanza per ottimizzare la qualità della vita per i loro pazienti. La quantificazione dello stato di salute e della funzione è fondamentale per comprendere l’impatto delle condizioni muscolo-scheletriche croniche e per determinare l’efficacia delle diverse strategie di gestione. Con il crescente interesse nella gestione della salute e dell’assistenza sanitaria, tali misurazioni possono aiutare a determinare quali condizioni e quali trattamenti meritano la massima priorità.
Recentemente i questionari di autovalutazione dei pazienti sono stati stabiliti come strumenti significativi e pratici per valutare lo stato di salute e la funzione. Gli effetti delle condizioni muscoloscheletriche sono spesso abbastanza evidenti per il paziente; quindi questi effetti sono facilmente rilevabili dall’autovalutazione del paziente.
Gli scopi di questo articolo sono:
- dimostrare la praticità dell’autovalutazione del paziente in ufficio nella documentazione dello stato di salute e della funzione in una popolazione di individui con una condizione muscoloscheletrica ben definita: malattia degenerativa gleno-omerale primaria
- per confrontare i risultati dello stato di salute con quelli attesi in una popolazione generale che corrisponde all’età e
- per determinare quali parametri dello stato di salute generale erano più strettamente associati alla perdita della funzione della spalla.
Metodi: Popolazione di pazienti
Questo studio riguarda 103 pazienti consecutivi che si presentano all’autore senior per la valutazione e la gestione della malattia degenerativa primaria delle articolazioni gleno-omerali. Ogni paziente ha incontrato le condizioni necessarie e sufficienti stabilite per questa condizione. Settantasette erano maschi ventisei femmine. L’età media era di sessantatré anni (±13 SD range 30-94). Sessantatré erano a destra dominante trentotto sono stati lasciati non dominante sette erano a sinistra dominante e cinque erano a destra non dominante.
Autovalutazione dello stato di salute
Ogni paziente ha compilato un questionario composto da trentasei domande riguardanti il loro stato di salute generale la forma abbreviata-36 (SF 36). Le domande sullo stato di salute sono state valutate utilizzando un protocollo stabilito e convertite in otto punteggi dei parametri dello stato di salute per ognuno dei quali “100” rappresentava il punteggio più sano e “0” il punteggio meno sano. I dati dei 103 soggetti con malattia degenerativa delle articolazioni gleno-omerale primaria sono stati confrontati con i risultati pubblicati utilizzando lo stesso questionario sullo stato di salute per tre distinte indagini sullo stato di salute basate sulla popolazione: il Geisinger Health Plan Survey (1 760 soggetti) il trial AT & T American Trans Tech “MASH” (702 soggetti) e il Northwest Area Foundation Health Survey (1 814 soggetti). Inizialmente il confronto è stato fatto per uomini e donne separatamente, ma le differenze legate al sesso erano piccole e queste sono state omesse da questa presentazione per ragioni di brevità. Le coorti di dati di riferimento non hanno escluso pazienti con comorbidità. Per i soggetti di età inferiore ai sessantacinque anni, le malattie croniche più diffuse includevano la lombalgia cronica (11,1%) l’artrite (9.6%) asma ipertensione e disabilità visiva. Tra i soggetti di età superiore ai sessantacinque anni le condizioni più prevalenti erano artrite (56,3%) lombalgia cronica (37,5%) ipertensione angina e problemi gastrointestinali. Pertanto i dati di riferimento rappresentano una sezione trasversale delle popolazioni studiate e non rappresentano lo stato di salute degli individui indenni da malattia.
I punteggi dello stato di salute del SF 36 dipendono dall’età; quindi sia i dati sui nostri pazienti che i dati di coorte di riferimento sono stati grafici in funzione dell’età del paziente. Per ogni parametro dello stato di salute sono stati tracciati i mezzi i mezzi più una deviazione standard e i mezzi meno una deviazione standard per la coorte di riferimento combinata. Per ogni parametro dello stato di salute la percentuale di pazienti più di una deviazione standard al di sotto della media è stata determinata da questi grafici.
Autovalutazione della funzione della spalla
Ogni paziente ha completato dodici domande riguardanti la funzione della propria spalla il Simple Shoulder Test (SST ). Non erano disponibili dati comparativi sulla funzionalità della spalla nella stessa popolazione utilizzata per il riferimento allo stato di salute. Invece abbiamo confrontato la funzione della spalla dei nostri pazienti con quella di 80 individui di età compresa tra 60-70 anni che non avevano una malattia evidente della spalla su una storia standardizzata esame fisico ed ultrasonografico della cuffia dei rotatori. Di questi 80 pazienti tutti potevano eseguire tutte e dodici le semplici funzioni di test della spalla ad eccezione di un paziente che non poteva sollevare otto chili a livello della spalla e tre che non poteva gettare a mano venti metri.
Risultati: Autovalutazione dello stato di salute
Abbiamo preparato i punteggi del dolore (vedi figura 17) e della funzione del ruolo fisico (vedi figura 18) per ciascuno dei 103 soggetti in funzione dell’età del paziente. (In questi grafici i punti indicano i soggetti di questo studio. Le linee dimostrano i dati della media ± deviazione standard dalla coorte di confronto basata sulla popolazione). Trame simili sono state effettuate per gli altri sei parametri dello stato di salute. Su ciascuno di questi grafici è stato contato il numero di soggetti che hanno segnato più di una deviazione standard al di sotto della media ed espresso come percentuale del numero totale di pazienti. Abbiamo determinato la percentuale di pazienti che erano più di una deviazione standard al di sotto della media per ciascuno degli otto parametri dello stato di salute (vedi figura 19). (In questo grafico se tutte le distribuzioni fossero normali, il diciassette percento dei soggetti si sarebbe aspettato che si trovasse più di una deviazione standard al di sotto della media basata sulla popolazione (linea verticale)). Ad esempio, oltre il 50% del dolore dei pazienti e dei punteggi di funzionamento del ruolo fisico erano più di una deviazione standard al di sotto della media. Se la distribuzione delle due popolazioni fosse stata normale, solo il 17% dei soggetti segnerebbe più di una deviazione standard al di sotto della media.
Funzione della spalla
Un numero considerevole di soggetti non era in grado di svolgere ciascuna delle dodici funzioni della spalla (vedi figura 20). Oltre il 50% dei soggetti non erano in grado di dormire sul lato interessato lavare la parte posteriore della spalla opposta posizionare la mano dietro la testa con il gomito verso il lato raggiungere la parte bassa della schiena per infilare una camicia e lanciare venti metri a mano.
Discussione
Questo studio ha dimostrato che sia la qualità della vita che la funzione della spalla erano compromesse in questa serie di 103 pazienti con malattia degenerativa primaria delle articolazioni gleno-omerali. Questi pazienti sono ovviamente un sottoinsieme di pazienti che soddisfano i criteri per questa diagnosi: erano sufficientemente alterati da presentare al nostro centro medico di riferimento per la valutazione e la gestione della loro malattia. Pertanto questi risultati potrebbero non essere rappresentativi della popolazione di pazienti con malattia degenerativa articolare gleno-omerale primaria o di quelli che si presentano in altri contesti di pratica.
Mentre questo è uno dei primi studi ad applicare il metodo alla malattia della spalla, l’uso di strumenti di autovalutazione per documentare l’impatto delle condizioni muscoloscheletriche è stato recentemente dimostrato da altri. Questi studi indicano che le condizioni muscolo-scheletriche rispetto ad altri disturbi medici hanno un grande impatto sulla salute e sulla funzione. In questo studio la maggior parte dei parametri di stato di salute derivati dalla SF 36 erano inferiori in questi pazienti con malattia degenerativa primaria gleno-omerale delle articolazioni rispetto alle popolazioni di confronto generale. Questo è interessante perché nessuno dei parametri dello stato di salute dell’SF 36 valuta direttamente la funzione degli arti superiori.
Mentre molti sistemi di punteggio ortopedici sono stati sviluppati per documentare la gravità della malattia, molti di questi sistemi di punteggio si concentrano su parametri “oggettivi” come la gamma di forza di movimento e l’aspetto radiografico. L’SF 36 e altri strumenti di autovalutazione hanno il vantaggio di enfatizzare la prospettiva dei pazienti. I moduli di autovalutazione sono anche più pratici (meno tempo per il paziente meno costi) per amministrare e offrire il potenziale per valutazioni periodiche di follow-up senza che il paziente debba tornare in ufficio.
Le indagini sanitarie generiche in forma abbreviata come la SF 36 hanno dimostrato di essere efficaci e affidabili quanto le indagini più lunghe. L’SF 36 ha anche dimostrato di essere utile nel documentare l’esito della chirurgia ortopedica. L’importanza della SF 36 ortopedia è che questo strumento è utilizzato in altri campi della medicina; così l’impatto dei problemi muscoloscheletrici auto-valutato lo stato di salute può essere paragonato all’impatto di altre condizioni croniche come l’endometriosi, insufficienza renale angina malattia gastrointestinale e l’ipertensione. La generalità della SF 36 significa anche che condizioni diverse da quella in studio (comorbidità) possono influenzare i risultati. I dati pubblicati sui parametri dello stato di salute di riferimento indicano una tendenza alla diminuzione dei punteggi con l’aumentare dell’età, che riflette senza dubbio una crescente prevalenza di comorbidità con l’età. Rispetto alle popolazioni di riferimento, la distribuzione del dolore corporeo e dei punteggi di funzione del ruolo fisico per i soggetti con malattia degenerativa delle articolazioni gleno-omerali primarie è stata inclinata in modo che oltre il 50% dei soggetti fosse più di uno standard di deviazione al di sotto della media di riferimento.
Per lo studio della malattia della spalla il test della spalla semplice fornisce un complemento necessario per l’SF 36. In esecuzione di dodici funzioni del SST soggetti hanno dimostrato di usare la spalla in un’ampia varietà di posizioni che vanno da una sessantina di gradi di elevazione in meno cinquanta gradi toracica piano (ripiegando la camicia) a 120 gradi di elevazione vicino il piano coronale (mettendo la mano dietro la testa con il gomito fuori a lato) a settanta gradi di elevazione in più di 130 gradi toracica piano (lavaggio posteriore della spalla opposta). Come gruppo i pazienti con malattia degenerativa articolare gleno-omerale primaria avevano una funzione della spalla molto più povera rispetto alla funzione quasi perfetta di spalle apparentemente prive di malattia di età simile.
Alcuni dei parametri dello stato di salute sono fortemente correlati con la capacità dei pazienti di svolgere diverse funzioni della spalla. Il dolore corporeo complessivo e il funzionamento fisico sono stati i più fortemente influenzati. Nel futuro studio dell’efficacia del trattamento dei disturbi della spalla indicherà se i miglioramenti in questi parametri di stato di salute miglioramenti paralleli nelle funzioni della spalla.
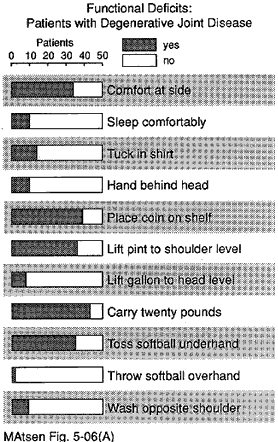
Figura 12 – Funzionale
deficit di pazienti con
malattia degenerativa
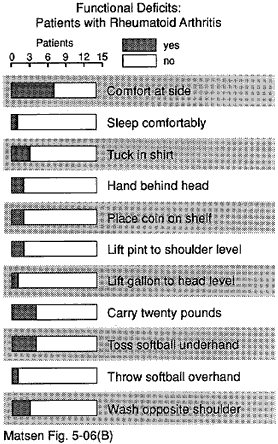
Figura 13 – Funzionale
deficit di pazienti
con artrite reumatoide

Figura 14 – Funzionale
deficit di pazienti con
capsulorraphy arthropathyapsulorraphy
artropatia
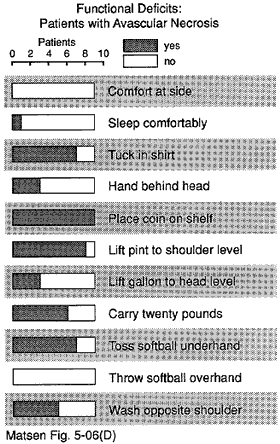
Figura 15 – deficit Funzionali
di pazienti
con necrosi avascolare
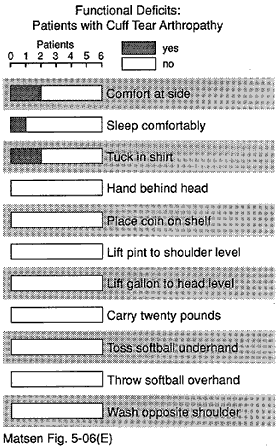
Figura 16 – Deficit funzionali
di pazienti con
bracciale lacrima di artropatia
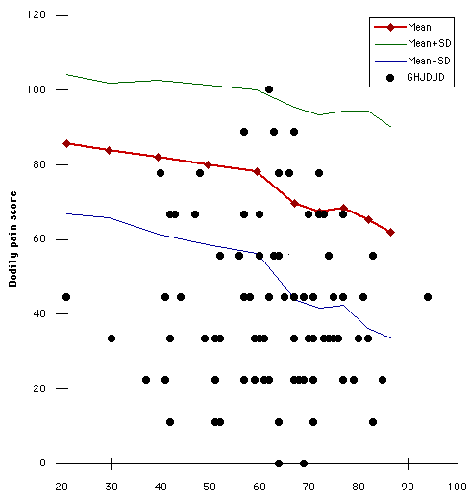
Figura 17
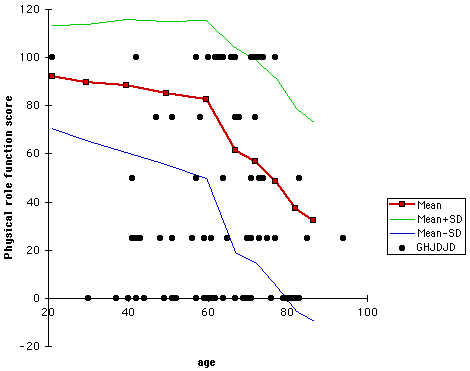
Figura 18
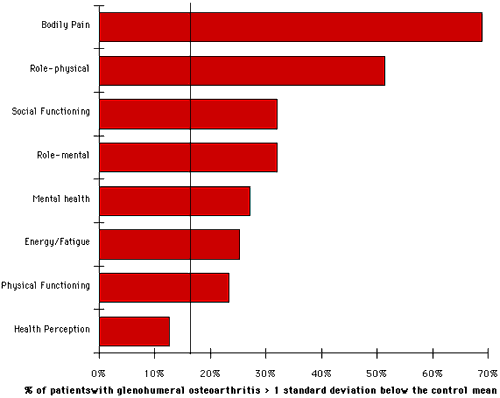
Figura 19
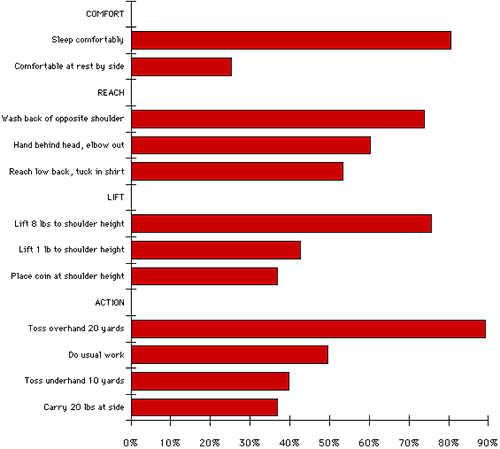
Figura 20
SF 36 e SST rappresentano esempi pratici per generico e condizioni specifiche di misura della salute e dello stato funzionale in pazienti con cirrosi gleno-omerale malattia degenerativa delle articolazioni. I nostri soggetti non hanno avuto difficoltà a completare questi questionari di autovalutazione. La raccolta di questi dati non ha richiesto il tempo del medico o del personale se non la distribuzione e la raccolta dei moduli. Il test della spalla semplice non richiede alcun calcolo. Gli algoritmi standardizzati per il calcolo dei parametri dello stato di salute SF 36 sono facilmente incorporati in un foglio di calcolo. Nessuna persona di ricerca o attrezzatura specializzata è stata richiesta per raccogliere o analizzare questi dati. L’incorporazione di questi strumenti nel contesto di una pratica d’ufficio occupata fornisce un metodo pratico per quantificare l’impatto delle condizioni della spalla sullo stato di salute e sulla funzione della spalla.