porque o olho é uma extensão do cérebro, um exame neurológico pode ser uma ferramenta de diagnóstico crucial. O neuro exame permite avaliar as estruturas vizinhas aqueles que são importantes para a visão e pode ajudar a determinar o nível de urgência para um paciente achados oculares, tais como defeitos de campo visual, neuropatias cranianas, visão dupla, neuropatia óptica, ptose, pupilar anormalidades e perda de visão. Pode aumentar a suspeita clínica de etiologias subjacentes, incluindo acidente vascular cerebral, lesão ocupante do espaço e doença desmielinizante, entre outras. A incorporação do exame neurológico na caixa de ferramentas irá ajudá-lo a prestar cuidados excepcionais aos seus doentes. Aqui nós mostramos como e fornecemos vários exemplos de casos.
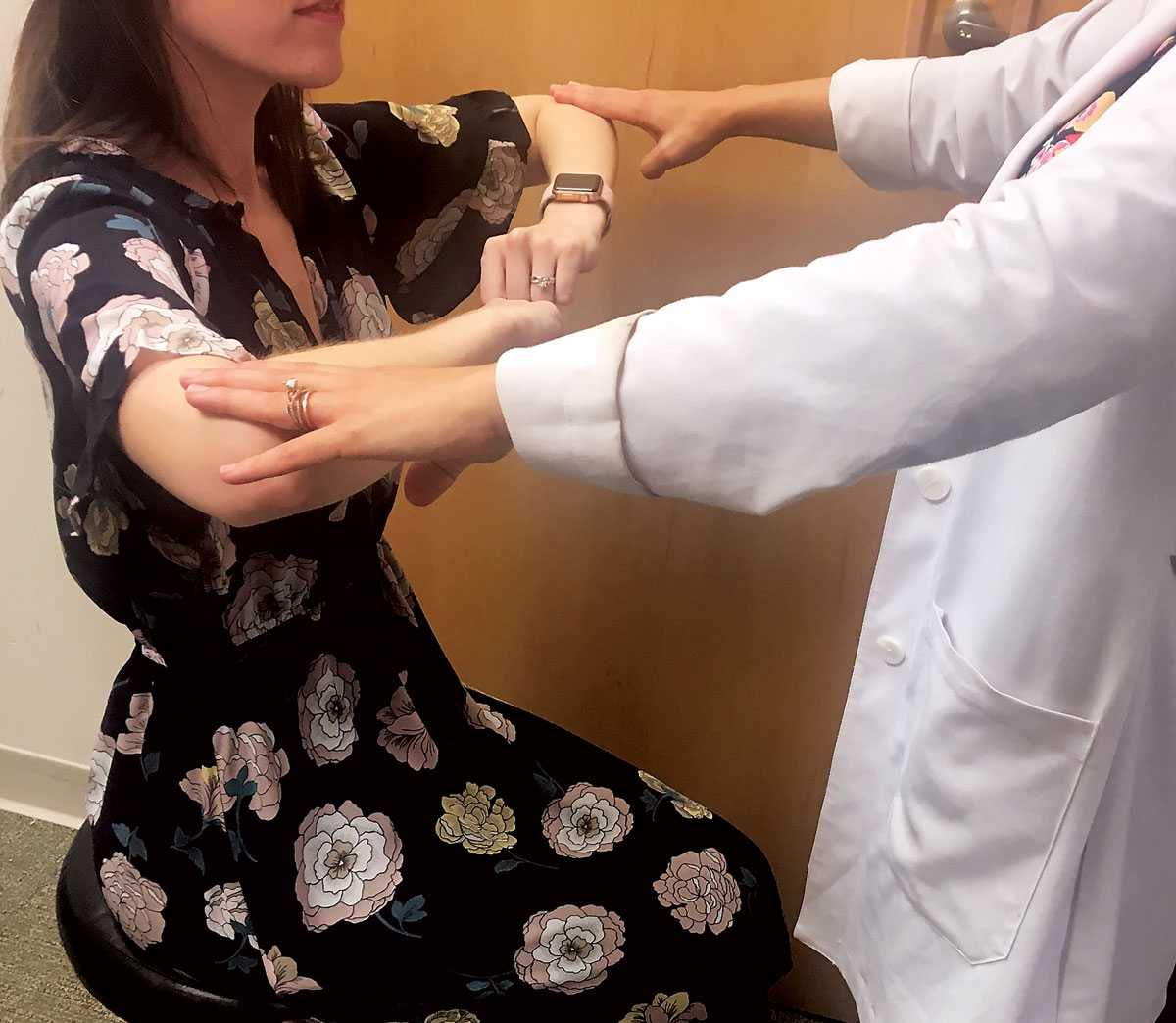
Fig. 1. Demonstração da avaliação da resistência das extremidades superiores.
o exame de cinco etapas
tão importante quanto o exame neurológico é, ele não precisa de tecnologia avançada para realizar, e as ferramentas estão prontamente disponíveis em um escritório optométrico. Os médicos podem tratar do exame neurológico dividindo-o em cinco secções:
1. Estado Mental. Muitos praticantes avaliam o estado mental no início do exame e, para patentes saudáveis, escrevem “a&Ox3”, representando alerta e orientado para (1) pessoa, (2) lugar e (3) tempo. Se o paciente está respondendo suas perguntas inadequadamente e parece confuso ou desorientado, você pode optar por realizar um mini exame de estado mental (MMSE). Este questionário destina-se a avaliar diferentes aspectos da função cognitiva, incluindo orientação, recolha e linguagem. O MMSE é rápido e não requer treinamento, embora possa não detectar um ligeiro declínio cognitivo.1
2. Teste do nervo craniano. Você já terá testado quatro dos 12 nervos cranianos (Snc) durante o exame ocular de rotina: II, III, IV e VI. Antes de fazer o seu primeiro exame neurológico, recomendamos que reveja as localizações anatômicas e vias dos nervos cranianos.
o teste do nervo craniano pode fornecer dados fortes de localização de uma lesão. Por exemplo, se vários nervos cranianos são afetados, o médico pode considerar onde os nervos cranianos compartilhar um espaço comum, tal como o seio cavernoso (lembre-se que CN III, IV, VI, a divisão oftálmica do nervo trigeminal, ou V1, e a divisão maxilar do nervo trigeminal, ou V2, curso aqui) ou o superior fissura orbital (que contém CN III, IV, VI e frontal, lacrimal e nasociliary ramos do nervo trigeminal). A tabela 1 analisa as funções da NC e descreve como testar qualquer disfunção durante um exame neurológico. Aqui está uma breve revisão das aplicações clínicas do teste de cada nervo craniano:2
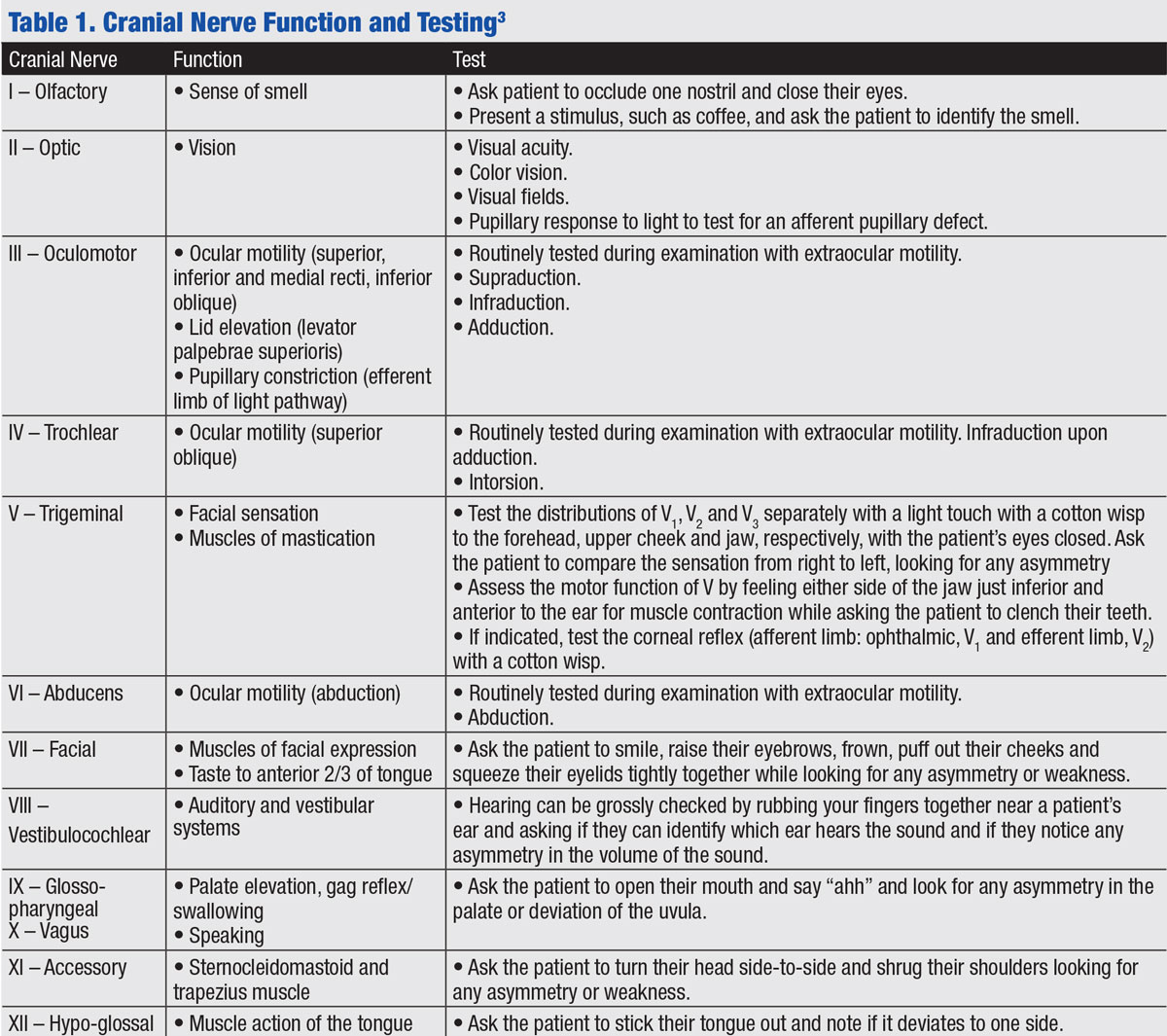
Clique em tabela para ampliar.
CN i: este nervo muitas vezes não é testado a menos que se suspeite de um tumor frontal, como na síndrome de Foster-Kennedy, que é caracterizada pela palidez de um nervo óptico devido à compressão e edema do nervo contralateral devido ao aumento da pressão intracraniana.
NC II: Este nervo aferente é avaliado durante a acuidade visual, visão colorida, teste da pupila com o teste da lanterna oscilante para defeito pupilar aferente e teste de campo visual (ver “Beyond Visual Field Testing”).
CN III: este é rotineiramente testado com motilidade extra-ocular. Ele innervates o levator palpebrae superioris (elevação da pálpebra superior), bem como quatro dos seis musculatura extraocular e está envolvido em elevação, depressão e adução do olho. Também está envolvido na constrição pupilar. Uma paralisia da CN III envolvida pela pupila é mais preocupante para um aneurisma porque as fibras pupilares viajam na superfície externa do nervo e estão sujeitas a compressão
CN IV: isso também é rotineiramente testado com motilidade extra-ocular. Inerva o músculo oblíquo superior envolvido na depressão do olho aduto, bem como a intoração. O teste de cobertura em várias posições do olhar demonstra um desvio hiper pior no olhar contralateral e na inclinação da cabeça ipsilateral.
NC V: A diminuição da sensação nas distribuições de V1 e V2 pode indicar uma lesão sinusal cavernosa, especialmente em casos de disfunção CN III, IV e/ou VI.
CN VI: rotineiramente testada com motilidade extra-ocular, a CN VI inerva o músculo lateral do recto que rapta o olho. Os défices de abdução podem ser encontrados em casos de aumento da pressão intracraniana.
CN VII: este é um teste útil quando você observa a assimetria facial ou um déficit de abdução. Uma lesão do neurônio motor superior da NC VII (tal como um AVC) irá poupar a testa e indica danos no cerebro. Um neurônio motor inferior afetará toda a metade da face.
CN VIII: em um paciente com um déficit de abdução, é importante testar a audição devido à estreita relação dos nervos cranianos VI, VII e VIII no ângulo cerebellopontina. Um paciente com um déficit de abdução e perda auditiva de um lado localizaria esta região e estaria preocupado com uma lesão como um neuroma acústico. A perda auditiva Unilateral é raramente devida a uma lesão central no cérebro devido ao extenso cruzamento da via auditiva.
CN VIII também está envolvido no sistema vestibular, que é responsável pelo equilíbrio, propriocepção e movimentos oculares, incluindo o reflexo vestibulo-ocular. A interrupção deste sistema pode manifestar-se clinicamente como nistagmo que pode ser visto em condições como a doença de Meniere.
além dos testes de campo Visual
os testes de campo Visual podem desmascarar uma série de condições neurológicas associadas, dada a via visual expansiva. A anatomia da via visual permite localizar defeitos antes do quiasma, o quiasma e posterior ao quiasma.
se o teste revela uma hemianopsia bitemporal, a lesão pode ser localizada ao quiasma devido ao cruzamento anatômico das fibras da retina nasal. Um adenoma da pituitária é uma patologia comum que causa compressão do quiasma. Nestes casos, você deve prestar atenção cuidadosa a moutilities extraocular, como o sinus cavernoso é adjacente ao sella. Recolher CN III, IV e vi curso através do seio cavernoso e pode ser afetado se houver expansão lateral de uma massa estelar. Além disso, através da realização de um exame neurológico você pode avaliar os nervos cranianos restantes dentro do seio cavernoso (CN V1 e V2).
um defeito homônimo do campo visual hemianopia sugere patologia posterior ao quiasma. Exames neurológicos adicionais podem ajudá-lo a localizar a lesão no trato óptico, radiações parietais ou temporais, ou no lobo occipital. Por exemplo, se detectar fraqueza nas extremidades do mesmo lado da hemianopia do paciente, considere uma lesão do trato óptico. Anatomicamente, o trato óptico é adjacente ao cérebro do crânio, que carrega a via motora descendente no mesencéfalo. Uma lesão nesta região está acima do cruzamento da via motora; portanto, a fraqueza será no lado contralateral. Assim, um paciente com uma hemianopia homônima direita e fraqueza do lado direito pode ter uma lesão afetando o trato óptico esquerdo e cérebro esquerdo.
posterior em movimento, as lesões das radiações ópticas dentro dos lobos parietal e temporal frequentemente têm sinais neurológicos. Uma hemianopia homônima mais densa sugere patologia para as radiações ópticas que percorrem através do lobo temporal; a deficiência cognitiva que acompanha pode indicar a necessidade de um MMSE. Uma hemianopia homônima mais densa abaixo acompanhada por déficits de linguagem pode sugerir uma lesão dentro do lobo parietal. Inversamente, um defeito no campo visual na ausência de outros achados neurológicos muitas vezes se localiza ao lobo occipital.1
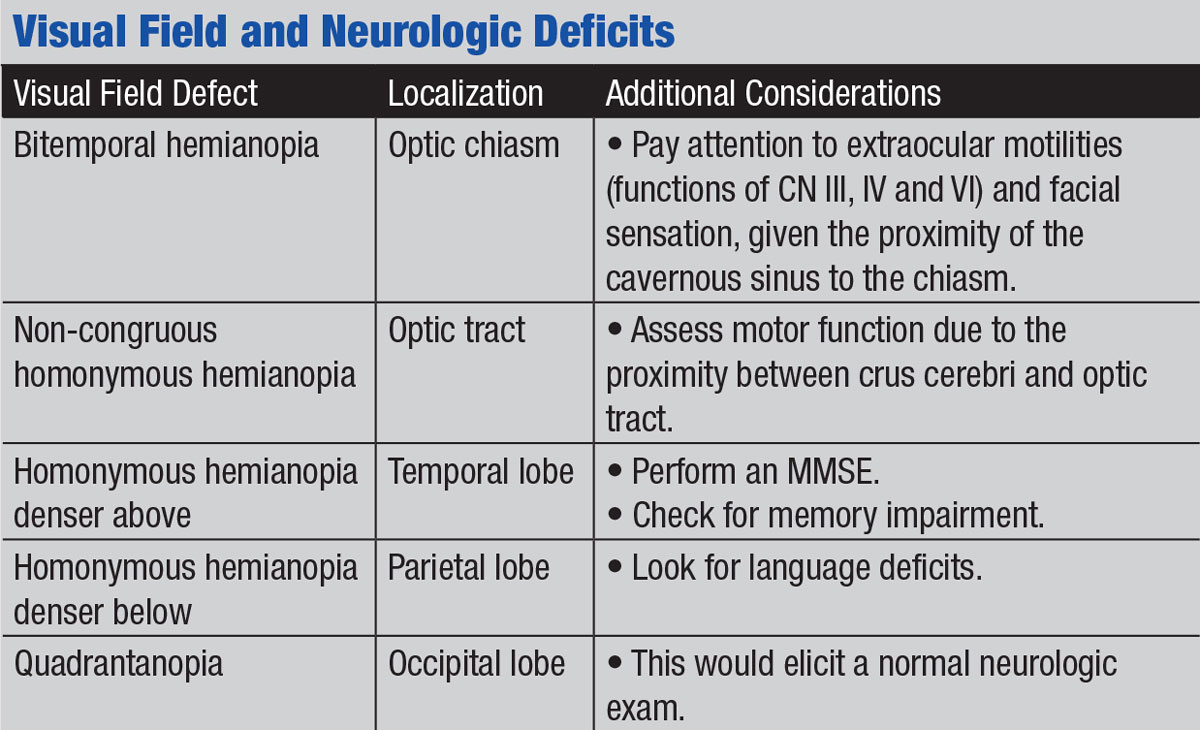
clique na mesa para ampliar.
1. Goodwin D. Homonymous hemianopia: challenges and solutions. Oftalmol Clínico. 2014;8:1919-27.
CN IX e X: estes não são examinados separadamente; a sua estreita relação anatómica raramente resulta em lesões isoladas. A disfunção destes nervos ou das estruturas que inervam pode ser indicada por disfonia, disfagia ou dispneia. Prestar especial atenção à CN IX e X em doentes com diplopia, ptose ou ambos, uma vez que podem estar envolvidos na miastenia gravis, levantando assim suspeitas clínicas de doença da junção neuromuscular.
NC XI: As lesões dos neurónios motores superiores poupam relativamente a função muscular do esternocleidomastóide e, comparativamente, afectam mais a função muscular de trapézio. Isto também é importante para testar em casos suspeitos de miastenia gravis.
CN XII: a língua se desviará para o lado contralateral de uma lesão do neurônio motor superior e para o lado ipsilateral com uma lesão do neurônio motor inferior. A atrofia da língua é um sinal de lesão do neurônio motor inferior. Ensaio clínico do nervo craniano . Um doente diabético mal controlado apresentou diplopia e um défice de abdução (75% da capacidade normal) relativamente a uma paralisia da CN VI. O exame neurológico revelou uma paralisia facial ipsilateral que podíamos ter falhado facilmente só com a observação. Todos os outros testes das funções nervosas cranianas estavam normais. Apesar do fator de risco vasculopático da diabetes mal controlada, a paralisia da CN VII concomitante levantou suspeitas de etiologia alternativa. Dada a estreita associação entre os nervos cranianos VI e VII dentro dos pons e à medida que saem do tronco cerebral, a disfunção simultânea sugere uma lesão naquela região. Referimos o paciente para testes adicionais, incluindo uma ressonância magnética do cérebro, que resultou no diagnóstico de câncer metastático e encaminhamento para a oncologia para avaliação posterior.
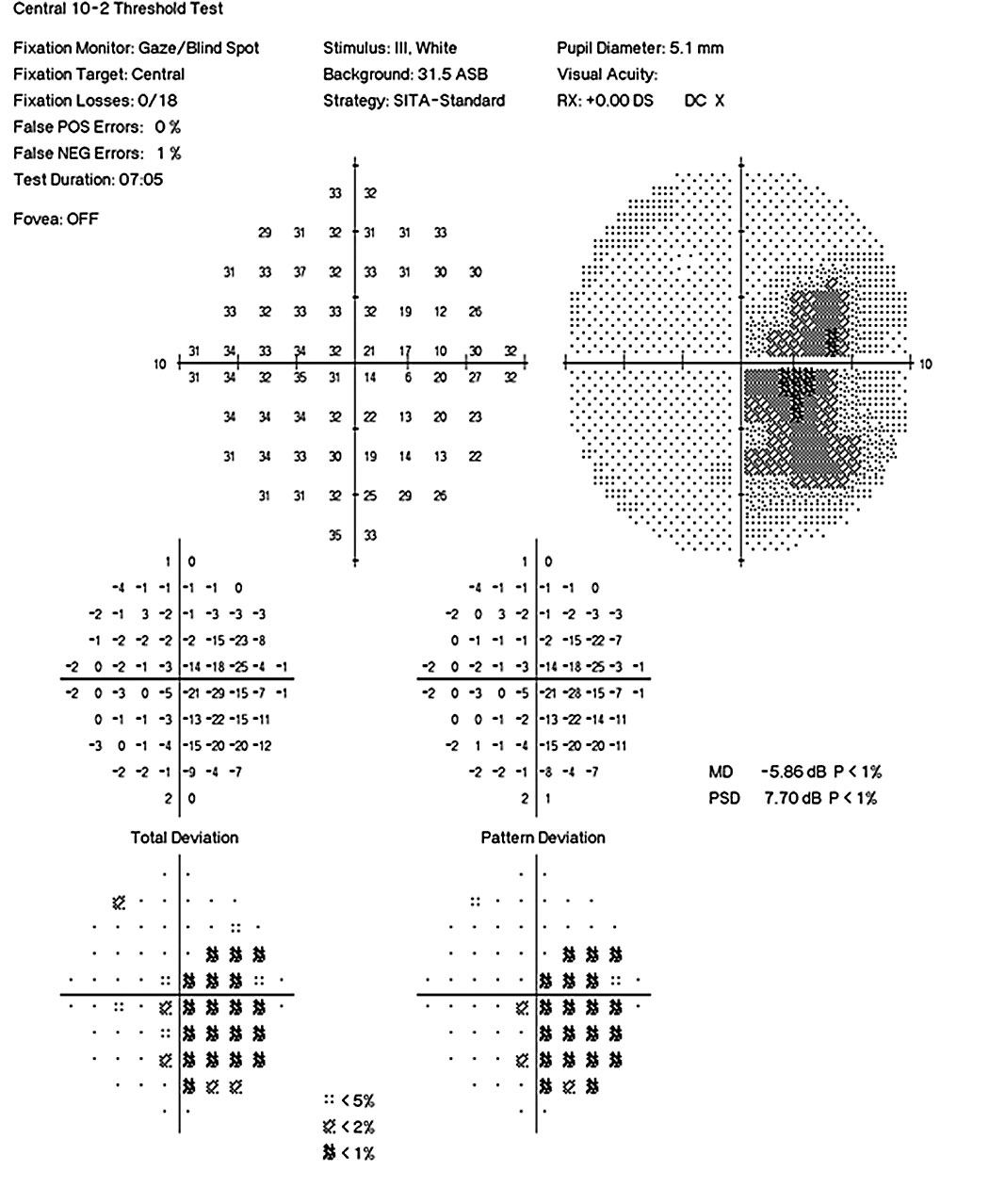
|
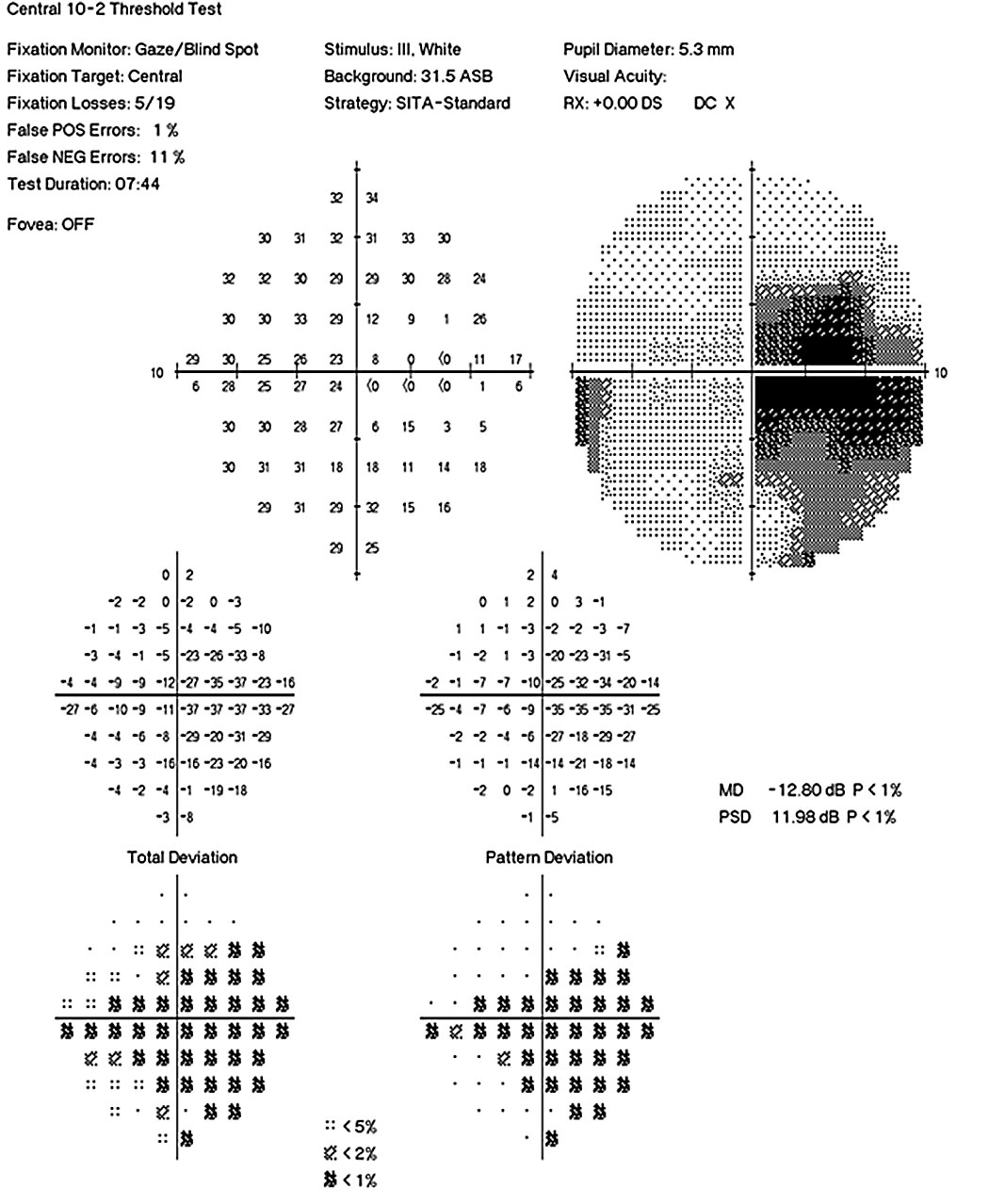 |
| Fig. 2. Humphrey 10-2 campos visuais OS e OD mostram uma perda visual mais grave no olho esquerdo em comparação com a direita. | |
3. Exame Motor / reflexo. Isto começa com a observação. Deve procurar primeiro qualquer movimento involuntário, tais como tremores sugestivos de doença dos gânglios basais (P.ex., Parkinson) ou atrofia muscular. Em seguida, verificar a fraqueza das extremidades superior e inferior, pedindo ao paciente para flexionar, estender, sequestrar e aduto seus braços e pernas contra a resistência. Compare a força e a capacidade de cada grupo muscular com o lado contralateral, procurando qualquer assimetria (Figura 1).
a fraqueza pode ser sutil e pode ser mais elucidada com tarefas específicas. Peça a um paciente para segurar ambos os braços para fora na frente deles, com as palmas das mãos voltadas para cima e fechar os olhos. Um movimento lento, para baixo e pronação de um braço sugere fraqueza. Além disso, verifique os movimentos finos, pedindo ao paciente para tocar rapidamente num dedo ou alternar a sua mão de uma forma palm-up, palm-down. Reflexos dos tendões profundos podem ser diminuídos, tais como em pacientes com pupila tônica de Adie, ou anormalmente aumentada, tais como em pacientes com esclerose múltipla.3
caso de exame com Motor/reflexo. Um paciente de 66 anos apresentou emergentemente queixas de visão dupla. O paciente tinha diabetes mal controlada e a pressão arterial estava elevada no momento do exame. O paciente negou quaisquer sintomas neurológicos associados, tais como fraqueza, parestesia ou dor de cabeça. O exame revelou um défice de rapto correcto no que diz respeito a uma paralisia da NC VI, mas o exame oftalmológico era normal de outra forma. Um exame neurológico revelou uma extremidade superior desconhecida, fraqueza do lado esquerdo. Todos os outros aspectos do exame neurológico foram normais. Um déficit de abdução com fraqueza contralateral é referente a uma lesão no tronco cerebral, especificamente referido como síndrome de Raymond. O paciente foi encaminhado imediatamente para o hospital onde neuroimaging revelou um infarto dos pons ventrais direito.
estes dois primeiros casos discutidos realçam a importância da realização de um exame neurológico em doentes com diplopia. A presença de sintomas neurológicos adicionais (neuropatia craniana e fraqueza) de que o doente pode ou não estar ciente deve levá-lo a fazer um exame mais urgente. Se este paciente tivesse sido avaliado de um ponto de vista puramente oftálmico, a paralisia da CN VI pode ter sido presumida isquêmica ou vasculopática, dado o fraco controle da doença sistémica. No entanto, a descoberta de um sintoma neurológico de novo aparecimento concomitante suscitou uma preocupação significativa e justificou uma neuroimagem imediata. Enquanto uma paralisia do nervo craniano pode ser secundária a fatores de risco vasculopáticos, é importante considerar que um diagnóstico de exclusão.
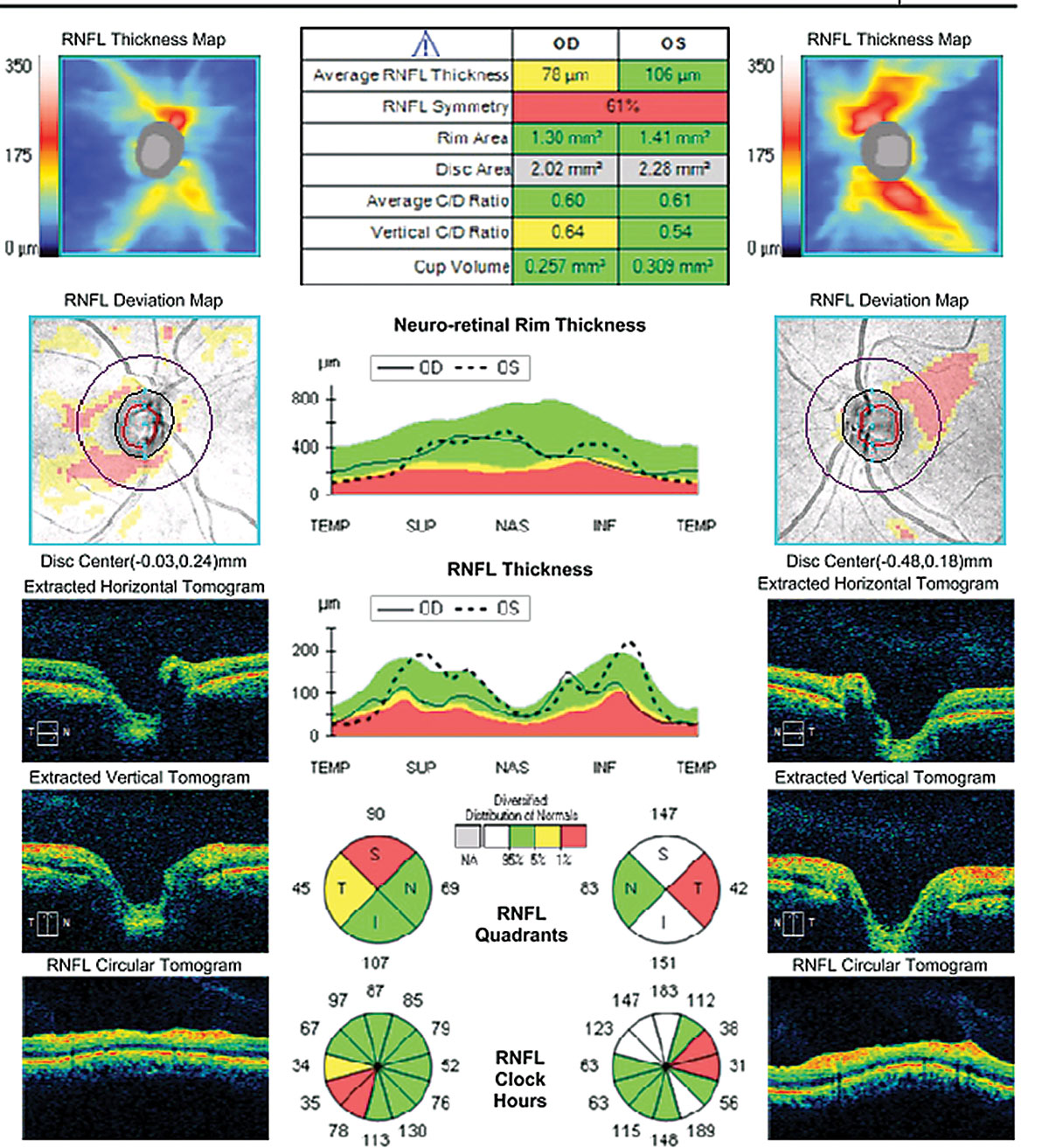
Fig. 3. A OCTOC dos nervos ópticos revelam uma camada temporal de fibra retiniana fina no mapa de desvio.
4. Coordenação / marcha. A primeira indicação de disfunção cerebelar pode ser observada enquanto o paciente caminha para a sala de exame. Aqueles com a condição pode exibir um atáxico, ou desajeitado, andar. Você também pode pedir ao paciente para andar de salto-a-pé em uma linha reta. Pacientes em cadeira de rodas podem deslizar o calcanhar ao longo da sua canela contralateral em direcção ao pé. A incapacidade de realizar qualquer uma destas tarefas indica potencial disfunção cerebelar ou intoxicação.
a presença ou ausência de ataxia pode também ser detectada, pedindo ao doente para tocar rapidamente o dedo do nariz até à ponta do dedo, a uma distância de um braço. Qualquer hesitação, overshoot ou undershoot, tremores ou dificuldade quando estão prestes a tocar o seu dedo pode indicar ataxia. Afaste-se o suficiente para que estes pacientes tenham de estender o braço para chegar ao seu dedo. Você pode mover seu dedo para diferentes áreas para aumentar a dificuldade.
para avaliar movimentos alternados rápidos, peça ao paciente para bater na palma da mão na perna repetidamente e rapidamente. Então, peça-lhes que virem a mão da palma para a parte de trás da mão na perna. A incapacidade de fazê-lo é conhecida como disdiadocinésia e é muitas vezes um sinal de doença cerebelar, incluindo acidente vascular cerebral e atrofia.
a manifestação ocular clássica da disfunção cerebelar é o nistagmo, com outras potenciais complicações oculares tais como perseguições anormais e resposta optocinética. No entanto, o nistagmo não é apenas causado pela doença cerebelar e pode ser devido à disfunção vestibular, bem como outras etiologias como o albinismo e uso de medicação (tais como medicamentos anti-convulsões). Portanto, realizar um exame neurológico em pacientes com nistagmo e prestar especial atenção à sua coordenação e marcha pode ajudar a aumentar ou diminuir a sua suspeita clínica de uma lesão dentro do cerebelo.
coordenação/processo de marcha. Uma mulher de 31 anos apresentou queixas de brilho e visão reduzida. Sua acuidade visual melhor corrigida foi 20/25-o e 20/100 OS. Ela demonstrou um defeito pupilar afferente relevante do olho esquerdo e uma visão colorida reduzida (12/14 placas Ishihara DOD, 3/14 placas Ishihara OS) (Figuras 2 e 3). O exame Fundus revelou palidez Temporal bilateral os>OD (Figura 4). Um exame neurológico revelou ataxia tandem e um teste Romberg positivo, sugestivo de disfunção cerebelar. Ela também demonstrou fraqueza motora fina afetando a mão esquerda mais do que a direita. Registros de trabalhos de laboratório recentes demonstraram deficiências significativas de vitamina B12 e folato, que suportaram um diagnóstico de neuropatia óptica nutricional.
este caso destaca como um exame neurológico ajuda a refinar o seu diagnóstico diferencial de uma neuropatia óptica. As potenciais causas da palidez bitemporal incluem condições inflamatórias, infecciosas, nutricionais e tóxicas. A Anemia é um sintoma precoce comum de deficiência de vitamina B12, enquanto os sintomas neurológicos são tipicamente encontrados mais tarde. Os sintomas neurológicos surgem devido à desmielinização e podem incluir ataxia cerebelar e fraqueza dos membros.4,5 neste caso, os nossos resultados neurológicos ajudaram a reduzir o nosso diferencial e evitar testes adicionais, tais como testes laboratoriais e neuroimagem.
5. Exame sensorial geral. Dor, temperatura, propriocepção, toque de dois pontos, leve, pressão e sentido vibratório são todas sensações gerais. O estímulo viaja do local de estimulação para o córtex cerebral. Dependendo da sensação, a via decussata, ou cruza, a linha média na medula baixa ou na medula espinhal. As lesões abaixo da decussação causam perda de sensação ipsilateral. Em geral, as lesões no tronco cerebral ou no cérebro causam perda de sensação contralateral.
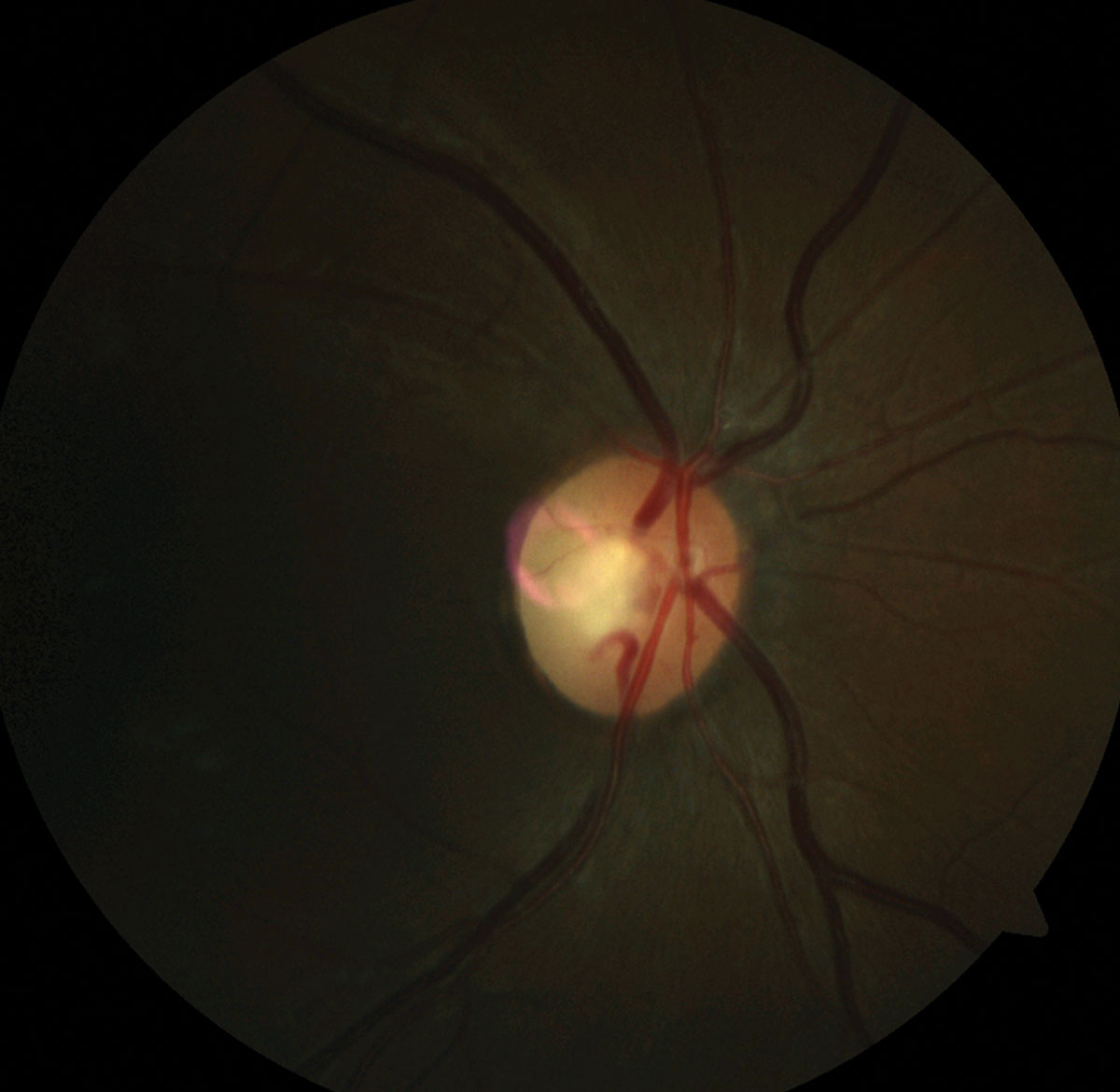
|
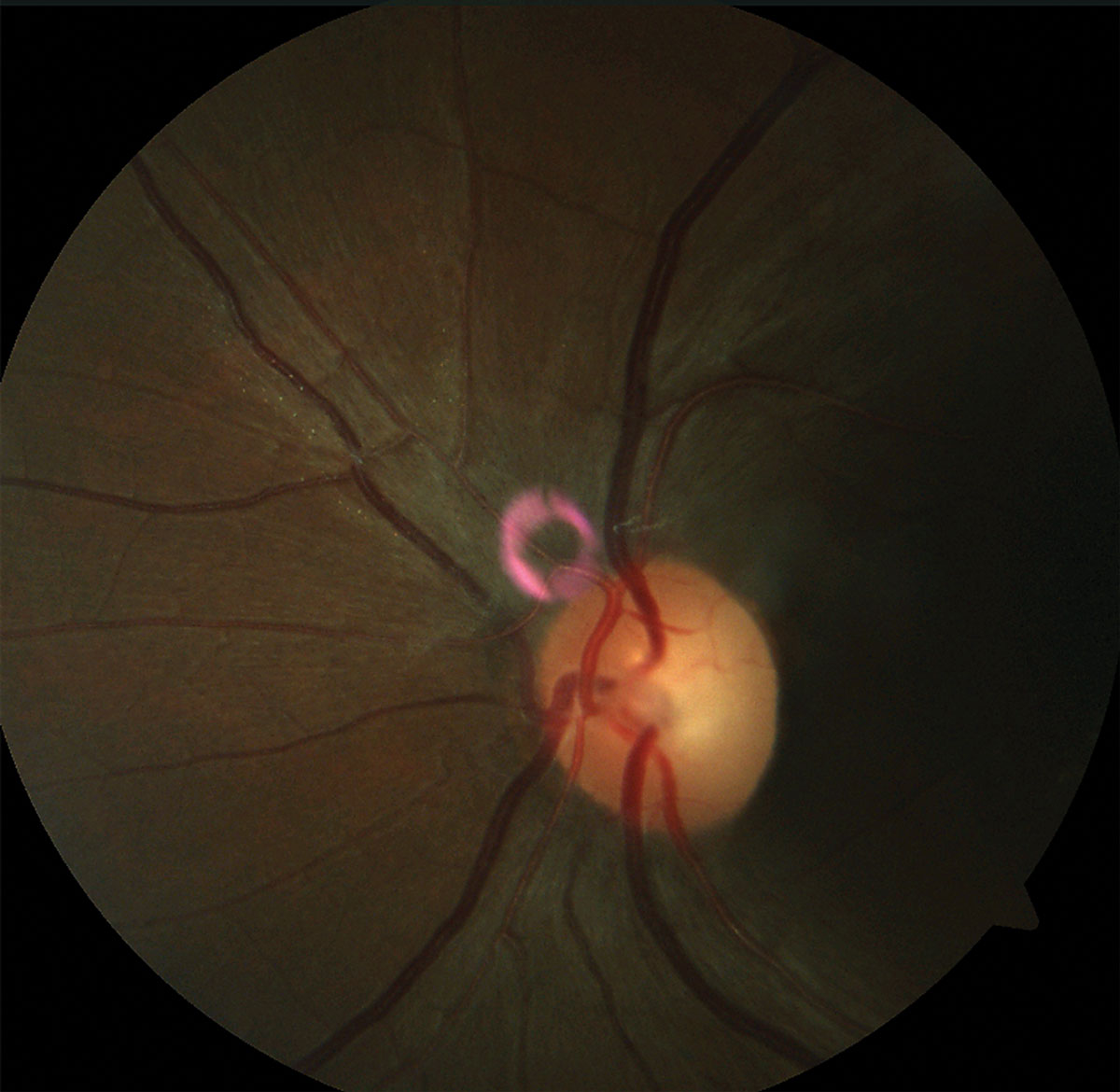 |
| Fig. 4. Observe a palidez da borda temporal na foto do fundo do paciente do disco óptico direito e do disco óptico esquerdo (por favor, desconsidere o artefato rosa). | |
recomendamos a integração de testes de sensação com outros elementos do exame neurológico. Enquanto o paciente tem seus braços estendidos com os olhos fechados para testar a deriva do pronador, tocar levemente a parte de trás de uma de suas mãos e pedir-lhes para identificar qual mão foi tocada. Toque uma mão, depois a outra e, em seguida, ambos simultaneamente, ao pedir ao paciente para notar qualquer assimetria. Você também pode tocar um transiluminador fresco em cada um dos braços do paciente para avaliar a assimetria na sensação de temperatura.
Proprioception can be assessed by asking the patient to stand with their feet touching, known as the Romberg test. Pacientes geralmente podem manter seu equilíbrio com os olhos abertos devido a sinais visuais; no entanto, se eles são incapazes de manter o equilíbrio com os olhos fechados—um teste positivo—eles podem ter perda de propriocepção. Este teste também pode indicar disfunção cerebelar. Exame sensorial. Um homem de 62 anos apresentou rasgões que afectam o olho esquerdo mais do que a direita, um lado esquerdo, hemianopia homônima, não congruente e diplopia intermitente. Ele relatou um histórico de um derrame hemorrágico que afetou o lado direito do seu tronco cerebral. O exame neurológico revelou fraqueza do lado esquerdo das extremidades superior e inferior. Ele também demonstrou defeitos sensoriais notáveis e uma paralisia facial do lado esquerdo que não foi grosseiramente evidente apenas pela observação. Correlacionando nossos achados com a localização anatômica do golpe, atribuímos sua apresentação ao golpe anterior dos pons certos, evitando assim mais testes ou Trabalhos. O seu relatório anterior de ressonância magnética foi notável pela gliose envolvendo o tracto óptico direito, que correspondia com o seu defeito no campo visual.
estes casos realçam muitas implicações clínicas importantes do exame neurológico, inspirando-o a incorporá-lo na caixa de ferramentas do seu médico. Em última análise, uma consulta de neurologia é frequentemente indicada, mas uma triagem no escritório pode ajudar a estreitar uma lista de diferenciais para ajudar a desenvolver um senso de urgência. Com a prática, o exame neurológico pode ser realizado e interpretado de forma rápida e eficiente, com significante implicação para o cuidado do paciente.
Dr. Maglione é professor assistente no Colégio de Optometria da Pensilvânia na Universidade de Salus e instrutor clínico nos Serviços de cuidados primários e doenças neuro-oftálmicas no Instituto Eye.Seidler graduou-se no Pennsylvania College of Optometry na Universidade Salus. Ela está atualmente completando um programa de residência avançada de dois anos no Eye Institute em doença neuro-oftálmica.