
Imagen: «Heart Attack Grill» de Mary Sue. Licencia: CC BY-SA 2.0
- Definición de Síndrome Coronario Agudo
- Las tres entidades del síndrome coronario agudo
- Epidemiología del Síndrome Coronario Agudo
- Etiología del Síndrome Coronario Agudo
- Causas del síndrome coronario agudo
- Clasificación del Síndrome Coronario Agudo
- Clasificación del síndrome coronario agudo
- Fisiopatología del Síndrome Coronario Agudo
- Síndrome coronario agudo como oclusión de una arteria coronaria
- Síntomas del Síndrome Coronario Agudo
- Síntomas del síndrome coronario agudo
- Diagnóstico del Síndrome Coronario Agudo
- ECG y evaluación de enzimas cardíacas en el síndrome coronario agudo
- Niveles de infarto con elevación del segmento ST monofásico
- Ecocardiografía en el síndrome coronario agudo
- Patología del Síndrome Coronario Agudo
- Manchas amarillentas, tejido cicatrizal blanquecino
- Diagnóstico diferencial del Síndrome Coronario Agudo
- Enfermedades similares al síndrome coronario agudo
- Terapia del Síndrome Coronario Agudo
- Administración continua de oxígeno en el síndrome coronario agudo
- Administración de ácido acetilsalicílico y heparina, ECG de estrés en síndrome coronario agudo
- Cateterismo cardíaco para IAMSEST
- Evaluación del Riesgo de Síndrome Coronario Agudo
- Complicaciones del Síndrome Coronario Agudo
- Prevención del Síndrome Coronario Agudo
Definición de Síndrome Coronario Agudo
Las tres entidades del síndrome coronario agudo
El síndrome coronario agudo (SCA) se compone de tres entidades:
- Angina de pecho inestable
- Infarto de miocardio sin elevación del segmento ST (IAMSEST)
- Infarto de miocardio con elevación del segmento ST (IAMCEST)
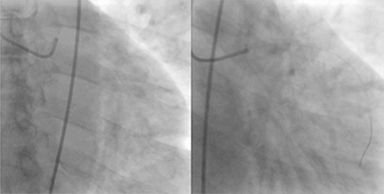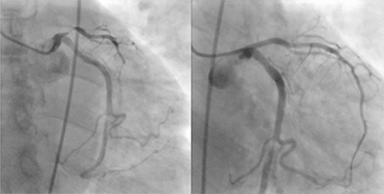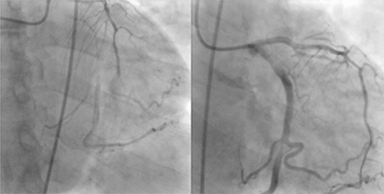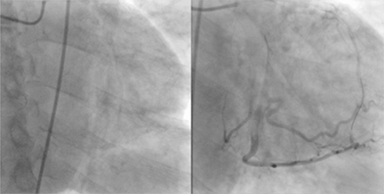
Imagen: «Síndrome coronario agudo (SCA)», por Jer5150. Licencia: CC BY-SA 3.0
| Diagnóstico | Características clínicas | Hallazgos de ECG | Hallazgos de laboratorio |
| Angina inestable | Dolor torácico isquémico que ocurre en reposo o con niveles de esfuerzo previamente tolerados | Ninguno, o depresiones del segmento ST | Ninguno |
| Infarto de miocardio sin elevación del segmento ST
(IMSEST) |
Dolor torácico isquémico en cualquier entorno | Ninguno o depresiones del segmento ST | Troponina elevada |
| Elevación del segmento ST
Infarto de miocardio (IAMCEST) |
Dolor torácico isquémico en cualquier entorno | Elevaciones del segmento ST | (Troponina elevada) |
Epidemiología del Síndrome Coronario Agudo
El síndrome coronario agudo como la causa de muerte más frecuente en los países industrializados
La enfermedad coronaria, que, entre otras, puede ser sintomática como SCA, es la causa de muerte más común en los países industrializados. Cada año, alrededor de 8 millones de personas experimentan mortalidad relacionada con enfermedades coronarias.
- EE.UU.: 780.000 casos / año
- Edad media: 68 (RIC 56-79)
- H: M 3:2
- 70 % sin elevación del segmento ST
Etiología del Síndrome Coronario Agudo
Causas del síndrome coronario agudo
En aproximadamente el 95% de los casos, una placa rota, que se ha formado dentro de las arterias coronarias en el contexto de la aterosclerosis, es responsable de los síntomas del SCA. Las artríticas, la endocarditis, el consumo de cocaína, los émbolos de prótesis de válvulas cardíacas u otras embolias paradójicas tienen menos importancia etiológica.
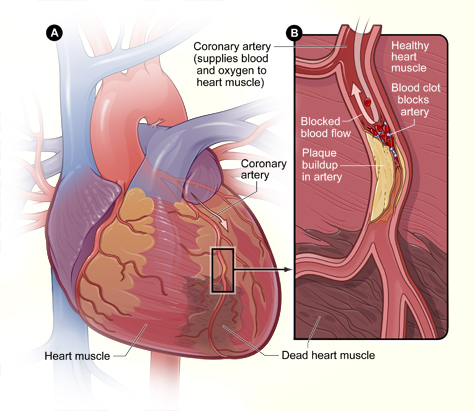
Imagen: «La Figura A es una visión general de un corazón y una arteria coronaria que muestran daño (músculo cardíaco muerto) causado por un ataque cardíaco. La figura B es una sección transversal de la arteria coronaria con acumulación de placa y un coágulo de sangre resultante de la ruptura de la placa.»por el Instituto Nacional del Corazón, los Pulmones y la Sangre (NIH). Licencia: Gemeinfrei
Clasificación del Síndrome Coronario Agudo
Clasificación del síndrome coronario agudo
La clasificación del SCA se puede realizar utilizando los Scores GRACE-Risk-Scores, lo que permite la estratificación del riesgo. Esta puntuación incluye parámetros como la edad o la frecuencia cardíaca y debe calcularse utilizando el software GRACE-Risk-Scores.
El riesgo se puede determinar tanto para el tiempo de estancia hospitalaria como para la tasa de mortalidad post-estacionaria. El riesgo de morir en el hospital, por ejemplo, con una puntuación de < 108 puntos, es inferior al 1%. Sin embargo, con una puntuación de > 140 puntos, el riesgo es del 3%.
Fisiopatología del Síndrome Coronario Agudo
Síndrome coronario agudo como oclusión de una arteria coronaria
Una placa causada por aterosclerosis manifiesta en las arterias coronarias rompe y libera componentes de la placa. Como resultado, la agregación de trombocitos se activa en los vasos sanguíneos.
La embolización repetida puede llevar a los síntomas de angina de pecho inestable o IMSEST. Un trombo que causa una oclusión completa de la arteria coronaria produce un IAMCEST.
Síntomas del Síndrome Coronario Agudo
Síntomas del síndrome coronario agudo
A menudo hay un dolor repentino e intenso que típicamente se irradia al hombro izquierdo y al brazo izquierdo. (Precaución: la radiación en el lado derecho del cuerpo también es posible!) A menudo ocurre sin esfuerzo previo, mejora solo ligeramente, o no mejora en absoluto, mediante la administración de nitroglicerina o reposo y dura más de 15 minutos.
El dolor se puede describir como una opresión insoportable, similar a un calambre en el pecho. Además, la disnea y el miedo a la muerte, así como la debilidad, las náuseas y la sudoración asociadas, son típicos. También se puede presentar radiación en la parte superior del abdomen, la columna vertebral o el cuello. Una disminución de la presión arterial y taquicardia, acompañada de sudoración fría, pueden ser signos de un inicio
Diagnóstico del Síndrome Coronario Agudo
ECG y evaluación de enzimas cardíacas en el síndrome coronario agudo
Además de la historia clínica y el examen físico, que pueden indicar las características típicas del dolor y revelar cambios en la presión arterial, un ECG de 12 derivaciones y la evaluación de enzimas cardíacas CK, CK-MB (específico para infarto de miocardio) y, especialmente, troponinas I y T, son cruciales.

Imagen: «ECG paper 12 leads», de Madhero88. Licencia: CC BY-SA 3.0
Además, las evaluaciones de mioglobina, LDH, GOT, PCR y creatinina pueden ser útiles. Sin embargo, los niveles de mioglobina también pueden aumentar con un fuerte esfuerzo físico, y el TGOT también puede ocurrir en las células hepáticas y los músculos esqueléticos, aparte del corazón. La LDH solo puede servir como marcador de largo plazo, ya que solo comienza a elevarse después de 6-12 horas y alcanza su máximo después de unos pocos días.
Niveles de infarto con elevación del segmento ST monofásico
La angina de pecho inestable se caracteriza por una falta de aumento de los niveles de troponina. Tanto para el IMSEST como para el IAMCEST, las enzimas cardíacas están alteradas. El IAMCEST, según su nombre, se caracteriza por una elevación monofásica del segmento ST, que pasa directamente a la onda T. Dependiendo de la etapa del infarto, esta alteración puede variar:
- Estadio 0 (estadio inicial): hasta 6 horas después del infarto, típicamente marcado por un aumento máximo de la onda T, marcado como asfixia-T
- Estadio 1 (infarto agudo) : de pocas horas a días después del infarto, caracterizado por la elevación monofásica típica del segmento ST
- Estadio 2 (estadio intermedio): la elevación del ST, así como la onda R, se deterioran, se produce la llamada pérdida R y una ampliación de la onda Q, que, como Pardée-Q, señala el hundimiento del miocardio. Se crea una modulación negativa máxima de la onda T
- Etapa 3 (etapa final): más de 6 meses después del infarto, los cambios del complejo QRS permanecen, el Pardée-Q generalmente dura toda la vida, mientras que el segmento ST y la onda T normalizan
Con el IMSEST, esta elevación del segmento ST falta en el ECG; en cambio, se puede observar depresión del segmento ST u ondas T profundamente negativas. Incluso si no hay un aumento directo de los valores de troponina (70% después de 3 horas, 90% después de 6 horas), no se puede excluir inmediatamente un infarto. Las mediciones deben repetirse cada 3 horas.
A partir del 3er día, los valores de troponina pueden proporcionar información sobre la extensión del infarto. No son adecuados para el diagnóstico de un reinfarto porque permanecen elevados durante aproximadamente 2 semanas antes de que sus niveles vuelvan a la normalidad. Por lo tanto, es mejor usar CK-MB en lugar de troponina para diagnosticar el reinfarto post-IM. Los marcadores cardíacos pueden estar influenciados por otras enfermedades, como una embolia pulmonar, una degeneración cardíaca aguda o incluso insuficiencia renal.
Ecocardiografía en el síndrome coronario agudo
En la ecocardiografía, los defectos de movimiento de la pared pueden mostrarse inmediatamente. El estándar de oro, sin embargo, es un examen con catéter cardíaco llevado a cabo lo más rápido posible. En una resonancia magnética cardíaca, se pueden visualizar cicatrices de infarto.
Patología del Síndrome Coronario Agudo
Manchas amarillentas, tejido cicatrizal blanquecino
La patología se remonta a la falta de flujo sanguíneo al tejido cardíaco. Con una perfusión de menos del 25% del flujo normal, el tejido se daña irreversiblemente. Después de 6-12 horas, el daño se puede ver con un microscopio de luz en forma de manchas amarillentas.
Da lugar a una miocitólisis completa, comenzando con el desvanecimiento de los núcleos celulares y la pérdida de estriación cruzada. Después de unos días, se forma tejido de granulación, que contiene un borde hemorrágico y muchos leucocitos marginales. Solo después de 2 semanas aparece tejido cicatrizal blanquecino.
Diagnóstico diferencial del Síndrome Coronario Agudo
Enfermedades similares al síndrome coronario agudo
Los cambios en el ECG también se pueden atribuir a otras enfermedades. Por ejemplo, las elevaciones del segmento ST también pueden ocurrir durante la pericarditis o la hipertrofia del corazón izquierdo, y las ondas Q profundas pueden ocurrir durante la embolia pulmonar, el síndrome de Wolff-Parkinson-White o la miocardiopatía hipertrófica.
Además, todas las demás causas de dolor torácico deben distinguirse claramente del SCA. Las causas más importantes son embolia pulmonar, disección aórtica, neumotórax a tensión y ruptura espontánea del esófago (Síndrome de Boerhaave). Además, la miocarditis, la pericarditis y el dolor torácico musculoesquelético son diagnósticos diferenciales importantes que surgen durante las pruebas académicas.
Terapia del Síndrome Coronario Agudo
Administración continua de oxígeno en el síndrome coronario agudo
Desde el tratamiento inicial hasta el diagnóstico final, se puede administrar oxígeno. También se recomienda mantener la parte superior del cuerpo en una posición elevada para aliviar la dificultad para respirar o la insuficiencia cardíaca. Nitroglicerina (1 cápsula o 2 chorros = 0,8 mg, 1-5 mg por vía intravenosa, precaución: ¡contraindicada para PAS < 90 mm Hg y administración de inhibidores de la PDE-5!) se puede administrar, y se puede administrar morfina (3-5 mg por vía intravenosa cada 5-10 minutos) durante un dolor fuerte que no se alivia con nitroglicerina.
Administración de ácido acetilsalicílico y heparina, ECG de estrés en síndrome coronario agudo
Además, todos los pacientes reciben ácido acetilsalicílico (250-500 mg); en caso de infarto, también deben recibir heparina (5000 UI). Las inyecciones intramusculares no deben realizarse porque los valores de CK aumentan y hacen imposible el tratamiento con lisis. Durante la angina de pecho inestable, que solo se puede distinguir con seguridad de un infarto después de 6 horas, se requieren más pruebas diagnósticas, como un ECG de esfuerzo. Posteriormente, se toma una decisión sobre la terapia adicional.
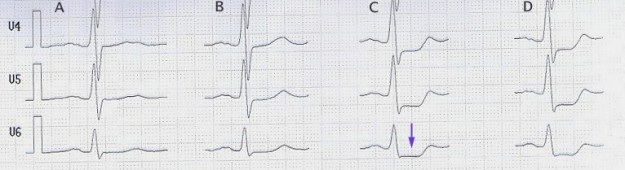
Imagen: «Prueba de esfuerzo con depresión del segmento ST (Flecha) a partir de 100 W (columna C)», de JHeuser. Licencia: CC BY-SA 3.0
Cateterismo cardíaco para IAMSEST
En caso de IAMSEST, el cateterismo cardíaco es obligatorio, con un marco de tiempo de implementación que varía de 2 a 72 horas, dependiendo del perfil de riesgo del paciente. Para el IAMCEST, el vaso coronario obstruido debe revascularizarse lo antes posible mediante ICP.
Evaluación del Riesgo de Síndrome Coronario Agudo
Esto tiene prioridad en todos los pacientes con sospecha de SCA. Hay muchas herramientas de estratificación de riesgos disponibles. Su objetivo es predecir eventos cardíacos adversos mayores (MACE).
puntuación de CORAZÓN para los pacientes con dolor torácico
| Historia | Altamente sospechoso | 2 |
| Moderadamente sospechoso | 1 | |
| Ligeramente sospechoso | 0 | |
| ECG | Significativas en la depresión del ST | 2 |
| No específica de la alteración de la repolarización | 1 | |
| Normal | 0 | |
| Edad | ≥ 65 años | 2 |
| 45-65 años | 1 | |
| ≤ 45 años | 0 | |
| los factores de Riesgo | ≥ 3 factores de riesgo o antecedentes de enfermedad aterosclerótica | 2 |
| 1 o 2 factores de riesgo | 1 | |
| Sin factores de riesgo son conocidos | 0 | |
| Tropin | ≥ 3x límite normal | 2 |
| 1—3x límite normal | 1 | |
| ≤ límite normal | 0 |
Los Factores De Riesgo
- Hipertensión
- Diabetes
- Hipercolesterolemia
- Obesidad (IMC > 30)
- Antecedentes familiares positivos de SCA < 65 años
- Enfermedad cardiovascular conocida (CAD, AIT/ictus, PAD)
- Tabaquismo
Utilizando la puntuación CARDÍACA
| Puntuación cardíaca | % de pacientes | % MACE | Manejo recomendado |
| 0-3 | 32 | 1-2 | Aprobación de la gestión |
| 4-6 | 51 | 12-17 | Observación, reducción de riesgos, pruebas no invasivas |
| 7-10 | 17 | 50-65 | Admita, manejo médico, considere pruebas invasivas tempranas |
Complicaciones del Síndrome Coronario Agudo
Las complicaciones del SCA son complejas; su gravedad depende de la extensión de la lesión miocárdica. Dependiendo de la zona dañada, puede ocurrir insuficiencia ventricular derecha o izquierda o, en caso de un músculo papilar dañado, insuficiencia de las válvulas auriculoventriculares.
Los trastornos del ritmo cardíaco pueden ser el resultado de la privación de un área, que incluso puede conducir a un paro cardíaco repentino. Además del shock cardiogénico, existe la amenaza de ruptura de aneurisma miocárdico. Además, es posible una ruptura miocárdica. Como resultado de un infarto, la pericarditis aún puede ocurrir durante las siguientes 6 semanas.
Prevención del Síndrome Coronario Agudo
Dado que el 95% de los casos de SCA son manifestaciones de enfermedad coronaria, el objetivo es evitar esta última condición. Para la prevención de la enfermedad coronaria, se recomienda eliminar los factores de riesgo, especialmente los principales factores de riesgo como el colesterol, la hipertensión arterial, la diabetes mellitus y el tabaquismo. Los enfoques están dirigidos principalmente a modificaciones de comportamiento como la nutrición y el ejercicio. Estos enfoques también pueden ser asistidos por medicamentos.
Estudio para la escuela de medicina y juntas con Lecturio.
- USMLE Step 1
- USMLE Step 2
- COMLEX Level 1
- COMLEX Level 2
- ENARM
- NEET