Le ulcere neuropatiche del piede formano come conseguenza di una perdita di sensazione periferica e sono viste tipicamente in individui con diabete. Parestesie locali, o mancanza di sensazione, sopra i punti di pressione sul piede porta a microtraumi estesi, rottura del tessuto sovrastante ed eventuale ulcerazione. Inoltre, la neuropatia può consentire piccoli graffi o tagli senza un trattamento adeguato e alla fine portare alla formazione di ulcere del piede. Tipicamente, la neuropatia periferica colpisce i nervi sensoriali responsabili della rilevazione di sensazioni come la temperatura o il dolore; tuttavia, può anche influenzare i nervi motori responsabili della contrazione dei muscoli. Il danno ai nervi motori può portare allo spreco muscolare, con conseguente squilibrio motorio dei muscoli flessori ed estensori che può causare deformità del piede, come le dita dei piedi o le teste metatarsali prominenti (le ossa che si sentono sotto la palla del piede). Questo fornisce quindi ulteriori punti di pressione inclini all’ulcerazione. Oltre alle irregolarità motorie, l’ulcerazione si verifica frequentemente in aree di alta pressione sulla superficie del piede, come sotto l’alluce (alluce), le articolazioni metatarso-falangee (come menzionato sopra), le cime e le estremità delle dita dei piedi, il centro e i lati del piede e il tallone. Ulcere del piede diabetico sono in genere il risultato di calzature povero-montaggio, e visite regolari a un podologo e pedorthist sono raccomandati per aiutare a prevenire ulcerazione del piede si verifichi.
Sintomi delle ulcere neuropatiche del piede
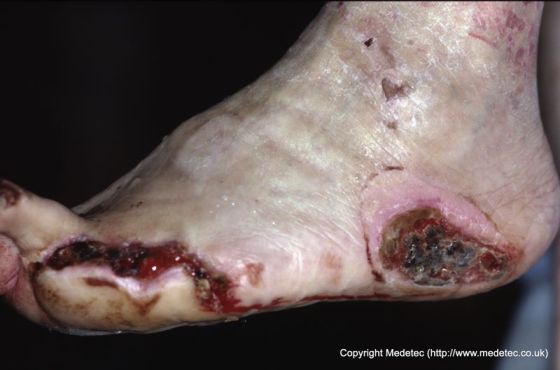
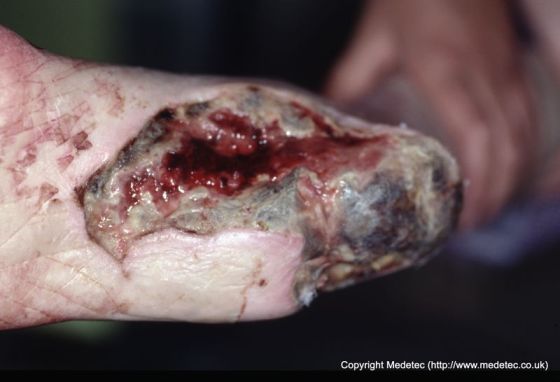
L’aspetto delle ulcere neuropatiche del piede varia in base alla posizione e alla circolazione del paziente e può apparire come vesciche callose per aprire piaghe da rossastro a marrone/nero. I margini della ferita sono solitamente minati o macerati e la pelle circostante sarà spesso callosa, con la profondità della ferita dipendente dalla quantità di trauma a cui la pelle è stata sottoposta. Spesso, l’indebolimento ai bordi dell’ulcera del piede crea aree in cui può svilupparsi l’infezione, che può portare a osteomielite (infezione dell’osso o del midollo osseo) se non trattata. La combinazione di ischemia correlata alla pressione (restrizione nell’afflusso di sangue), neuropatia e una risposta di risposta di guarigione ritardata può consentire all’infezione di peggiorare prima di essere trattata rispetto ad altri tipi di ulcere. L’ulcera stessa sarà in genere indolore a meno che non ci sia anche un’infezione o una componente arteriosa alla ferita che spesso produce solo un piccolo disagio. L’arto manterrà generalmente un impulso normale, escludendo componenti circolatori aggiuntivi per l’ulcera del piede neuropatico e i pazienti spesso non sviluppano febbre in risposta a un’infezione.
Eziologia
Come detto sopra, neuropatico ulcere sono causate da ripetuti stress sui piedi, che hanno diminuito la sensazione. Tuttavia, se c’è una compromissione vascolare di accompagnamento, il rischio di amputazione da un’infezione aumenta in modo significativo e le ulcere appaiono più secche e perforate e si formano in aree meno note per la pressione come i lati del piede o le cifre. Le ulcere neuropatiche sono multifattoriali o causate dalla combinazione di molti fattori, tuttavia la neuropatia è un fattore comune in quasi tutte queste ferite.
Oltre al diabete, altri fattori comuni che possono causare neuropatia periferica sono:
- Una condizione neurologica primaria
- Neuropatia alcolica
- Insufficienza renale
- Ernia del disco o anomalie spinali
- Trauma
- Chirurgia
Alcune condizioni meno comuni che possono portare a ulcere neuropatiche sono croniche lebbra, spina bifida e siringomielia.
Fattori di rischio
- Scarso controllo glicemico
- Ipertensione
- Ipercolesterolemia
- Malattie renali
- Fumo
- Deformità del piede cioè flatfoot, hammertoes, borsiti, ecc
Complicazioni
Se non trattata, le ulcere neuropatiche del piede possono portare a gravi complicazioni, tra cui infezioni, necrosi tissutale e in casi estremi amputazione dell’arto interessato.
Studi Diagnostici
- nervo Periferico (screening Semmes Weinstein Filamento Test)
- tomografia computerizzata (TC)
- Magnetico resonanace imaging (MRI)
- Elettromiografia
- velocità di conduzione del Nervo
- , la biopsia del Nervo
- biopsia della Pelle
- Ferita culture
Trattamenti del Piede Neuropatico Ulcere
Le seguenti precauzioni possono aiutare a minimizzare il rischio di sviluppare ulcere neuropatiche in pazienti a rischio e per ridurre al minimo le complicanze in pazienti già presenti sintomi:
- Considerare la cura podiatrica regolare per rimuovere calli eccessivi e monitorare potenziali ulcerazioni del piede.
- Esaminare i piedi ogni giorno per eventuali cambiamenti insoliti di colore, temperatura, o lo sviluppo di piaghe o calli.
- Assicurarsi che le calzature siano adeguatamente montate per evitare punti di sfregamento o pressione e per consentire uno spazio adeguato per eventuali deformità consultando un podologo o un pedorista.
- Proteggere i piedi da lesioni, infezioni e temperature estreme.
- Non camminare mai a piedi nudi o indossare scarpe aperte o sandali. Indossare le scarpe o per lo meno pantofole mentre in casa.
- Evitare i piedi in ammollo. I piedi insensati possono essere facilmente scottati senza che il paziente se ne renda conto.
- Gestire il diabete o altre condizioni di salute applicabili per accelerare il processo di guarigione.
Il primo passo nella guarigione di un’ulcera neuropatica diabetica è quello di debride la ferita fino a tessuto sano e sanguinante. Spesso c’è infezione sotto lo strato superficiale del tessuto necrotico, anche estendentesi giù nell’osso e nel midollo osseo. Debridement consente una migliore valutazione dell’ulcera e di eventuali infezioni sottostanti, oltre a fornire un migliore ambiente di guarigione. Idealmente, l’ambiente della ferita dovrebbe essere umido durante la guarigione, ma anche permesso di respirare. Le proprietà esatte della medicazione utilizzata devono essere abbinate a quelle della ferita dal medico o dallo specialista della cura delle ferite.
Uno dei componenti più essenziali per guarire efficacemente le ulcere neuropatiche è quello di ridurre la pressione sulla zona interessata. Tuttavia, alleviare la pressione dalla ferita deve essere bilanciata incoraggiando una corretta circolazione alle estremità, quindi non è raccomandato un eccessivo riposo a letto. Calchi di contatto o rimovibile cast stivali può essere utilizzato per diminuire la pressione sulla zona interessata, consentendo al paziente di rimanere ambulatoriale. Le scarpe terapeutiche sono disponibili anche per servire allo stesso scopo, ma sono in genere utilizzate per la prevenzione o per evitare recidive rispetto a durante il trattamento.
Se l’ulcera non si risolve dopo misure più conservative, un intervento chirurgico per applicare integratori di tessuto cellulare o acellulare o correggere deformità nel piede può essere considerato per rimuovere una pressione eccessiva.
Fonte immagine: Medetec (www.medetec.co.uk). Usato con il permesso.
Boulton AJM, Kirsner RS, Vileikyte L. “Ulcere neuropatiche del piede diabetico.”N Engl J Med 2004; 351: 48-55. doi: 10.1056 / NEJMcp032966
Cleveland Clinic. Ulcere degli arti inferiori (gambe e piedi). Cleveland Clinic. http://my.clevelandclinic.org/heart/disorders/vascular/legfootulcer.aspx. Aggiornato novembre 2010. Accesso al 26 settembre 2012.
Gabriel A. Ulcere vascolari. Riferimento Medscape. http://emedicine.medscape.com/article/1298345-overview. Aggiornato 11 luglio 2012. Accesso al 26 settembre 2012.
London Health Sciences Centre. Ulcera diabetica/neuropatica. Centro di Scienze della Salute di Londra. http://www.lhsc.on.ca/Health_Professionals/Wound_Care/diabetic.htm. Accesso al 26 settembre 2012.
Mayo Foundation for Medical Education and Research. Neuropatia diabetica. Mayo Clinic. www.mayoclinic.com/health/diabetic-neuropathy/DS01045. Pubblicato il 6 marzo 2012. Accesso al 26 settembre 2012.
McGuire J. Transitional off-loading: un approccio basato sull’evidenza alla ridistribuzione della pressione nel piede diabetico. Avanza la cura della ferita della pelle. 2010; 23(4):175-8.
Takahashi P. Ulcere ischemiche croniche, venose e neuropatiche in cure a lungo termine. Annali di assistenza a lungo termine. http://www.annalsoflongtermcare.com/article/5980. Pubblicato il 5 settembre 2008. Accesso al 26 settembre 2012.