Las úlceras neuropáticas de pie se forman como resultado de una pérdida de sensibilidad periférica y se observan típicamente en individuos con diabetes. Parestesias locales, o falta de sensibilidad, sobre los puntos de presión en el pie conduce a un microtrauma extendido, ruptura del tejido suprayacente y eventualmente ulceración. Además, la neuropatía puede permitir que raspaduras o cortes menores desaparezcan sin el tratamiento adecuado y, finalmente, conducir a la formación de úlceras en los pies. Por lo general, la neuropatía periférica afecta a los nervios sensoriales responsables de detectar sensaciones como la temperatura o el dolor; sin embargo, también puede afectar a los nervios motores responsables de la contracción de los músculos. El daño a los nervios motores puede provocar desgaste muscular, lo que resulta en un desequilibrio motor de los músculos flexores y extensores que puede dar lugar a deformidades en los pies, como dedos en garra o cabezas metatarsianas prominentes (los huesos que se sienten debajo de la bola del pie). Esto proporciona puntos de presión adicionales propensos a la ulceración. Además de las irregularidades motoras, la ulceración ocurre con frecuencia en áreas de alta presión en la superficie del pie, como debajo del hallux (dedo gordo del pie), las articulaciones metatarsofalángicas (como se mencionó anteriormente), la parte superior y los extremos de los dedos de los pies, la mitad y los lados del pie y el talón. Las úlceras en el pie diabético suelen ser el resultado de un calzado que no se ajusta bien, y se recomiendan visitas regulares a un podólogo y pedortero para ayudar a evitar que se produzca la ulceración en el pie.
Síntomas de Úlceras Neuropáticas en los pies
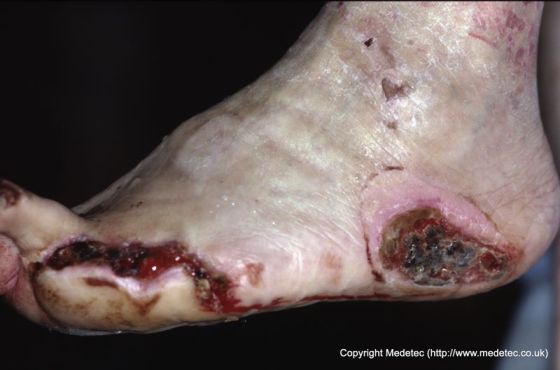
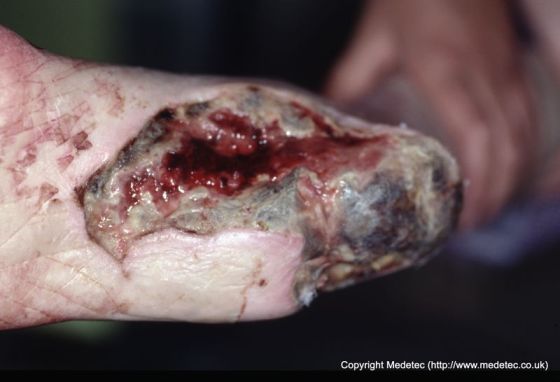
La aparición de úlceras neuropáticas en los pies variará según la ubicación y la circulación del paciente y puede aparecer como ampollas callosas a llagas abiertas que son de color rojizo a marrón/negro. Los márgenes de la herida generalmente están minados o macerados, y la piel circundante a menudo estará callosa, y la profundidad de la herida depende de la cantidad de trauma al que la piel ha sido sometida. A menudo, el debilitamiento en los bordes de la úlcera del pie crea áreas donde se puede desarrollar una infección, lo que puede conducir a osteomielitis (infección del hueso o la médula ósea) si no se trata. La combinación de isquemia relacionada con la presión (restricción en el suministro de sangre), neuropatía y una respuesta de curación retardada puede permitir que la infección empeore antes de ser tratada en comparación con otros tipos de úlceras. La úlcera en sí por lo general será indolora a menos que también haya una infección o un componente arterial en la herida que a menudo solo produce una molestia menor. La extremidad generalmente mantendrá un pulso normal, excluyendo componentes circulatorios adicionales a la úlcera neuropática del pie y los pacientes a menudo no desarrollan fiebre en respuesta a una infección.
Etiología
Como se mencionó anteriormente, las úlceras neuropáticas son causadas por estrés repetido en los pies que tienen disminución de la sensibilidad. Sin embargo, si se acompaña de un deterioro vascular, el riesgo de amputación por una infección aumenta significativamente y las úlceras aparecen más secas y perforadas y se forman en áreas menos notadas para la presión, como los lados del pie o los dedos. Las úlceras neuropáticas son multifactoriales o causadas por la combinación de muchos factores, sin embargo, la neuropatía es un factor común en casi todas estas heridas.
Además de la diabetes, otros factores comunes que pueden causar neuropatía periférica son:
- Una afección neurológica primaria
- Neuropatía alcohólica
- Insuficiencia renal
- Hernias discales o anomalías espinales
- Trauma
- Cirugía
Algunas afecciones menos comunes que pueden provocar úlceras neuropáticas son crónicas lepra, espina bífida y siringomielia.
Factores de Riesgo
- Pobre control de la glucemia
- Hipertensión
- Hipercolesterolemia
- enfermedad Renal
- Fumar
- deformidades en los Pies es decir, pie plano, dedos en martillo, juanetes, etc
Complicaciones
Si no se trata, las úlceras neuropáticas del pie pueden provocar complicaciones graves, como infección, necrosis tisular y, en casos extremos, amputación de la extremidad afectada.
Estudios de diagnóstico
- Cribado de nervios periféricos (Prueba de Filamentos de Semmes Weinstein)
- Tomografía computarizada (tomografía computarizada)
- Imágenes de resonancia magnética (RM)
- Electromiografía
- Velocidad de conducción nerviosa
- Biopsia nerviosa
- Biopsia de piel
- Cultivos de heridas
Tratamientos de Úlceras Neuropáticas en los pies
Las siguientes precauciones pueden ayudar a minimizar el riesgo de desarrollar úlceras neuropáticas en pacientes en riesgo y para minimizar las complicaciones en pacientes que ya presentan síntomas:
- Considere la posibilidad de recibir atención podológica regular para eliminar el exceso de callos y vigilar posibles ulceraciones en los pies.
- Examine los pies diariamente para detectar cambios inusuales en el color , la temperatura o el desarrollo de llagas o callos.
- Asegúrese de que el calzado está bien ajustado para evitar puntos de fricción o presión y para permitir un espacio adecuado para cualquier deformidad, consultando a un podólogo o pedortero.
- Proteger los pies de lesiones, infecciones y temperaturas extremas.
- Nunca camine descalzo ni use zapatos o sandalias con punta abierta. Use zapatos o, al menos, zapatillas mientras esté en la casa.
- Evite mojar los pies. Los pies insensatos pueden escaldarse fácilmente sin que el paciente se dé cuenta.
- Controlar la diabetes u otras afecciones de salud aplicables para acelerar el proceso de curación.
El primer paso para curar una úlcera neuropática diabética es desbridar la herida hasta obtener tejido sano y sangrante. A menudo hay infección debajo de la capa superficial de tejido necrótico, incluso extendiéndose hacia el hueso y la médula ósea. El desbridamiento permite una mejor evaluación de la úlcera y de cualquier infección subyacente, así como proporcionar un mejor entorno de curación. Idealmente, el ambiente de la herida debe estar húmedo mientras se cura, pero también debe permitir que respire. Su médico o especialista en el cuidado de heridas debe comparar las propiedades exactas del apósito utilizado con las de la herida.
Uno de los componentes más esenciales para curar eficazmente las úlceras neuropáticas es reducir la presión en el área afectada. Sin embargo, el alivio de la presión de la herida debe equilibrarse con el fomento de la circulación adecuada a las extremidades, por lo que no se recomienda un reposo excesivo en cama. Se pueden usar escayolas de contacto o botas de escayola extraíbles para disminuir la presión en el área afectada y, al mismo tiempo, permitir que el paciente permanezca ambulatorio. Los zapatos terapéuticos también están disponibles para el mismo propósito, pero generalmente se usan para prevenir o evitar la recurrencia en lugar de durante el tratamiento.
Si la úlcera no se resuelve después de medidas más conservadoras, se puede considerar la cirugía para aplicar suplementos de tejido celular o acelular, o corregir deformidades en el pie para eliminar la presión excesiva.
Fuente de la imagen: Medetec (www.medetec.co.uk). Se utiliza con permiso.
Boulton AJM, Kirsner RS, Vileikyte L. » Úlceras Neuropáticas del Pie Diabético.»N Engl J Med 2004; 351: 48-55. doi: 10.1056 / NEJMcp032966
Cleveland Clinic. Úlceras en Extremidades Inferiores (Piernas y Pies). Clínica Cleveland. http://my.clevelandclinic.org/heart/disorders/vascular/legfootulcer.aspx. Actualizado en noviembre de 2010. Consultado el 26 de septiembre de 2012.
Gabriel A. Úlceras vasculares. Referencia Medscape. http://emedicine.medscape.com/article/1298345-overview. Actualizado el 11 de julio de 2012. Consultado el 26 de septiembre de 2012.
Centro de Ciencias de la Salud de Londres. Úlcera Diabética / Neuropática. Centro de Ciencias de la Salud de Londres. http://www.lhsc.on.ca/Health_Professionals/Wound_Care/diabetic.htm. Consultado el 26 de septiembre de 2012.
Mayo Foundation for Medical Education and Research. Neuropatía diabética. clínica. www.mayoclinic.com/health/diabetic-neuropathy/DS01045. Publicado el 6 de marzo de 2012. Consultado el 26 de septiembre de 2012.
McGuire J. Descarga transitoria: un enfoque basado en la evidencia para la redistribución de la presión en el pie diabético. Mejora El Cuidado De Las Heridas De La Piel. 2010; 23(4):175-8.
Takahashi P. Úlceras Isquémicas, Venosas y Neuropáticas Crónicas en la Atención a Largo Plazo. Anales de Cuidados a Largo Plazo. http://www.annalsoflongtermcare.com/article/5980. Publicado el 5 de septiembre de 2008. Consultado el 26 de septiembre de 2012.