Senast uppdaterad: måndag, februari 4, 2013
diagnostisera problem med axelråhet
för att axeln ska fungera effektivt måste smidig rörelse ske i ett antal kritiska leder och rörelsegränssnitt. Dessa inkluderar lederna:
- mellan humerus och scapula (glenohumeral eller ”boll och uttag”)
- mellan nyckelbenet och scapulaen (akromioklavikulär led) och
- mellan nyckelbenet och sternum (sternoklavikulär LED).
smidig rörelse måste också ske vid rörelsegränssnitten:
- mellan axelbladet och bröstväggen (scapulothoracic motion interface) och
- mellan överarmen och de omgivande vävnaderna (humeroscapular motion interface).
grovhet fånga slipning knaprande eller knäppa på någon av dessa platser kan störa funktionen hos axeln.
bara för att buller produceras vid rörelse av axeln betyder inte att ett allvarligt problem är närvarande. Å andra sidan kan förlust av axelns smidiga rörelse beröva fogen av sitt normala komfortområde för rörelse och funktion.
en bra historia och fysisk undersökning tillsammans med vanliga röntgenstrålar ger tillräcklig information för att diagnostisera de flesta viktiga problemen med axelhårdhet.

utvärdering av
grov axel:
leder och
Rörelsegränssnitt
det finns fem områden där jämnhet krävs för axelfunktion.
Broskartiklar
tre av dessa är brosk till broskartiklar: de glenohumerala akromioklavikulära och sternoklavikulära lederna. Dessa leder stabiliseras av ledkapslar ligament och intraartikulär labra eller menisci. Jämnheten i deras broskytor är i riskzonen för medfödd metabolisk traumatisk degenerativ septisk och icke septisk inflammatorisk ledsjukdom. Genom att välja länkarna i styckena nedan kan du se några av de nödvändiga och tillräckliga kriterierna vi använder för att göra olika diagnoser av axelhårdhet.
fem områden
kollaps av benet som stöder ledytan kan orsakas av avaskulär nekrostumör eller osteomyelit. Labral tårar eller lösa kroppar kan bli placerade mellan ledytorna och orsaka gemensam grovhet.
vid glenohumeral joint producerar olika processer olika mönster för förstörelse av ledytan.
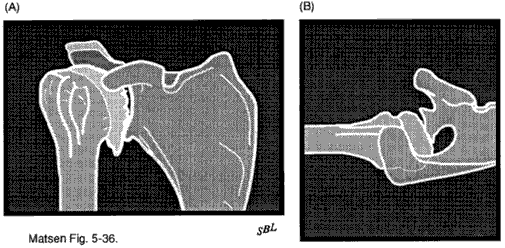
vid degenerativ ledsjukdom glenoidbrosket och subkondralt ben bärs vanligtvis bakåt och lämnar ibland intakt ledbrosk framåt. Brosket i humerhuvudet eroderas i ett” Friar Tuck ” – mönster av central skallighet som ofta omges av en kant av kvarvarande brosk och osteofyter. Om liknande fynd uppstår efter en skada eller annan orsak kallas tillståndet sekundär degenerativ ledsjukdom.
vid inflammatorisk artrit såsom reumatoid artrit i axeln förstörs brosket vanligtvis jämnt över humerala och glenoida ledytor.
Manschettrivning artropati uppstår när en kronisk stor rotatorkuffdefekt utsätter det avtäckta humerala ledbrosket för nötning av underytan på coracoacromialbågen. Erosionen av humeral ledbrosk börjar överlägset snarare än centralt. Neurotrofisk artropati uppstår i samband med syringomyelia diabetes eller andra orsaker till gemensam denervering. Det gemensamma och subkondrala benet förstörs på grund av förlusten av de trofiska och skyddande effekterna av nervförsörjningen.
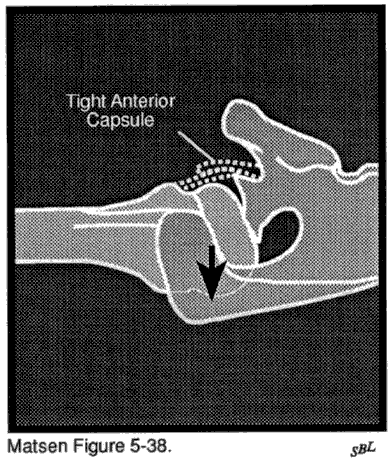
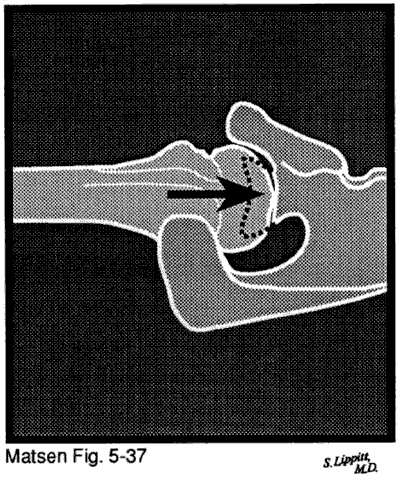
i capsulorrhaphy artropati före operation för glenohumeral instabilitet leder till förstörelse av ledytan. I denna situation producerar överdriven främre eller bakre kapselorrhaphy obligatorisk översättning som tvingar humerushuvudet ur sitt normala koncentriska förhållande till glenoidfossan. Den excentriska glenohumeralkontakten ökar kontakttrycket och ledytans slitage. Oftast över åtdragning av den främre kapseln producerar obligatorisk bakre översättning posterior glenoid slitage och centralt slitage på humeral ledbrosk.
de andra två platserna som kräver jämnhet är atypiska artikuleringar: scapulothoracic motion interface och nonartikular humeroscapular motion interface. På dessa platser rörelse sker mellan vävnadsplan snarare än vid lederna fodrade med ledbrosk.
felinriktning av glidytorna ojämnheter i ytan eller förtjockning av interposed vävnad kan störa jämn rörelse vid dessa artikulationer. En av de vanligaste av dessa kliniska tillstånd är subakromial nötning.
jämnhet och rörelse
begreppen jämnhet och rörelse är nära besläktade. Om de glenohumerala ledytorna är grova på grund av degenerativ glenohumeral ledsjukdom till exempel kommer axeln att ha en markant tendens att bli styv. Återställande av funktion till en sådan LED kan kräva inte bara en resurfacing artroplastik för att återställa glenohumeral jämnhet utan också en kapselfrisättning och senförlängning för att återställa rörelse. Men brist på jämnhet och styvhet behöver inte samexistera. Avaskulär nekros med kollaps av subkondralt ben berövar axeln normal jämnhet men är vanligtvis inte förknippad med styvhet. Omvänt berövar en frusen axel en axel av sin rörelse, men den gemensamma ytjämnheten är inte närvarande. Eftersom dessa två parametrar för normal ledfunktion är urskiljbara och kräver separat och distinkt behandling diskuterar vi dem i två olika avsnitt.
historia
historien innehåller en beskrivning av problemets början mekanismen för eventuella skador och arten och utvecklingen av funktionella svårigheter. Systemiska eller polyartikulära manifestationer av sepsis degenerativ ledsjukdom eller reumatoid artrit kan ge användbara ledtrådar. En tidigare historia av steroidmedicinfraktur eller arbete på djup kan föreslå diagnos av avaskulär nekros. Tidigare skada eller kirurgi ökar risken för infektion ärrbildning eller onormala ytkonturer. Användning kan ge upphov till onormala relativa positioner hos de rörliga ytorna.
symtomen från brist på jämnhet uppträder vanligtvis vid användning av axeln. Ofta kan patienten beskriva vissa rörelser som är problematiska eller specifika manövrar som krävs för att ”låsa upp” eller komma förbi en viss stickpunkt. Ibland kommer patienter att beskriva en känsla av uppenbar instabilitet eller oönskad förskjutning av axeln. De positioner och omständigheter som framkallar det funktionella problemet måste noggrant definieras i historien. Patienten bör också frågas om svaret från axeln till tidigare behandling inklusive övningar injektioner sjukgymnastik och kirurgi.
patientens ålder vid presentationen kan ge värdefulla ledtrådar till diagnosen. Vi har några uppgifter om åldern vid presentationen för: degenerativ ledsjukdom (se figur 1) reumatoid artrit (figur 2) kapsulorrafi artropati (figur 3) avaskulär nekros (figur 4) och manschettriv artropati (figur 5).
den fysiska undersökningen
fysisk undersökning inkluderar noggrann observation av patientens hållning för asymmetrisk axelhängande och muskelatrofi. Rytmen för aktiv rotation och höjd i olika plan observeras för avbrott i kontinuitet. Patienten uppmanas att visa några manövrar som producerar grovhet fånga knäppa eller låsa och att lokalisera platsen för problemet genom att peka med motsatt finger. Patienter kan vanligtvis ganska indikera en av de fem anatomiska platserna som vanligtvis är förknippade med grovhet.
granskaren kan hjälpa till att skilja scapulothoracic roughness från glenohumeral problem eller från problem vid humerothoracic motion interface genom att selektivt begränsa rörelsen vid första platsen och sedan den andra. Shrugging protracting och dra tillbaka scapula medan undersökaren tillåter glenohumeral rörelse tillåter oberoende bedömning av jämnheten i scapulothoracic motion interface. Palpation för platsen för grovhet kan lokalisera problemet till den överlägsna mediala gränsen för scapulaens ryggrad. Alternativt roterar och lyfter armen medan undersökaren stabiliserar nyckelbenet acromion och scapular ryggrad på bröstväggen möjliggör oberoende utvärdering av glenohumeral joint och humeroscapular motion interface. Grovhet i det subakromiala området i det icke-artikulära humeroscapulära rörelsegränssnittet manifesteras vanligtvis vid rotation av armen nära 90 grader av humerotorakal höjd en position där kapseln normalt är slapp. Crepitance på denna manöver som återger patientens klagomål utgör en positiv subakromial ” nötning tecken.”Grovhet mellan subscapularis-införandet och det korta huvudet på bicepsna är uppenbart vid rotation av armen vid sidan medan bicepsna är isometriskt åtdragna. Crepitance vid glenohumeral gemensamma är ofta bäst palperas posteriort strax under vinkeln på acromion. Det kan accentueras genom att trycka på humerus mot glenoid medan fogen roteras. Symtom från sternoklavikulära eller akromioklavikulära leder är vanligtvis lätt att lokalisera vid fysisk undersökning.
tenoren samt placeringen av bruset ger en ledtråd till dess etiologi. Till exempel producerar en snäppande scapula vanligtvis en lågfrekvent clunking som liknar det ljud som produceras när två uppsättningar knogar gnids mot varandra. Subakromial nötning ger vanligtvis en högre crepitance som ljudet av vadd upp ett papper. Torrt ben-på-ben-galler är typiskt för grovhet i glenohumeral ledbrosk som producerar ett galler som sandpapper på trä.
eftersom axelråhet kan åtföljas av axelstyvhet och svaghet bör intervallet för glenohumeral och scapulothoracic rörelse och styrkan hos axelmotorerna registreras.
röntgenbilder
historia och fysisk undersökning bör peka på den troliga orsaken och den funktionella betydelsen av grovheten. Den kliniska undersökningen kommer att föreslå vilka röntgenbilder som kan vara till hjälp. Således anpassas den radiografiska utvärderingen till patientens kliniska presentation snarare än beställd som en del av en ”rutin.”
Scapulothoracic grovhet bör utvärderas med en anteroposterior vy i scapulaens plan (se figur 6) och med en sidovy i scapulaens plan (se figur 7) för att avslöja osteokondromata eller malunited frakturer av scapula eller revben. Datoriserad tomografi (CT) kan hjälpa till att lokalisera platserna för specifika enheter men är av minimalt värde vid utvärdering av en snäppande scapula som härrör från onormal hållning.
en Konad nedvy av den akromioklavikulära leden och en axillär röntgenbild ger en bra tvåplan utvärdering av denna artikulering.
Sternoklavikulär grovhet kan bäst utvärderas med en CT-skanning.
den glenohumerala leden är radiograferad med en anteroposterior vy i scapulaens plan och en sann axillär vy. Om armen placeras i” centrerat läge ” är mitten av humeral artikulär yta mitt i glenoidfossan (se figur 8). En anteroposterior vy och en axillär vy tagen med armen i detta centrerade läge ger utmärkta möjligheter att utvärdera tjockleken på broskutrymmet mellan humerusens subkondrala ben och glenoidens för att bedöma subkondralbenets regelbundenhet och att utvärdera eventuell översättning av humerusens huvud i förhållande till glenoid. Den anteroposterior röntgenbild tas i skulderplanet med armen i centrerad position placerar humeral hals I maximal profil som krävs för korrekt användning av en humeral protes Mall.
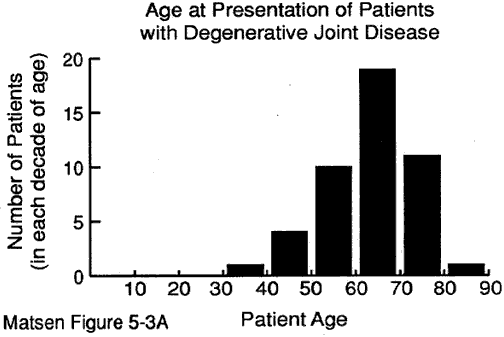
Figur 1 – ålder vid tidpunkten
presentation för
degenerativ ledsjukdom
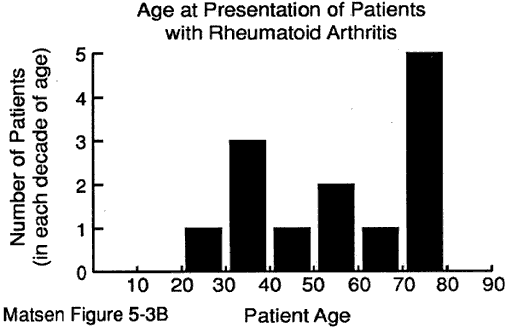
Figur 2 – ålder vid tidpunkten
presentation för
reumatoid artrit
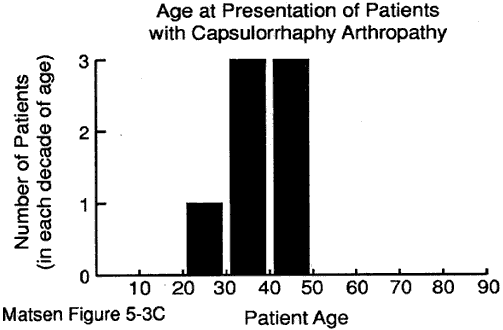
figur 3 – ålder vid tiden
presentation för
capsulorraphy artropati
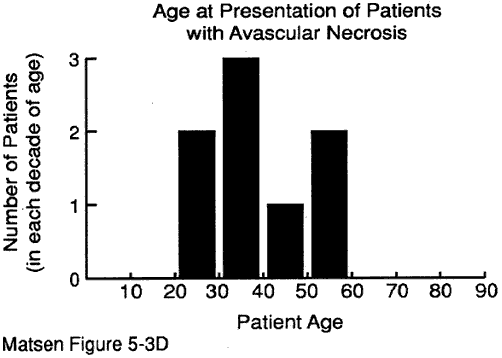
figur 4 – ålder vid tiden för
presentation för avaskulär
nekrosavaskulär nekros
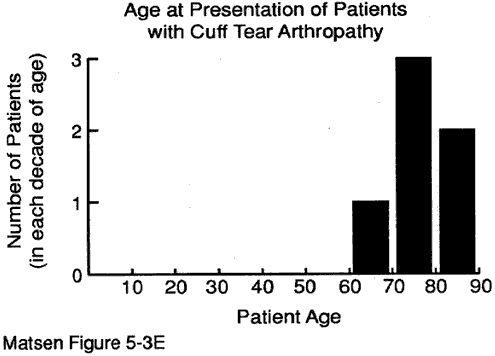
figur 5 – ålder vid tiden
av presentation för
cuff tear arthropathy
Figur 6 – Anteroposterior
visa i scapulaens plan
Figur 7 – sidovy
i scapulaens plan
figur 8
figur 9 – röntgenbilder
av dejenerativ ledsjukdom
figur 10
figur 11
slumpvis anatomin hos den proximala humerus och förhållandet mellan scapula på bröstväggen gör det möjligt att erhålla röntgenbilder som samtidigt avslöjar profilen för den proximala humerus och glenoid. Eftersom denna uppfattning centrerar huvudet på humerus på glenoid är det också projektionen som mest sannolikt avslöjar gallringen av den centrala aspekten av humeral ledbrosk som är typisk för degenerativ ledsjukdom (”Friar Tuck” – mönstret) medan röntgenbilder med armen i andra positioner kan indikera närvaron av ett tjockare lager av brosk vid huvudets periferi.
den relevanta anatomin är enkel. Scapulaens plan gör en 35 graders vinkel med bröstkorgets plan. Humeralhalsen är i 35 grader av retroversion med avseende på underarmen i den böjda armbågen. Humeralhalsen är också vid 45 grader med den långa axeln på humeralaxeln. Således om underarmen på den böjda armbågen är vinkelrät mot bröstkorgets plan och om humerus bortförs 45 grader pekas centrum av humerhuvudet i mitten av glenoid. Med armen i denna position kommer en anteroposterior röntgenbild i scapulaens plan att avslöja de önskade förhållandena (se figur 8).
vid degenerativ ledsjukdom visar dessa röntgenbilder (se figur 9) vanligtvis förträngning av broskutrymmet mellan humerhuvudet och glenoid skleros osteofytbildning och ett bakre slitmönster där humerhuvudet är posteriort subluxerat i samband med erosion av den bakre halvan av glenoid. Denna bakre subluxation kan vara särskilt markerad vid kapsulorrafiartropati (se figur 10). Vid avaskulär nekros är det dominerande radiografiska fyndet kollaps av det subkondrala benet i humerushuvudet. Vid avancerad reumatoid artrit (se figur 11) innefattar de dominerande fynden vanligtvis förlust av broskutrymmet mellan humerus och glenoid erosioner vid marginalerna av humerala artikulära ytor medial erosion av glenoid och generaliserad osteopeni; dessa förändringar är ofta symmetriska som påverkar båda glenohumerala lederna.
den beniga anatomin i det humeroscapulära rörelsegränssnittet kan ses på anteroposteriorvyn i scapulaens plan sidovyn på scapula och axillärvyn. Dessa röntgenbilder kan avslöja en förträngning radiografisk acromiohumeral intervall skleros av underytan av acromion acromial anomalier dragkraft sporrar i coracoacromial ligament och malunited eller nonunited frakturer i acromion. Dessa åsikter kan visa andra potentiella orsaker till grovhet i det icke-artikulära humeroscapulära rörelsegränssnittet, såsom anomalier av de proximala humerus malunited tuberositetsfrakturerna och funktionellt signifikanta kalciumavlagringar i manschettsenorna. Vi har inte hittat formen på själva akromionen för att vara användbar för att separera de axlar som har subakromial grovhet från de som inte gör det.
avbildning av rotatorkuffen utförs endast om det påverkar hanteringen av patienten. Om patienten uppfyller våra kriterier för utforskning av det subakromiala utrymmet som beskrivs nedan kommer vi vanligtvis att undvika manschettavbildning eftersom vi kommer att kunna utvärdera manschetten direkt vid operationen och kommer att ha fått preoperativt patientens tillstånd att utföra någon indikerad manschettkirurgi.
livskvalitet
med hjälp av det enkla Axeltestet samlade vi in data om de funktionella effekterna av några vanliga orsaker till axelhårdhet när patienter presenterades för utvärdering. Vi har data för degenerativ ledsjukdom (figur 12) reumatoid artrit (figur 13) kapsulorrafi artropati (figur 14) avaskulär nekros (figur 15) och manschettriv artropati (figur 16).
vi har också genomfört en omfattande studie av” Patient Self-Assessment of Health Status and Function in Glenohumeral Degenerative Joint Disease ” som vi presenterar här.
ortopedister är mycket intresserade av att optimera livskvaliteten för sina patienter. Kvantifieringen av hälsotillstånd och funktion är central för att förstå effekterna av kroniska muskuloskeletala tillstånd och för att bestämma effektiviteten hos olika förvaltningsstrategier. Med det växande intresset för att hantera hälso-och sjukvård kan sådana mätningar hjälpa till att avgöra vilka villkor och vilka behandlingar som förtjänar högsta prioritet.
nyligen har frågeformulär för självbedömning av patienter fastställts som meningsfulla och praktiska verktyg för utvärdering av hälsotillstånd och funktion. Effekterna av muskuloskeletala tillstånd är ofta ganska uppenbara för patienten; således är dessa effekter lätt detekterbara genom patientens självbedömning.
syftet med denna artikel är:
- att visa praktiken av kontorsbaserad patient självbedömning i dokumentationen av hälsotillstånd och funktion i en population av individer med ett väldefinierat muskuloskeletalt tillstånd: primär glenohumeral degenerativ ledsjukdom
- för att jämföra hälsostatusresultaten med de som förväntas i en allmän befolkning som är åldersmatchad och
- för att bestämma vilka allmänna hälsostatusparametrar som var närmast associerade med förlust av axelfunktion.
metoder: patientpopulation
denna studie gäller 103 på varandra följande patienter som presenterar seniorförfattaren för utvärdering och hantering av primär glenohumeral degenerativ ledsjukdom. Varje patient träffade etablerade nödvändiga och tillräckliga villkor för detta tillstånd. Sjuttiosju var manliga tjugosex kvinnor. Medelåldern var sextiotre år (13 10-94 år). Sextiotre var rätt dominerande trettioåtta lämnades icke-dominerande sju lämnades dominerande och fem var rätt icke-dominerande.
självbedömning av hälsotillstånd
varje patient fyllde i ett frågeformulär bestående av trettiosex frågor angående deras allmänna hälsotillstånd den korta formen-36 (SF 36). Hälsostatusfrågorna gjordes med hjälp av ett etablerat protokoll och omvandlades till åtta hälsostatusparameterpoäng för var och en av vilka ”100” representerade den mest hälsosamma och ”0” den minst hälsosamma poängen. Uppgifterna från de 103 försökspersonerna med primär glenohumeral degenerativ ledsjukdom jämfördes med de publicerade resultaten med samma frågeformulär för hälsostatus för tre separata befolkningsbaserade hälsostatusundersökningar: Geisinger Health Plan Survey (1 760 ämnen) at &t American Trans Tech ”MASH” Trial (702 ämnen) och Northwest Area Foundation Health Survey (1 814 ämnen). Ursprungligen gjordes jämförelsen för män och kvinnor separat men de könsrelaterade skillnaderna var små och dessa har utelämnats från denna presentation av kortfattade skäl. Referensdatakohorterna utesluter inte patienter med komorbiditeter. För de personer under sextiofem år inkluderade de vanligaste kroniska sjukdomarna kronisk ryggsmärta (11,1%) artrit (9.6%) astmahypertension och synfel. Bland försökspersonerna över sextiofem år var de vanligaste tillstånden artrit (56,3%) kronisk ryggsmärta (37,5%) hypertoni angina och gastrointestinala problem. Således representerar de refererade uppgifterna ett tvärsnitt av de studerade populationerna och representerar inte hälsotillståndet för sjukdomsfria individer.
hälsostatuspoängen för SF 36 är åldersberoende; således ritades både data om våra patienter och referenskohortdata som en funktion av patientens ålder. För varje hälsostatusparameter plottades medlen plus en standardavvikelse och medlen minus en standardavvikelse för den kombinerade referenskohorten. För varje hälsostatusparameter bestämdes procentandelen av patienterna mer än en standardavvikelse under medelvärdet från dessa grafer.
självbedömning av axelfunktionen
varje patient slutförde tolv frågor om axelns funktion det enkla Axeltestet (SST ). Jämförelse av axelfunktions data var inte tillgängliga för samma population som användes för hälsostatusreferensen. Istället jämförde vi axelfunktionen hos våra patienter med 80 personer i åldern 60-70 år som inte hade någon uppenbar axelsjukdom på en standardiserad historia fysisk och ultraljudsundersökning av rotatorkuffen. Av dessa 80 patienter kunde alla utföra alla tolv av de enkla axeltestfunktionerna förutom en patient som inte kunde lyfta åtta pund till axelnivå och tre som inte kunde kasta överhand tjugo meter.
resultat: Självbedömning av hälsotillstånd
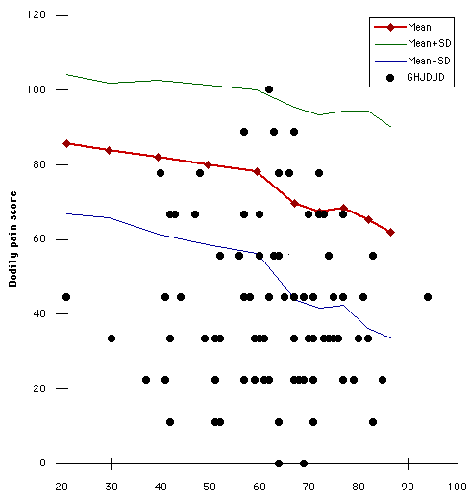
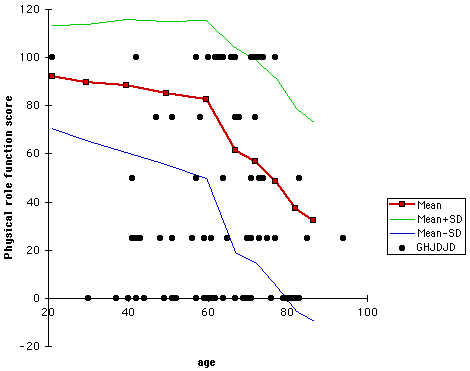
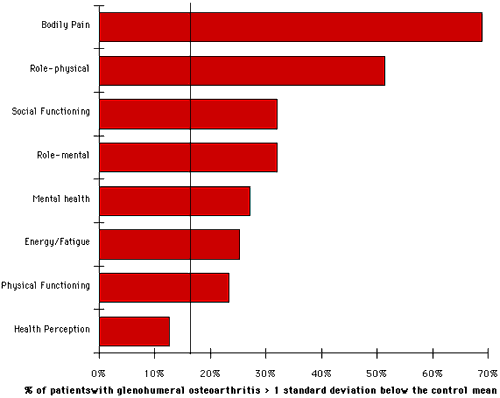
vi förberedde plottar av smärta (se figur 17) och fysisk rollfunktion (se figur 18) poäng för var och en av de 103 ämnena som en funktion av patientens ålder. (I dessa tomter indikerar prickarna ämnen från denna studie. Linjer visar genomsnittliga uppgifter om standardavvikelse från den befolkningsbaserade jämförelsekohorten). Liknande tomter utfördes för de sex andra hälsostatusparametrarna. På var och en av dessa grafer räknades antalet försökspersoner som fick mer än en standardavvikelse under medelvärdet och uttrycktes som en procent av det totala antalet patienter. Vi bestämde andelen patienter som var mer än en standardavvikelse under medelvärdet för var och en av de åtta hälsostatusparametrarna (se figur 19). (I denna plot om alla fördelningar var normala skulle sjutton procent av patienterna ha förväntats ligga mer än en standardavvikelse under det befolkningsbaserade medelvärdet (vertikal linje)). Till exempel var över 50% av patienternas smärta och fysiska rollfunktionspoäng mer än en standardavvikelse under medelvärdet. Om fördelningen av de två populationerna hade varit normal skulle endast 17% av patienterna få mer än en standardavvikelse under medelvärdet.
axelfunktion
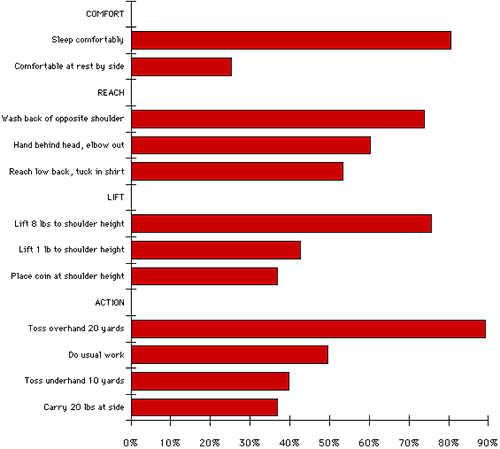
ett stort antal försökspersoner kunde inte utföra var och en av de tolv axelfunktionerna (se figur 20). Över 50% av patienterna kunde inte sova på den drabbade sidan tvätta baksidan av motsatt axel placera handen bakom huvudet med armbågen ut till sidan nå sin låga rygg för att stoppa in en skjorta och kasta tjugo meter överhand.
diskussion
denna studie visade att både livskvaliteten och axelfunktionen komprometterades i denna serie av 103 patienter med primär glenohumeral degenerativ ledsjukdom. Dessa patienter är uppenbarligen en delmängd av patienter som uppfyller kriterierna för denna diagnos: de var tillräckligt nedsatt för att presentera vår remiss Medical center för utvärdering och hantering av deras sjukdom. Således kan dessa resultat inte vara representativa för populationen av patienter med primär glenohumeral degenerativ ledsjukdom eller de som presenterar i andra övningsinställningar.
även om detta är en av de första studierna för att tillämpa metoden på axelsjukdom har användningen av självbedömningsverktyg för att dokumentera effekterna av muskuloskeletala tillstånd nyligen visats av andra. Dessa studier indikerar att muskuloskeletala tillstånd jämfört med andra medicinska störningar har stor inverkan på hälsa och funktion. I denna studie var de flesta hälsostatusparametrarna härledda från SF 36 lägre hos dessa patienter med primär glenohumeral degenerativ ledsjukdom än för allmänna jämförelsepopulationer. Detta är av intresse eftersom ingen av hälsostatusparametrarna i SF 36 direkt bedömer övre extremitetsfunktionen.
medan många ortopediska poängsystem har utvecklats för att dokumentera sjukdomens svårighetsgrad fokuserar många av dessa poängsystem på ”objektiva” parametrar som rörelsestyrka och radiografiskt utseende. SF 36 och andra självbedömningsinstrument har fördelen att betona patienternas perspektiv. Självbedömningsformulär är också mer praktiska (mindre patienttid mindre kostnad) för att administrera och erbjuda potentialen för periodiska uppföljningsbedömningar utan att patienten behöver återvända till kontoret.
korta generiska hälsoundersökningar som SF 36 har visat sig vara lika effektiva och pålitliga som de längre undersökningarna. SF 36 har också visat sig vara användbart för att dokumentera resultatet av ortopedisk kirurgi. Betydelsen av SF 36 för ortopedi är att detta instrument också används inom andra medicinska områden; således kan effekterna av muskuloskeletala problem på självbedömd hälsotillstånd jämföras med effekterna av andra kroniska tillstånd som endometrios njursvikt angina gastrointestinal sjukdom och hypertoni. SF 36: S generalitet innebär också att andra förhållanden som den som studeras (comorbiditeter) kan påverka resultaten. De publicerade referenshälsostatusparameterdata indikerar en trend för minskade poäng med ökande ålder utan tvekan återspeglar en växande förekomst av komorbiditeter med ålder. I jämförelse med referenspopulationerna fördelningen av kroppslig smärta och fysisk rollfunktion poäng för försökspersonerna med primär glenohumeral degenerativ ledsjukdom var skev så att över 50% av försökspersonerna var mer än en avvikelsestandard under det refererade medelvärdet.
för studien av axelsjukdom ger det enkla Axeltestet ett nödvändigt komplement till SF 36. Vid utförandet av de tolv funktionerna hos SST-ämnena har visat sig använda axeln i en mängd olika positioner som sträcker sig från sextio grader av höjd i minus femtio graders bröstkorgsplan (tucking i skjortan) till 120 grader av höjd nära koronalplanet (placera handen bakom huvudet med armbågen ut till sidan) till sjuttio grader av höjd i plus 130 graders bröstkorgsplan (tvätta baksidan av motsatt axel). Som en grupp hade patienterna med primär glenohumeral degenerativ ledsjukdom mycket sämre axelfunktion än den nästan perfekta funktionen av uppenbarligen sjukdomsfria axlar i samma ålder.
några av hälsostatusparametrarna korrelerade starkt med patienternas förmåga att utföra olika axelfunktioner. Övergripande kroppslig smärta och fysisk funktion påverkades starkast. I framtiden studie av effektiviteten av behandling av skuldra sjukdomar kommer att indikera om förbättringar i dessa hälsostatus parametrar parallella förbättringar i axelfunktioner.
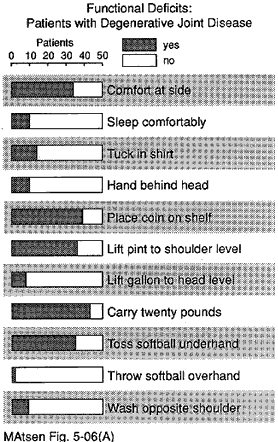
Figur 12 – funktionell
underskott hos patienter med
degenerativ ledsjukdom
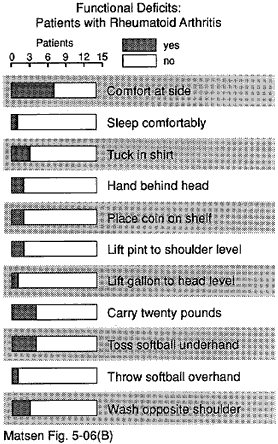
figur 13 – funktionell
underskott hos patienter
med reumatoid artrit

figur 14 – funktionell
underskott hos patienter med
capsulorraphy arthropathyapsulorraphy
artropati
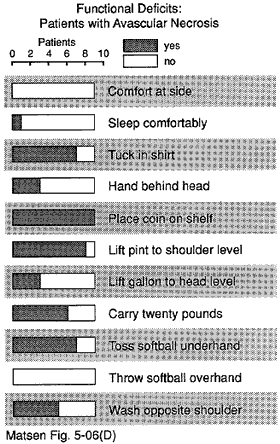
figur 15 – funktionella underskott
av patienter
med avaskulär nekros
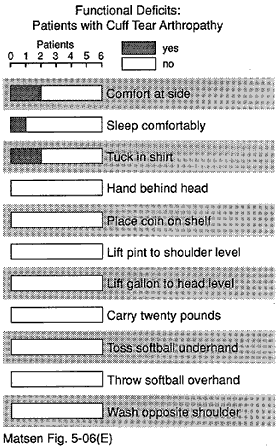
figur 16 – Funktionella underskott
av patienter med
manschettriv artropati
figur 17
Figur 18
figur 19
figur 20
SF 36 och SST representerar praktiska exempel för generisk och tillståndsspecifik mätning av hälsa och funktionell status hos patienter med primär glenohumeral degenerativ ledsjukdom. Våra ämnen hade inga svårigheter att fylla i dessa frågeformulär för självbedömning. Insamlingen av dessa uppgifter krävde inte läkare eller personal tid annat än att passera ut och samla in blanketterna. Det enkla Axeltestet kräver ingen beräkning. De standardiserade algoritmerna för beräkning av hälsostatusparametrarna SF 36 införlivas enkelt i ett kalkylblad. Ingen forskningsperson eller specialutrustning krävdes för att samla in eller analysera dessa data. Införlivandet av dessa verktyg i samband med en upptagen kontorspraxis ger en praktisk metod för att kvantifiera effekterna av axelförhållanden på hälsotillstånd och axelfunktion.