
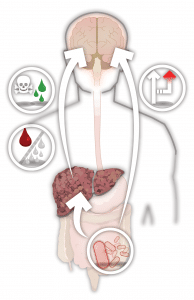
Enzephalopathie ist ein Begriff, der sich auf Hirnfunktionsstörungen bezieht, für die es viele Ursachen gibt. Hepatische Enzephalopathie (HE) tritt auf, wenn die Leber nicht mehr richtig funktioniert oder wenn Blut aus dem Darm die Leber beim sogenannten portosystemischen Shunting umgeht. ER kann sich als ein Spektrum neurologischer und psychiatrischer Anomalien manifestieren.
Die Leber hat mehrere Funktionen, darunter die Entgiftung des Blutes, die Produktion von Galle, die Speicherung von Energie und die Metabolisierung verschiedener Verbindungen. Ammoniak wird im Magen-Darm-Trakt durch bakteriellen Abbau von Nährstoffen und auch durch normale Stoffwechselvorgänge in Darmzellen produziert. Normalerweise zerlegt die Leber Ammoniak in Harnstoff, der sicher im Urin ausgeschieden wird. Obwohl genau, wie ER sich entwickelt, komplex ist und unvollständig verstanden wird, ist ein wichtiger Faktor der Verlust der Fähigkeit der Leber, Ammoniak zu entgiften, das stattdessen durch den Blutstrom wandert und das Gehirn erreicht. Ärzte glauben, dass übermäßiges Ammoniak und andere Toxine eine zentrale Rolle bei den schwächenden Symptomen der Enzephalopathie spielen, die von subtilen Persönlichkeitsveränderungen bis hin zu Verwirrung und sogar Koma reichen können.
Ursachen
Es gibt drei Haupttypen der hepatischen Enzephalopathie, die durch die Grunderkrankung definiert werden.
Typ A ist das Ergebnis eines akuten Leberversagens, das auftritt, wenn ein Patient eine rasche Verschlechterung der Leberfunktion erfährt. Diese Verschlechterung kann durch zahlreiche Bedingungen verursacht werden, einschließlich, aber nicht beschränkt auf Medikamente, Medikamente, Virusinfektionen oder Autoimmunerkrankungen.
Typ B tritt bei portosystemischem Shunting oder Bypass auf. In diesem Zustand umgeht das Kreislaufsystem die Leber, typischerweise das Ergebnis einer angeborenen Anomalie oder einer Operation.
Typ C ist das Ergebnis einer Zirrhose. Personen mit chronischer Lebererkrankung durch Virushepatitis (wie Hepatitis B oder C), nichtalkoholische Fettlebererkrankung, Alkohol, Autoimmunhepatitis oder eine andere Ursache können das Risiko haben, eine Zirrhose zu entwickeln. Zirrhose bezieht sich auf ein spezifisches Muster und Ausmaß von Narbengewebe in der Leber, was auf eine fortgeschrittene Erkrankung hinweist. Dies neigt dazu, sich allmählich zu entwickeln, wobei Narbengewebe gesundes Gewebe über einen bestimmten Zeitraum langsam ersetzt.
Oft spielt ein auslösender Faktor bei einer HE-Episode eine Rolle, wie z. B. Infektion, Magen-Darm-Blutungen, Überdosierung von Diuretika, Elektrolytstörungen, Dehydratation oder Verstopfung.
Symptome / Komplikationen
 Ärzte verwenden typischerweise die West Haven-Kriterien, um den Schweregrad der HE zu bewerten.
Ärzte verwenden typischerweise die West Haven-Kriterien, um den Schweregrad der HE zu bewerten.
Verdeckte HE (Subtile Anzeichen und Symptome, die möglicherweise spezielle Tests zur Diagnose erfordern)
- Minimal: Nur durch psychometrische oder neuropsychologische Tests und ohne offensichtliche klinische Manifestationen diagnostiziert.
- Grad 1: Subtile Anzeichen und Symptome wie trivialer Bewusstseinsmangel, Vergesslichkeit, veränderter Schlafrhythmus, Konzentrationsschwierigkeiten und leichte Persönlichkeitsveränderungen wie Reizbarkeit, Depression, Angstzustände oder Euphorie.
Offene HE (Klinisch offensichtliche Anzeichen und Symptome in einem Spektrum von mittelschwer bis schwer)
- Grad 2: Lethargie, Apathie, Verwirrung, schwere Gedächtnisprobleme und untypisches oder unangemessenes Verhalten.
- Grad 3: Große Verwirrung und Desorientierung (der Patient versteht möglicherweise nicht, wer er ist, oder vergisst möglicherweise, wo er sich befindet), Schläfrigkeit und bizarres Verhalten.
- Grad 4: Koma ohne Reaktion auf schmerzhafte Reize.
Ein wichtiges Zeichen der körperlichen Untersuchung in HE ist Asterixis, ein flatterndes Zittern der Hände, das typischerweise ausgelöst wird, wenn die Arme ausgestreckt und die Handgelenke gestreckt werden. Dieses Zeichen spiegelt typischerweise eine Enzephalopathie Grad 2 oder höher wider.
Da HE am häufigsten als Komplikation eines Leberversagens auftritt, können andere Symptome vorliegen, die die zugrunde liegende Schwere der Lebererkrankung widerspiegeln, wie Gelbfärbung der Haut (Gelbsucht) und / oder der Augen (skleraler Ikterus) und Flüssigkeitsansammlung im Abdomen (Aszites).
Epidemiologie
Die Prävalenz von verdeckter HE in zirrhotischen Populationen kann ziemlich hoch sein, obwohl, da die Symptome und Anzeichen subtil sind und spezielle Tests zur Diagnose erfordern, die wahre Prävalenz wahrscheinlich unterschätzt wird in der typischen klinischen Umgebung. Innerhalb der ersten 5 Jahre nach der Diagnose einer Zirrhose beträgt das Risiko eines ersten Anfalls einer offenen HE 5-25%. Sobald eine erste Episode aufgetreten ist, besteht eine 40% ige Chance, dass innerhalb von 1 Jahr ein wiederkehrendes Ereignis auftritt. Diejenigen mit wiederkehrenden OHE-Anfällen haben eine 40% ige Chance, innerhalb von 6 Monaten ein weiteres wiederkehrendes Ereignis zu erleben.
Diagnose
Die Diagnose einer hepatischen Enzephalopathie ist eine klinische Diagnose, die Ihr Arzt auf der Grundlage der Anamnese, der körperlichen Untersuchung und möglicherweise mithilfe von Labortests und / oder speziellen kognitiven Tests stellen wird. Die frühzeitige Identifizierung und Präsentation für die medizinische Versorgung ist der wichtigste erste Schritt. Input von Familienmitgliedern oder engen Freunden ist oft vorteilhaft bei der Identifizierung subtiler Veränderungen, die zur Diagnose führen könnten, und kann auch bei der Beurteilung der Reaktion auf Managementstrategien helfen.
Häufig werden zusätzliche Tests durchgeführt, um ein potenzielles Fällungsmittel weiter zu untersuchen. Blutammoniakspiegel sind häufig bei Personen mit Zirrhose auch in Abwesenheit von HE erhöht, was bedeutet, dass ein hoher Ammoniakspiegel selten von diagnostischem Nutzen ist. Ein niedriger Ammoniakspiegel im Blut bei jemandem, bei dem der Verdacht auf HE besteht, kann den Arzt jedoch dazu veranlassen, eine alternative Diagnose in Betracht zu ziehen.
Management
Änderungen des Lebensstils und der Ernährung
Obwohl dies einst als angemessen für das Management von HE angesehen wurde, wird jetzt davon ausgegangen, dass eine Proteinrestriktion in der Ernährung nicht empfohlen wird. Eine detaillierte Beurteilung des Ernährungsstatus mit spezifischen Empfehlungen basierend auf individuellen Umständen ist oft gerechtfertigt und sollte mit Ihrem Arzt besprochen werden.
Die Vermeidung jeglichen Alkohols, wenn nicht bereits erreicht, ist von größter Bedeutung. Alle Medikamente, einschließlich, aber nicht beschränkt auf rezeptfreie Mittel, die eine beruhigende Wirkung haben können, sollten von Ihrem Arzt überprüft werden.
Eine Person, bei der ER diagnostiziert wurde oder vermutet wird, sollte kein Kraftfahrzeug oder schwere Maschinen bedienen.
Medikamente
Lactulose, ein nicht resorbierbarer Zucker (Disaccharid), bleibt die häufigste und wirksamste Behandlung für OHE. In flüssiger Form eingenommen, treten seine vorteilhaften Wirkungen auf, indem der pH-Wert im Magen-Darm-Trakt gesenkt und die Darmflora verändert wird. Aufgrund seiner abführenden Wirkung müssen die Patienten die verbrauchte Menge anpassen, um 2-3 weiche Stuhlgänge pro Tag zu erreichen. Nebenwirkungen können Übelkeit, Blähungen, Bauchschmerzen, Durchfall und Dehydration sein.
Rifaximin (Zaxin®) ist ein schlecht resorbiertes orales Antibiotikum, das hauptsächlich auf Bakterien im Magen-Darm-Trakt einwirkt und dabei seine Wirkung bei Bedarf ausübt. Es wird als additive Therapie in Kombination mit Lactulose verwendet, wenn wiederkehrende Episoden von OHE mit Lactulose allein auftreten. Es kann auch eine geeignete Alternative für diejenigen sein, die Lactulose aufgrund von Nebenwirkungen nicht vertragen, da Rifaximin typischerweise recht gut vertragen wird.
Während Lactulose und Rifaximin bei weitem die am häufigsten verwendeten und am besten untersuchten Mittel zur Behandlung von OHE sind, wurden andere Mittel untersucht, darunter verzweigtkettige Aminosäuren (BCAAs), L-Ornithin-L-Aspartat (LOLA), Probiotika und andere Antibiotika.
Sobald eine erste Episode von OHE diagnostiziert und angemessen behandelt wurde, ist eine fortlaufende Therapie wie oben beschrieben typischerweise angezeigt, um ein Wiederauftreten zu verhindern.
Chirurgie
Da die Ursache der HE typischerweise entweder chronisches oder akutes Leberversagen ist, wenn sie nicht auf eine medizinische Therapie anspricht oder wenn trotz maximaler medizinischer Therapie wiederkehrende Episoden auftreten, kann eine Bewertung für eine Lebertransplantation angebracht sein.
Ausblick
Hepatische Enzephalopathie ist eine schwerwiegende Erkrankung, die eine wiederkehrende Ursache für schwere Behinderungen sein kann. Eine frühzeitige Identifizierung ist der Schlüssel, da sie eine schnelle Identifizierung und Verwaltung aller auslösenden Faktoren ermöglicht. Wenn Sie oder ein Angehöriger eine Leberzirrhose haben und Symptome einer hepatischen Enzephalopathie auftreten, wie oben beschrieben, empfehlen wir Ihnen, so bald wie möglich mit Ihrem Arzt zu sprechen.