
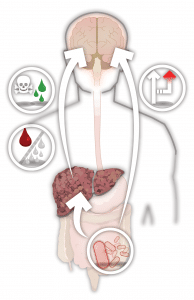
Encefalopatía es un término que se refiere a la disfunción cerebral, para la cual hay muchas causas. La encefalopatía hepática (HE) ocurre cuando el hígado deja de funcionar correctamente o cuando la sangre del intestino pasa por alto el hígado en lo que se conoce como derivación portosistémica. Puede manifestarse como un espectro de anomalías neurológicas y psiquiátricas.
El hígado tiene varias funciones, incluida la desintoxicación de la sangre, la producción de bilis, el almacenamiento de energía y la metabolización de varios compuestos. El amoníaco se produce en el tracto gastrointestinal por la degradación bacteriana de los nutrientes, y también a través de procesos metabólicos normales en las células intestinales. Normalmente, el hígado descompone el amoníaco en urea, que se excreta de forma segura en la orina. Aunque la forma exacta en que se desarrolla es compleja y se sigue entendiendo de forma incompleta, un factor importante es la pérdida de la capacidad del hígado para desintoxicar el amoníaco, que en cambio viaja a través del torrente sanguíneo y llega al cerebro. Los médicos piensan que el amoníaco excesivo y otras toxinas juegan un papel central en los síntomas debilitantes de la encefalopatía, que pueden variar desde cambios sutiles de personalidad hasta confusión e incluso coma.
Causas
Hay tres tipos principales de encefalopatía hepática, definidos por la afección subyacente.
El tipo A es el resultado de la insuficiencia hepática aguda, que ocurre cuando un paciente experimenta un deterioro rápido de la función hepática. Este deterioro puede ser causado por numerosas afecciones, que incluyen, entre otras, medicamentos, infecciones virales o enfermedades autoinmunes.
El tipo B se produce en el entorno de derivación o derivación portosistémica. En esta afección, el sistema circulatorio pasa por alto el hígado, típicamente como resultado de una anomalía congénita o de una cirugía.
El tipo C es el resultado de la cirrosis. Las personas con enfermedad hepática crónica por hepatitis viral (como hepatitis B o C), enfermedad hepática grasa no alcohólica, alcohol, hepatitis autoinmune u otra causa, pueden estar en riesgo de desarrollar cirrosis. La cirrosis se refiere a un patrón específico y extensión de tejido cicatricial en el hígado, que refleja una enfermedad avanzada. Esto tiende a desarrollarse gradualmente, y el tejido cicatricial reemplaza lentamente el tejido sano durante un período de tiempo.
A menudo, un factor precipitante juega un papel en un episodio de HE, como infección, sangrado gastrointestinal, sobredosis de diuréticos, trastornos electrolíticos, deshidratación o estreñimiento.
Síntomas / complicaciones
 Los médicos suelen utilizar los Criterios de West Haven para calificar la gravedad de la HE.
Los médicos suelen utilizar los Criterios de West Haven para calificar la gravedad de la HE.
HE encubierto (Signos y síntomas sutiles que pueden requerir pruebas especiales para diagnosticar)
- Mínimo: Diagnosticado solo a través de pruebas psicométricas o neuropsicológicas y sin manifestaciones clínicas obvias.
- Grado 1: Signos y síntomas sutiles, como falta trivial de conciencia, olvido, alteración del ritmo del sueño, dificultad para concentrarse y cambios leves de personalidad, como irritabilidad, depresión, ansiedad o euforia.
HE abierto (Signos y síntomas clínicamente aparentes en un espectro de moderado a grave)
- Grado 2: Letargo, apatía, confusión, problemas graves de memoria y comportamiento fuera de lo normal o inapropiado.
- Grado 3: Confusión y desorientación mayores (el paciente puede no entender quiénes son o puede olvidar dónde están), somnolencia y comportamiento extraño.
- Grado 4: Coma sin respuesta a estímulos dolorosos.
Un signo importante de examen físico en ÉL es asterixis, que es un temblor aleteado de las manos que se produce típicamente cuando los brazos están extendidos y las muñecas extendidas. Este signo es típicamente reflejo de encefalopatía de grado 2 o superior.
Como la HE se presenta con mayor frecuencia como una complicación de la insuficiencia hepática, puede haber otros síntomas presentes, que reflejan la gravedad subyacente de la enfermedad hepática, como decoloración amarilla de la piel (ictericia) y/o de los ojos (ictericia escleral) y acumulación de líquido en el abdomen (ascitis).
Epidemiología
La prevalencia de HE encubierta en poblaciones cirróticas puede ser bastante alta, aunque dado que los síntomas y signos son sutiles y pueden requerir pruebas especiales para diagnosticar, es probable que la prevalencia real no se aprecie en el entorno clínico típico. Dentro de los primeros 5 años después del diagnóstico de cirrosis, el riesgo de experimentar un primer ataque de HE abierto es del 5-25%. Una vez que se ha producido un primer episodio, hay un 40% de probabilidades de experimentar un evento recurrente dentro de 1 año. Aquellos con episodios recurrentes de OHE tienen un 40% de probabilidades de experimentar otro evento recurrente dentro de los 6 meses.
Diagnóstico
El diagnóstico de encefalopatía hepática es clínico, que su proveedor de atención médica realizará sobre la base de la historia clínica, el examen físico y, posiblemente, con la ayuda de pruebas de laboratorio y/o pruebas cognitivas especiales. La identificación y presentación tempranas para la atención médica es el primer paso más importante. El aporte de familiares o amigos cercanos a menudo es beneficioso para identificar cambios sutiles que podrían conducir al diagnóstico y también podría ayudar a evaluar la respuesta a las estrategias de manejo.
A menudo se realizan pruebas adicionales para investigar más a fondo un posible precipitante. Los niveles de amoníaco en sangre son comúnmente elevados en individuos con cirrosis, incluso en ausencia de HE, lo que significa que un alto nivel de amoníaco rara vez es de utilidad diagnóstica. Sin embargo, un resultado bajo de amoníaco en sangre en alguien que se sospecha que lo tiene puede llevar al médico a considerar un diagnóstico alternativo.
Manejo
Cambios en el estilo de vida y la dieta
Aunque una vez se consideró apropiado en el manejo de la HE, ahora se entiende que no se recomienda la restricción de proteínas en la dieta. A menudo se justifica una evaluación detallada del estado nutricional con recomendaciones específicas basadas en circunstancias individuales, y debe discutirse con su proveedor de atención médica.
Evitar todo el alcohol, si no se ha logrado, es de suma importancia. Todos los medicamentos, incluidos, entre otros, los agentes de venta libre que puedan tener un efecto sedante, deben ser revisados por su proveedor de atención médica.
Una persona a la que se le diagnostique o se sospeche que está experimentando no debe operar un vehículo motorizado o maquinaria pesada.
Medicamentos
La lactulosa, un azúcar no absorbible (disacárido), sigue siendo el tratamiento más común y eficaz para la OHE. Tomado en forma líquida, sus efectos beneficiosos se producen al reducir el pH en el tracto gastrointestinal y alterar la flora intestinal. Debido a su efecto laxante, los pacientes tendrán que ajustar la cantidad consumida para lograr 2-3 evacuaciones intestinales blandas por día. Los efectos secundarios pueden incluir náuseas, hinchazón, malestar abdominal, diarrea y deshidratación.
La rifaximina (Zaxine®) es un antibiótico oral de absorción deficiente que actúa principalmente sobre las bacterias del tracto gastrointestinal, ejerciendo así su efecto cuando es necesario. Se utiliza como terapia aditiva en combinación con lactulosa cuando se producen episodios recurrentes de AHE con lactulosa sola. También puede ser una alternativa adecuada para aquellos que son intolerantes a la lactulosa debido a los efectos secundarios, ya que la rifaximina generalmente se tolera bastante bien.
Mientras que la lactulosa y la rifaximina son, con mucho, los agentes más comúnmente utilizados y bien estudiados para tratar el AHE, se han estudiado otros agentes, incluidos los aminoácidos de cadena ramificada (BCAA), L-ornitina L-aspartato (LOLA), probióticos y otros antibióticos.
Una vez que se diagnostica y se trata adecuadamente un primer episodio de AHE, el tratamiento continuo descrito anteriormente suele estar indicado para prevenir la recurrencia.
Cirugía
Dado que la causa de la HE es típicamente insuficiencia hepática crónica o aguda, cuando no responde a la terapia médica, o cuando ocurren episodios recurrentes a pesar de la terapia médica máxima, la evaluación para el trasplante de hígado puede ser apropiada.
Pronóstico
La encefalopatía hepática es una afección grave que podría ser una causa recurrente de discapacidad grave, con síntomas que van desde trastornos leves del sueño hasta confusión, desorientación e incluso coma. La identificación temprana es clave, ya que permite la identificación y gestión rápidas de cualquier factor precipitante. Si usted o un ser querido tiene cirrosis y experimenta cualquier síntoma de encefalopatía hepática, como se mencionó anteriormente, le recomendamos que hable con su médico lo antes posible.