はじめに
蝶形骨洞粘液瘤(SSM)は洞口の閉塞によって引き起こされますが、蝶形骨洞保持嚢胞(SSRC)は洞口を閉塞し、急性副鼻腔炎または粘液嚢胞1–3につながる可能性がある粘液腺口の閉塞によるものです。
単離されたSSMの発生率は副鼻腔(PNS)粘液瘤のうち約2%であるが、Ssrc2,3に関する具体的な発生率はない。 視神経障害はSSMで報告されているが,SSRCについてはそのような報告は存在しない。
ここでは、鼻内視鏡的洞手術後に回復した突然の片側視力喪失を伴うSSMの一つのケースとSSRCの二つのケースについて説明します。
CASE PRESENTATIONCase1
25歳の男性で、左側視力喪失(光知覚(LP)、求心性瞳孔欠損(APD))が24時間以内に発生し、攻撃から10日後に紹介されました。
磁気共鳴画像法(MRI)では、蝶形骨洞口を閉塞する縁の増強を伴う腫瘤が示された(図1A)。 視神経管におけるコンピュータ断層撮影(CT)開裂(手術中に確認された)。
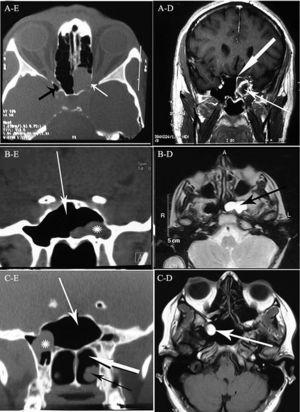
: (左)副鼻腔の軸方向CTスキャンは、左視管の裂開を伴う左蝶形骨洞の完全なopa-cificationを示しています(白い矢印)、opticocarotid凹部(黒い矢印);(右)MRIは洞口を閉塞する縁の増強を伴う嚢胞を示しています(薄い矢印)、厚い矢印は蝶形骨洞粘膜の増強を示しています。 B:(左)洞の冠状CTスキャンは蝶形骨洞の側方凹部に保持嚢胞(astrix)を示し、白い矢印は蝶形骨洞を示し、(右)T2重み付けMRIは左蝶形骨洞ハイパー強烈な保持嚢胞(黒矢印)を示している。 C: (左)冠状CTスキャンは、蝶形骨洞(白い薄い矢印)と保持嚢胞(astrix)を示し、視交叉、後脈呼吸(厚い白い矢印)と下鼻甲介(黒い矢印)に圧力をかけずに、(右)mriは蝶形骨洞とその側方凹部(白い矢印)に激しい腫瘤を示している。
ケース2
12歳の少年は、SSRCと互換性があったガドリニウム取り込みのないMRIの左蝶形骨洞腫瘤のために、2ヶ月にわたって左眼の徐々の視覚損失の病歴を CTSまたはMRIでは視神経の明らかな圧迫はなかった(手術中にも確認された)。
ケース3
(28歳女性)は、34日間にわたって右眼の全視力喪失(LPおよびAPD)と眼窩後痛を示した。 彼女は4年前にデキサメタゾンの2週間投与で治療された同様の攻撃を受けた。 MRIでは、蝶形骨洞にRCが視神経の下内側境界に接触していることが示された(図1B)。
すべての患者は、グルココルチコイドの投与による不完全な回復に続いて、眼球後視神経炎(RON)の最初の診断で眼科医によって紹介された。 内視鏡的鼻腔内アプローチを施行し,嚢胞を除去した。 全視力と視野の回復は、ケース1と3で達成され、第二のケースでは部分的な回復でした。
ディスカッション
SSの単離された炎症性疾患は、他の副鼻腔と比較してまれです。 しかし、無視された蝶形炎は、脳神経II、III、IV、VI2–5などの隣接する重要な構造に影響を与えることによって重大な合併症を引き起こす可能性がある。
視覚喪失および失明は、骨を侵食し、神経を危険にさらす長期の粘液瘤圧によって引き起こされる視神経の循環障害の後にしばしば起こる3。 感染や炎症の急速な広がりは、視神経に圧力効果がなかったり、運河の裂開を支持する所見がなかったため、RC症例では責任があると思われる別の機
ムコセルは、タンパク質濃度に応じてMRI信号強度の四つのパターンを示すことができ、その慢性性を明らかにする6。 第三のケースは、30%以上のタンパク質濃度と互換性があるT1WとT2W画像の両方でhyperintense病変を示した。 この情報は、4年前の同じ攻撃の病歴とともに、病変の慢性性を確認する。 副鼻腔におけるRCの無症候性症例は、洞容積の50%以上を充填するもの、急速に成長する粘液嚢、および眼窩を含む頭蓋内または粘液嚢腫2を除く治療を必要としないことが述べられている。 我々の症例によると,蝶形骨RCの未治療の症例では視神経損傷の危険性があると考えられる。 これは他の副鼻腔に反対する蝶形骨洞のRCのための外科を考慮するために私達を促す。
この実体の適切な診断のためには、特に突然の視覚喪失の症例を訪問する最初の医師である神経科医および眼科医にとって、高い疑いの指標が必