wprowadzenie
śluzówki zatoki klinowej (SSM) spowodowanej niedrożnością zatok, podczas gdy torbiel retencyjna zatoki klinowej (SSRC) jest spowodowana niedrożnością śluzówki gruczołu ostium, która może się powiększyć, aby utrudnić zatok i prowadzić do ostrego zapalenia zatok lub ostrego zapalenia zatok.mucocele1–3.
częstość występowania izolowanego SSM wynosi około 2% z mucocele zatok przynosowych (PNS), ale nie ma specyficznego wskaźnika występowania dotyczącego SSRc2,3. Chociaż w przypadku SSM zgłaszano neuropatię nerwu wzrokowego, nie ma takiego zgłoszenia w przypadku SSRC.
opisujemy tutaj jeden przypadek SSM i dwa przypadki SSRC z nagłą jednostronną utratą wzroku, która powróciła po operacji endoskopowej zatok endonasalnych.
Przypadek 1
25-letni mężczyzna z lewostronną utratą wzroku (percepcja światła (LP), afferentna wada źrenicowa (APD)) wystąpił w ciągu 24 godzin, został skierowany po 10 dniach od ataku.
obrazowanie metodą rezonansu magnetycznego (MRI) wykazało masę z powiększeniem obręczy blokującą ostium zatoki klinowej (ryc. 1a). Tomografia komputerowa (CT) w kanale optycznym (potwierdzona operacyjnie).
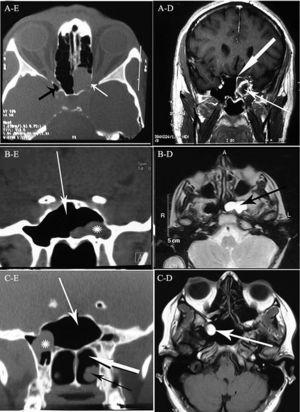
A: (Lewa) osiowa tomografia komputerowa zatok pokazuje całkowite OPA-cifikację lewej zatoki klinowej z osuszeniem w lewym kanale optycznym (biała strzałka), wgłębienie optykowo-szyjne (czarna strzałka); (prawa) MRI pokazuje torbiel z powiększeniem obręczy blokującą zatokę ostium (cienka strzałka), Gruba strzałka pokazuje wzmocnioną błonę śluzową zatoki klinowej. B: (po lewej) koronalna tomografia komputerowa zatok pokazuje torbiel retencyjną (astrix) w bocznym zagłębieniu zatoki klinowej, biała strzałka pokazuje zatokę klinową; (po prawej) T2-ważony MRI pokazuje lewą zatokę klinową nadmiernie intensywną torbiel retencyjną (czarna strzałka). C: (Po lewej) koronalna tomografia komputerowa pokazuje zatokę klinową (Biała cienka strzałka) i torbiel retencyjna (astrix) bez nacisku na chiazmę optyczną, tylną czornię (gruba biała strzałka) i gorszą małżowinę (czarna strzałka); (po prawej) MRI pokazuje hiper-intensywną masę w zatoce klinowej i jej bocznym zagłębieniu (biała strzałka).
Przypadek 2
skierowano 12-letniego chłopca ze stopniową utratą wzroku w lewym oku w okresie ponad 2 miesięcy z powodu masy lewej zatoki klinowej w MRI bez wychwytu gadolinu zgodnego z SSRC. Nie stwierdzono wyraźnego ucisku nerwu wzrokowego w CTS lub MRI (potwierdzone również podczas operacji).
Przypadek 3
(28-letnia kobieta) pojawił się z całkowitą utratą wzroku (LP i APD) prawego oka w okresie 34 dni i bólem retro-oczodołowym. Miała podobny atak 4 lata wcześniej leczony 2-tygodniowym podaniem deksametazonu. Rezonans magnetyczny wykazał RC w zatoce klinowej (ryc. 1B) dotykając granicy niepłodności nerwu wzrokowego.
wszyscy pacjenci zostali skierowani przez okulistę z pierwszą diagnozą zapalenia nerwu wzrokowego (RON) po niepełnym wyzdrowieniu po podaniu glikokortykosteroidów. Pacjentom poddano zabieg endoskopowy endonasalny i usunięto torbiele. Całkowite odzyskanie pola widzenia i pola widzenia uzyskano w przypadku 1 i 3, a częściowe odzyskanie w drugim przypadku.
dyskusja
izolowane choroby zapalne SS są rzadkie w porównaniu do innych zatok przynosowych. Jednak zaniedbane zapalenie zwieracza może prowadzić do krytycznych powikłań poprzez wpływ na sąsiednie ważne struktury, takie jak nerwy czaszkowe II, III, IV, VI2–5.
utrata wzroku i ślepota często występują w wyniku zaburzeń krążenia nerwu wzrokowego spowodowanych przedłużonym ciśnieniem błony śluzowej, które powoduje erozję kości i narażenie nerwu3. Gwałtowne rozprzestrzenianie się infekcji lub zapalenia może być kolejnym mechanizmem, który wydaje się odpowiedzialny w naszych przypadkach RC, ponieważ nie było wpływu ciśnienia na nerw wzrokowy lub znalezienie na korzyść osuszania kanału.
Mucocele może wykazywać cztery wzorce intensywności sygnału MRI w zależności od stężenia białka, ujawniając jego przewlekłość6. Trzeci przypadek wykazał hiperintensywną zmianę zarówno w obrazach T1W, jak i T2W, która jest zgodna z większym niż 30% stężeniem białka. Informacja ta wraz z historią tego samego ataku 4 lata wcześniej potwierdza przewlekłość zmiany. Stwierdzono, że bezobjawowe przypadki RC w zatokach przynosowych nie wymagają leczenia, z wyjątkiem przypadków wypełniania ponad 50% objętości Zatoki, szybko rosnących mucoceles i wewnątrzczaszkowych lub mucocele obejmujących orbitę2. Według naszych przypadków, wydaje się, że istnieje ryzyko uszkodzenia optyki w nieleczonych przypadkach klina RC. To skłania nas do rozważenia operacji RC zatoki klinowej przeciwstawnej do innych zatok przynosowych.
wysoki wskaźnik podejrzliwości jest potrzebny do prawidłowej diagnozy tego podmiotu, szczególnie dla neurologów i okulistów, którzy zazwyczaj są pierwszymi lekarzami odwiedzającymi nagłe przypadki utraty wzroku.