US Pharm. 2014; 39(4):HS2-HS7.
streszczenie: zarządzanie wodogłowiem, gromadzenie płynu mózgowo-rdzeniowego (CSF) w komorach mózgu, często obejmuje wszczepienie przetoki, aby zapobiec długotrwałym skutkom. Boczniki są urządzeniami drenażowymi zaprojektowanymi w celu utrzymania ciśnienia wewnątrzczaszkowego i zapobiegania dalszej akumulacji płynu mózgowo-rdzeniowego, ale mogą wprowadzać patogeny do ośrodkowego układu nerwowego. Może to prowadzić do zakażeń i następstw, takich jak napady padaczkowe, niewydolność przetoki, zapalenie opon mózgowo-rdzeniowych, posocznica i zapalenie mózgu. Infekcjom można zapobiec stosując techniki aseptyczne, chemoprofilaksję i (lub) boczniki uwalniające antybiotyki. Leczenie zakażenia przetoki może obejmować usunięcie zainfekowanego sprzętu, umieszczenie urządzenia drenażowego i stosowanie antybiotyków dożylnych lub dokomorowych.
wodogłowie jest stanem charakteryzującym się nagromadzeniem płynu mózgowo-rdzeniowego (CSF) w komorach lub przestrzeni podpajęczynówkowej w mózgu, co prowadzi do zwiększenia ciśnienia dokomorowego i rozszerzenia komór. Częstą etiologią wodogłowia jest zaburzenie drenażu płynu mózgowo-rdzeniowego.1,2 występowanie wodogłowia w Stanach Zjednoczonych i Europie oszacowano na 0,5 do 0,8 na 1000 urodzeń i jest często wtórne do rozszczepu kręgosłupa, krwotoku śródczaszkowego lub wrodzonej etiologii.1,3 inne potencjalne przyczyny wodogłowia to mielodysplazja, guzy, zapalenie opon mózgowo-rdzeniowych, torbiel tylnego dołu, malformacja Dandy-Walkera lub zwężenie kanału wodno-rdzeniowego.4
mechaniczne przetaczanie jest podstawowym leczeniem wodogłowia. Najczęstszym zabiegiem neurochirurgicznym wykonywanym u dzieci są przetoki związane z wodogłowiem, ale mają również najwyższy wskaźnik niepowodzenia.5 Ponad 40 000 placements przetoki są wykonywane rocznie w Stanach Zjednoczonych, z szacowanym wskaźnikiem śmiertelności szpitalnej 2,7%.5,6 wprowadzenie wspólnej flory skóry i innych patogenów, zarówno w okresie okołooperacyjnym, jak i pooperacyjnym, może prowadzić do infekcji przetoki i prowadzić do niewydolności przetoki.
częstość zakażeń przetoką szacuje się na 1, 6% do 16, 7% u pacjentów dorosłych, ale do 20% u dzieci.Uważa się, że zwiększenie częstości występowania w populacji pediatrycznej wynika z braku odporności (szczególnie <1 rok życia), wcześniaków (<35 tygodni ciąży), narażenia na potencjalne patogeny, współistniejących chorób i innych czynników fizjologicznych.U 3,4 pacjentów pediatrycznych infekcje przetoki rozwijają się szybciej niż u dorosłych, przy czym większość zakażeń występuje w ciągu pierwszych 30 do 60 dni po umieszczeniu.1
pacjenci w wieku <5 lat i dorośli w wieku od 50 do 59 lat wydają się mieć największą częstość występowania zakażeń przetoki.1 czynniki ryzyka zakażenia przetokami mogą obejmować młodszy wiek, pooperacyjny wyciek płynu mózgowo-rdzeniowego, krwotok śródkomorowy, wielokrotne przetoki, operację zmiany przetoki w ciągu ostatnich 90 dni, przetoki umieszczone bezpośrednio po zapaleniu opon mózgowo-rdzeniowych, dłuższy pobyt w szpitalu (>1 miesiąc) i wcześniejsze zakażenie przetokami.2,4,7,8 powikłania związane z zakażeniami przetoki obejmują nieprawidłowe funkcjonowanie przetoki, krótko-lub długoterminowe zaburzenia funkcji poznawczych, posocznicę, zapalenie opon mózgowo-rdzeniowych i wydłużony pobyt w szpitalu.1,4,8
typy boczników
najczęstsze typy boczników są podsumowane w tabeli 1. Ten artykuł skupi się na dwóch najbardziej wykorzystywane boczniki: ventriculoperitoneal (VP) i ventriculoatrial (VA) boczniki. Boczniki VP, bardziej powszechne z tych dwóch, działają poprzez przekierowanie płynu mózgowo-rdzeniowego do otrzewnej, podczas gdy boczniki VA przenoszą płyn mózgowo-rdzeniowy do przedsionka serca.2,9,10

patogeneza infekcji przetoki
zanieczyszczenie przetoki jest często spowodowane, gdy proksymalny koniec przetoki wchodzi w kontakt z prawidłową florą skóry. Może to wystąpić pooperacyjnie z powodu zakażenia rany lub okołooperacyjnie podczas implantacji chirurgicznej.11 bakterii Gram-dodatnich, takich jak koagulazo-ujemne Staphylococcus epidermidis i Staphylococcus aureus,odpowiada odpowiednio za 45% do 60% 1-3, 12 i 20% do 33% 2,3 (z jednym raportem do 80% 4) zakażeń przetoki. Patogeny te są ściśle związane z wczesnymi zakażeniami przetoki (występującymi w ciągu 4 tygodni od operacji przetoki).
późne zakażenia przetoki mogą wystąpić kilka miesięcy po operacji przetoki i stanowią około 15% zakażeń związanych z przetoką.3 w wielu przypadkach te późne zakażenia mogą być spowodowane przez bakterie gram-dodatnie, takie jak Streptococcus lub Enterococcus, lub bakterie gram-ujemne, najczęściej Pseudomonas aeruginosa, jeśli pacjent doświadczył perforacji jelita lub zapalenia otrzewnej (głównie obserwowane w bocznikach VP).2 najczęstsze patogeny związane z zakażeniami przetoki podsumowano w tabeli 2.1-4,11 zakażenia zwiększają prawdopodobieństwo powikłań i niepowodzeń związanych z przetoką.

Zapobieganie zakażeniom bocznika
metody stosowane w celu zapobiegania zakażeniu bocznika obejmują stosowanie techniki sterylnej, antybiotyków ogólnoustrojowych i cewników impregnowanych antybiotykami. Wykazano, że aseptyczna technika chirurgiczna pomaga zmniejszyć ryzyko zakażeń przetoką. Standaryzowany protokół chirurgiczny, w tym przedoperacyjne mycie włosów pacjenta szamponem chlorheksydynowym, podwójne rękawice przez wszystkich członków zespołu chirurgicznego i stosowanie impregnowanych antybiotykami boczników (AIS), które zostały wdrożone przez cztery szpitale dziecięce, wykazały współczynnik redukcji infekcji z 8,8% do 5,7%.
w trakcie zabiegu i w ciągu pierwszych 24 godzin po umieszczeniu przetoki można zastosować antybiotyki profilaktyczne. Zgodnie z metaanalizą, stosowanie ogólnoustrojowych, profilaktycznych antybiotyków i impregnowanych antybiotykami cewników zmniejszyło szybkość infekcji przetoki.W tym samym badaniu porównywano stosowanie antybiotyków profilaktycznych o działaniu ogólnoustrojowym z placebo w celu zmniejszenia zakażenia przetoką i stwierdzono, że antybiotyki zmniejszały częstość występowania zakażeń przetoką (iloraz szans , 0, 52).Chociaż w przeszłości najbardziej odpowiedni antybiotyk profilaktyczny do umieszczenia przetoki nie był dobrze zdefiniowany, większość lekarzy stosuje dożylnie cefazolinę lub wankomycynę w profilaktyce chirurgicznej.2,14 najnowsze wytyczne zalecają cefazolinę w neurochirurgicznych procedurach przetaczania płynów, z klindamycyną i wankomycyną jako alternatywą dla pacjentów alergicznych.15
cewniki AIS są powszechnie stosowane w celu zapobiegania zakażeniom bocznikowym od czasu ich wprowadzenia w 2002 r. 16 większość urządzeń impregnuje się kombinacją ryfampicyny i klindamycyny.4,16,17 są one zaprojektowane w celu kolonizacji bakterii gram-dodatnich, które wytwarzają biofilm glikoproteinowy, który przylega do powierzchni cewnika.W jednej metaanalizie przeanalizowano stosowanie cewników impregnowanych antybiotykami w porównaniu ze standardowymi cewnikami i stwierdzono, że stosowanie cewników impregnowanych antybiotykami było związane ze zmniejszeniem częstości infekcji przetoki (OR, 0,21). W tej metaanalizie stwierdzono, że stosowanie zarówno ogólnoustrojowej profilaktyki antybiotykowej, jak i cewników impregnowanych antybiotykami może być korzystne w zmniejszaniu infekcji przetoki.
przeprowadzono również retrospektywne badanie u pacjentów pediatrycznych, którzy przeszli operację wszczepienia przetoki w okresie 3 lat. Przez pierwsze 18 miesięcy pacjenci otrzymywali cewniki impregnowane antybiotykami; przez następne 18 miesięcy każdy nowy pacjent wymagający umieszczenia bocznika otrzymywał cewniki impregnowane antybiotykami. Wszystkie dzieci były obserwowane przez 6 miesięcy po umieszczeniu przetoki. U dzieci z cewnikami impregnowanymi antybiotykami wskaźnik infekcji wynosił 12%, podczas gdy infekcję obserwowano tylko u 1,4% dzieci z cewnikami impregnowanymi antybiotykami.W nowszym przeglądzie 15 badań stwierdzono również, że cewniki powlekane antybiotykiem zmniejszają częstość zakażeń klinicznych, szczególnie u pacjentów z długotrwałymi cewnikami, co różni się od niektórych wcześniejszych analiz.
Zapobieganie zakażeniom przetoki poprzez profilaktykę i stosowanie cewników AIS zmniejsza koszty opieki nad pacjentem.20 szacuje się, że koszt leczenia infekcji przetoki może wynosić od 17 300 do 48 454 USD na pacjenta, co prowadzi do szacowanego rocznego kosztu szpitala w USA w wysokości 2 miliardów USD.16,17 chociaż każdy cewnik AIS kosztuje średnio $400, ilość pieniędzy zaoszczędzonych dzięki zapobieganiu infekcji i / lub reinfekcji może zapewnić znaczne długoterminowe oszczędności.Oszczędności te wynikają z 2,4-krotnego zmniejszenia prawdopodobieństwa zakażenia i skrócenia czasu przebywania w szpitalu w wyniku zakażenia. Odnotowano, że oszczędności te wyniosą ponad 440 000 dolarów na 100 pacjentów.
diagnozowanie zakażeń przetoką
ogólne objawy zakażenia przetoką obejmują ból głowy, nudności, wymioty, zapalenie miejsca operacji, zaburzenia neurologiczne, gorączkę i drgawki.2,3 specyficzne dla pacjenta objawy kliniczne zakażenia przetoką zależą od rodzaju wszczepionego przetoki. Boczniki VP mogą być związane z zapaleniem otrzewnej, anoreksją, drażliwością i bólem brzucha,8 podczas gdy boczniki VA mogą być związane z sepsą i zapaleniem wsierdzia.2,3 Jeśli wystąpią objawy kliniczne, takie jak zmieniony stan psychiczny, rumień wokół miejsca przetoki, płyn wzdłuż toru przetoki, ropne wydzieliny, brodawczak, wybrzuszenie ciemiączka, sztywność karku lub oczywisty wyciek płynu mózgowo-rdzeniowego, pacjent powinien zostać oceniony za pomocą analizy płynu mózgowo-rdzeniowego, posiewu krwi i obrazowania mózgowego.8
analiza płynu mózgowo-rdzeniowego predykcyjna dla zakażenia obejmuje zwiększenie liczby białych krwinek, zwiększenie stężenia białka i zmniejszenie stężenia glukozy; płyn mózgowo-rdzeniowy powinien być również hodowany i barwiony na gram. Posiewy krwi są bardziej użytecznymi wskaźnikami zakażeń VA shunt w przeciwieństwie do zakażeń VP shunt.Obrazowanie mózgu może być wykorzystane do identyfikacji zapalenia komór lub objawów niedrożności płynu mózgowo-rdzeniowego. Obrazowanie jamy brzusznej może być również wykorzystywane do identyfikacji wadliwego działania przetoki VP.
możliwości leczenia
obecnie nie ma praktycznych wytycznych dotyczących leczenia infekcji przetoki; jednak usunięcie zainfekowanego sprzętu, umieszczenie zewnętrznego drenażu komorowego, Kultury i leczenie za pomocą dożylnych lub dokomorowych anty-biotyków są pokazane jako część skutecznego procesu zarządzania.
aktualne zalecenia dotyczące empirycznego leczenia zakażenia ośrodkowego układu nerwowego (OUN) w obecności przetoki zalecają dożylne stosowanie wankomycyny w skojarzeniu z lekiem o odpowiednim zasięgu gram-ujemnym, takim jak cefepim, ceftazydym, cefotaksym lub meropenem. Zdolność leku do przenikania do płynu mózgowo-rdzeniowego, jak również aktywność antybiotyku przeciwko biofilmowi bakteryjnemu są również ważne do rozważenia przy wyborze antybiotyku.Środki takie należy podawać do czasu zidentyfikowania patogenu i ustalenia ostatecznego sposobu leczenia.22,23 w przetoce VP, dalsza końcówka przetoki znajduje się w jamie otrzewnej i jest bardziej podatna na bakterie gram-ujemne; gentamycyna może być dodana w celu uzyskania synergii.2 empiryczne leczenie przeciwdrobnoustrojowe i zalecenia dotyczące dawkowania w zakażeniach przetoki podsumowano w tabeli 3.2,18,22,23
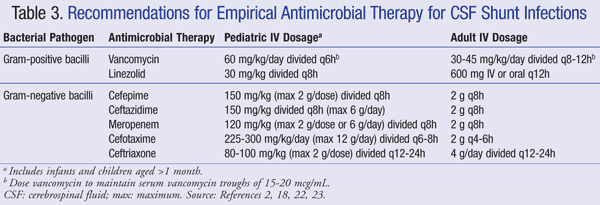
u pacjentów opornych na leczenie wankomycyną wykazano skuteczność linezolidu w dawce 10 mg/kg mc.co 8 godzin w monoterapii u dzieci.Można również rozważyć dodanie ryfampicyny jako leczenia wspomagającego ze względu na jej przenikanie do OUN.Czas trwania antybiotykoterapii zależy w dużej mierze od zastosowanego podejścia chirurgicznego, rodzaju przetoki i czynnika chorobotwórczego, przy czym w jednym badaniu stwierdzono, że czas trwania leczenia wynosi od 4 do 47 dni.25,26 dokładniej, sugerowano 7 do 10 dni na czas trwania leczenia, 23 z dłuższym kursem (10-14 dni) zalecanym w przypadku zakażeń gram-ujemnych.
w przypadku powikłanych lub opornych na leczenie zakażeń przetoką, lekarze powinni rozważyć podawanie dooponowe lub dokomorowe antybiotyków w celu zwiększenia skuteczności ze względu na ich zdolność do osiągnięcia wyższych stężeń bakteriobójczych w OUN.W tej sytuacji powszechnie stosuje się wankomycynę i gentamycynę; nie ma jednak ostatecznych zaleceń dotyczących ich stosowania.22, 23
zakażenia grzybicze w obrębie przetoki
zakażenie grzybicze w obrębie przetoki uważa się za rzadkie; w jednym badaniu częstość występowania wynosi 0, 01%.Najczęstszymi patogenami odpowiedzialnymi za zakażenie grzybicze są gatunki Candida (w tym c albicans, C parapsilosis i C tropicalis), które powodują 75% przypadków grzybicy. Inne organizmy obejmują gatunki histoplazmozy, Cryptococcus neoformans i gatunki Aspergillus. Podstawowym leczeniem zakażeń grzybiczych jest liposomalna amfoterycyna B w dawce od 3 do 5 mg / kg mc. / dobę przez co najmniej 12 tygodni.U pacjentów z nietolerancją amfoterycyny B alternatywą może być 5-flucytozyna.Następnie często stosuje się leczenie flukonazolem w dawce 600 do 800 mg/dobę lub itrakonazolem w dawce 200 mg dwa do trzech razy na dobę przez okres do 1 roku u pacjentów z upośledzoną odpornością oraz potencjalnie trwającą całe życie terapię u pacjentów z obniżoną odpornością.
wniosek
zakażenia przetoki są czynnikiem ryzyka związanym z leczeniem wodogłowiem. Wykazano zapobieganie zakażeniom za pomocą empirycznych antybiotyków i stosowania cewników AIS, w połączeniu z odpowiednią techniką aseptyczną, w celu znacznego zmniejszenia szybkości infekcji i zmniejszenia ryzyka współistniejących następstw. Obecnie nie ma wytycznych dotyczących leczenia zakażeń wywołanych przetoką, jednak zaleca się stosowanie terapii empirycznej IV obejmującej zarówno gram-dodatnie, jak i gram-ujemne, takich jak wankomycyna i cefalosporyna trzeciej generacji. Dokomorowe antybiotyki mogą być również potrzebne do maksymalnego bakteriobójczego stężenia OUN.
1. Langley JM, Gravel D, Moore D, et al. Badanie zakażeń związanych z przetoką płynu mózgowo-rdzeniowego w pierwszym roku po umieszczeniu, przeprowadzone przez Canadian Nosocomial Infection Surveillance. Infect Control Hospital Epidemiol. 2009;30:285-288.
2. Wells DL, Allen JM. Infekcje przetoki Komorowo-otrzewnowej u dorosłych pacjentów. AACN Adv Crit Care. 2013;24:6-12.
3. Lee JK, Seok jy, Lee JH, et al. Częstość występowania i czynniki ryzyka zakażeń przetoką Komorowo-otrzewnową u dzieci: badanie z udziałem 333 kolejnych przetok w ciągu 6 lat. J Korean Med Sci. 2012;27:1563-1568.
4. Parker SL, Attenello FJ, Sciubba DM, et al. Porównanie częstości występowania infekcji przetoki w podgrupach wysokiego ryzyka otrzymujących impregnowane antybiotykami w porównaniu ze standardowymi przetokami. Childs Nerv Syst. 2009;25:77-83.
5. Leczenie wodogłowia. Związek Wodogłowia. www.hydroassoc.org / wodogłowie-Edukacja-i-wsparcie/nauka-o-wodogłowie/leczenie-wodogłowia/. 11.02.10,11: 00
6. Patwardhan RV, Nanda A. wszczepione boczniki komorowe w Stanach Zjednoczonych: miliard dolarów rocznie koszt leczenia wodogłowia. Neurochirurgia. 2005;56:139-144.
7. Dallacasa P, Dappozzo a, Galassi e, et al. Zakażenia płynem mózgowo-rdzeniowym u niemowląt. Childs Nerv Syst. 1995;11:643-648.
8. Rogers EA, Kimia a, Madsen JR, et al. Predyktory infekcji przetoki komorowej u dzieci zgłaszających się do oddziału ratunkowego pediatrycznego. Pediatra Emerg Care. 2012;28:405-409.
9. Ratilal BO, Costa J, Sampaio C. profilaktyka antybiotykowa w chirurgicznym wprowadzaniu boczników wewnątrzczaszkowych. Cochrane Database Syst Rev. 2006; (3): CD005365.
10. Systemy bocznikowe. Związek Wodogłowia. www.hydroassoc.org/hydrocephalus-education-and-support/learning-about-hydrocephalus/shunts [dostęp 12 lutego 2014].
11. Forward KR, less HD, Stiver HG. Zakażenie płynem mózgowo-rdzeniowym. Przegląd 35 zakażeń u 32 pacjentów. J Neurochirurg. 1983;59:389-394.
12. Lan CC, Wong TT, Chen SJ i in. Wczesna diagnoza infekcji przetoki Komorowo-otrzewnowej i nieprawidłowego działania u dzieci z wodogłowiem. J Microbiol Immunol Infect. 2003;36:47-50.
13. Kestle JR, Riva-Cambrin J, Wellons JC, et al. Standaryzowany protokół w celu zmniejszenia infekcji przetoki płynu mózgowo-rdzeniowego: inicjatywa poprawy jakości Hydrocephalus Clinical Research Network. J Neurochirurg Pediatr. 2011;8:22-29.
14. Shah SS, Sinkowitz-Cochran RL, Keyserling HL, et al. Zastosowanie wankomycyny u pacjentów z neurochirurgią dziecięcą. Am J Infect Control. 1999;27:482-487.
15. Bratzler DW, Dellinger EP, Olsen KM, et al. Wytyczne praktyki klinicznej dla profilaktyki przeciwdrobnoustrojowej w chirurgii. Am J Health-Syst Pharm. 2013;70:195-283.
16. Parker SL, Anderson WN, Lilienfeld s, et al. Zakażenie przetoki mózgowo-rdzeniowej u pacjentów otrzymujących antybiotyk impregnowany a standardowe przetoki. J Neurochirurg Pediatr. 2011;8:259-265.
17. Attenello F, Garces-Ambrossi G, Zaidi H, et al. Koszty szpitalne związane z zakażeniami przetoki u pacjentów otrzymujących cewniki przetoki impregnowane antybiotykami a standardowe cewniki przetoki. Neurochirurgia. 2010;66:284-289.
18. Sciubba DM, Stuart RM, McGirt MJ, et al. Wpływ impregnowanych antybiotykami cewników bocznikowych na zmniejszenie częstości występowania zakażenia bocznikowego w leczeniu wodogłowia. J Neurochirurg. 2005;103 (suppl):131-136.
19. Babu MA, Patel R, Marsh WR, et al. Strategie zmniejszania ryzyka infekcji cewnika komorowego: przegląd dowodów. Neurocrit Care. 2012;16:194-202.
20. Bratzler DW, Dellinger EP, Olsen KM, et al. Wytyczne praktyki klinicznej dla profilaktyki przeciwdrobnoustrojowej w chirurgii. Surg (Modrzew). 2013;14:73-156.
21. Yilmaz a, Dalgic N, Musluman m, et al. Linezolid leczenie zakażeń płynem mózgowo-rdzeniowym związanych z przetoką u dzieci. J Neurochirurg Pediatr. 2010;5:443-448.
22. Tunkel AR, Hartman BJ, Kaplan SL, et al. Praktyczne wskazówki dotyczące postępowania w bakteryjnym zapaleniu opon mózgowych. Clin Infect Dis. 2004;39:1267-1284.
23. Van De Beek D, Drake JM, Tunkel AR. Bakteryjne zapalenie opon mózgowo-rdzeniowych. N Engl J Med. 2010;362:146-154.
24. Hedberg a, Hardemark HG, Olsson-Liljequist B, et al. Przenikanie kwasu fusydowego i ryfampicyny do płynu mózgowo-rdzeniowego w zapalnym zapaleniu opon mózgowo-rdzeniowych o niskim stopniu nasilenia wywołanym przez Staphylococcus epidermidis. Clin Microbiol Infect. 2004;10:765-768.
25. Profilaktyka przeciwdrobnoustrojowa do zabiegów chirurgicznych. Leczyć Guidel Med Lett. 2004;2:27-32.
26. Simon TD, Hall m, Dean JM, et al. Reinfekcja po początkowym zakażeniu płynem mózgowo-rdzeniowym. J Neurochirurg Pediatr. 2010;6:277-285.
27. Veeravagu a, Ludwig C, Camara-Quintana JQ, et al. Zakażenie grzybicze przetoki Komorowo-otrzewnowej: diagnostyka i leczenie histoplazmozy. Światowy Neurochirurg. 2013;80:222.e5-e13.
28. Chiou CC, Wong TT, Lin HH i in. Zakażenie grzybicze bocznic Komorowo-otrzewnowych u dzieci. Clin Infect Dis. 1994;19:1049-1053.