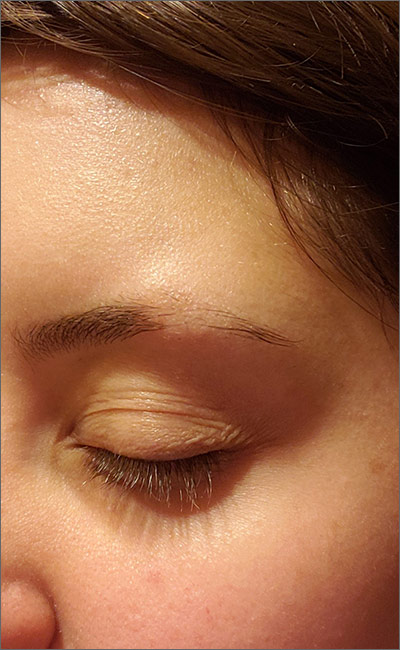
Aunque parecía que la pérdida de cabello fue precedida por algo de piel seca, el parche de pérdida de cabello era suave y no ondulante, consistente con un diagnóstico de alopecia areata (AA).
El AA se encuentra típicamente en el cuero cabelludo en áreas solitarias, pero puede afectar a todo el cuerpo, incluidas las pestañas y las cejas. El cabello afectado por lo general es más estrecho en el extremo proximal, se asemeja a un signo de exclamación, ya que el cabello no crece y se cae. A veces, los parches de alopecia pueden fusionarse en un área más grande. También se pueden notar cambios en las uñas. Las uñas pueden volverse quebradizas, con crestas picadas y/o longitudinales. Los pacientes suelen ser asintomáticos, pero pueden quejarse de prurito.
Se cree que el AA es un trastorno autoinmune. Afecta a hombres y mujeres de todas las edades, pero es más común en niños y adultos jóvenes. Se cree que el AA es el resultado de una respuesta inmune mediada por células T que hace la transición de los folículos pilosos de la fase de crecimiento a la fase de reposo. Esto conduce a la pérdida repentina del cabello y a la inhibición del recrecimiento del cabello. Sin embargo, el folículo piloso no se destruye permanentemente como en otros procesos de alopecia. También existe una asociación entre el AA y otros trastornos autoinmunes, como el vitiligo, la enfermedad tiroidea y el lupus.
El diagnóstico generalmente se realiza clínicamente, como en este paciente, pero se puede hacer un diagnóstico definitivo mediante biopsia y patología. Otros diagnósticos diferenciales a considerar son tricotilomanía, tiña, alopecia traumática y lupus.
En casi la mitad de los casos, el AA es auto-resuelto; por lo tanto, en los primeros episodios de enfermedad localizada, la espera vigilante es apropiada. El tratamiento se adapta al paciente individual y puede ser difícil. Los corticosteroides intralesionales a menudo se usan para casos leves. Por lo general, se inyecta 10 mg/ml de un glucocorticoide en la dermis media cada 4 a 6 semanas; sin embargo, este tratamiento conlleva un riesgo de atrofia transitoria o incluso permanente del lugar de inyección. A menudo se usan corticosteroides tópicos potentes, especialmente en niños que no toleran las inyecciones intralesionales, y el éxito puede ser variable. Otros tratamientos tópicos a considerar son la fotoquimioterapia (psoraleno más UVA), o un agente irritante como la antralina y un vasodilatador como el minoxidil. Se puede esperar un nuevo crecimiento en unos pocos meses a un año, pero la recurrencia es común.