Johdanto
postoperatiivinen haavan dehiskenssi (PWD) on vakava komplikaatio, jonka esiintyvyys on 0,4% – 3, 5%, 1-8, johon liittyy suuri määrä komplikaatioita ja kuolleisuutta.3-9 anestesian ja perioperatiivisen hoidon edistymisestä huolimatta esiintyvyys, sairastuvuus ja kuolleisuus pysyvät vakaina, mikä johtuu todennäköisesti siihen liittyvien riskitekijöiden esiintyvyyden lisääntymisestä kirurgisessa väestössä.5
terveydenhuollon tutkimus-ja Laatuvirasto (AHRQ) pitää vatsanpeitteiden leikkauksen jälkeistä dehiskenssiä yhtenä potilaan turvallisuusmerkkinä,10, joka on otettu käyttöön myös muissa maissa, kuten Espanjassa. Tämä määrä lasketaan käyttämällä yhdysvaltalaisen sairaalan päästöjä koskevia tietokantoja ja Espanjan vähimmäistietokantoja (CMBD espanjaksi). Huolimatta tämän komplikaation merkityksellisyydestä Emme ole löytäneet tutkimuksia AHRQ: n kyseisen merkkiaineen vaikutuksesta vatsaleikkauspotilaiden sairastavuuteen ja kuolleisuuteen sekä terveydenhuoltoon ja taloudelliseen rasitukseen.
siksi PWD: n riskitekijöiden analysoimiseksi sairaalaan pääsyn yhteydessä olemme tutkineet asiaa 18-vuotiailla tai sitä vanhemmilla potilailla käyttäen 87 espanjalaisen sairaalan otosta vuosina 2008-2010, yrittäen hallita muita sekoittavia ja vuorovaikutusmuuttujia, kuten ikää, sukupuolta, sairaalatyyppiä, riippuvuuksia ja huomattavaa määrää muita liitännäissairauksia. Samoin tämän tutkimuksen toinen tarkoitus on analysoida tämän komplikaation mahdollista vaikutusta kuolleisuuteen, oleskelujen pidentymiseen ja vatsaleikkaukseen joutuneiden potilaiden ylimääräisiin kustannuksiin.
Tutkimusmetodityyppi, otos ja osallistujat
retrospektiivinen havainnointitutkimus otoksessa espanjalaisista sairaaloista.
jotta otos olisi edustava kansallisella ja autonomisella tasolla ja ottaen huomioon sairaaloiden ositus Sairaalaryhmien luokittelussa niiden koon ja terveysministeriön monimutkaisuuden perusteella, suoritettiin 11 monivaiheinen otanta ja valittiin 87 espanjalaista sairaalaa kaikista Espanjan CCAA: ista,jotka luetellaan liitteessä.
tämän kirjallisen tai digitalisoidun yhteenvedon perusteella kunkin potilaan diagnoosit ja sovelletut menettelyt kodifioidaan kansainvälisen Kuolemansyyluetteloiden tautiluokituksen (Cie9) 9.uudistuksen sääntöjen mukaisesti. Tietojen koodaamisesta ja syöttämisestä tietokantaan vastasivat tietojen tallentamisen asiantuntijat. Nämä sairaalan tai CMBD: n päästöjä koskevat tietokannat sisältävät tietoja hoitoa tarjoavasta sairaalasta, potilaan demografisia tietoja (syntymäaika ja sukupuoli), kotiuttamisen ja kotiuttamisen päivämääriä, sisäänpääsyn tyyppiä ja kotiutuksen tyyppiä. Pääsyyn ja sekundaaridiagnooseihin, ulkoisiin syihin ja menettelyihin käytetään CIE9-koodeja. Tietokannoissa on myös diagnostiikkaan liittyviä ryhmiä (GRD), ja jokainen sairaala luokitellaan ryhmään sen koon ja hoidon monimutkaisuuden perusteella.11 analyysi rajattiin potilaisiin, jotka olivat kotiutushetkellä 18-vuotiaita tai vanhempia.
muuttujat
AHQR: n määritelmän mukaisesti PWD-tapaukset määriteltiin tapauksiksi, joiden cie9: n (”Abdominal wall disruption closure”) menettelykoodilla 54.61. Niihin liittyvien kriteerien perusteella poissuljettiin tapaukset, joissa oleskelu oli alle 2 päivää, synnytystapaukset ja immuunivajauspotilaiden tapaukset. Vertailuryhmään otettiin kaikki potilaat, joilla oli vatsaleikkaus eikä yhtään PWD: tä, jotka myös täyttivät edellä mainitut kriteerit. Käytimme CIE9-koodeja 386 vatsa-ja lantioleikkaukseen, jotka AHRQ kuvasi teknisissä eritelmissään.10 Ikä jaettiin seuraaviin ryhmiin: 18-34, 35-44, 45-54, 55-64, 65-74, 75-84 ja 85 vuotta tai enemmän. Huomattava joukko liitännäissairauksia tunnistettiin (esitetty taulukossa 1) Käyttämällä Quan et al: n ehdottamia CIE9-koodeja.12 cie9-koodeja käytettiin alkoholin, tupakan ja muiden huumeriippuvuuksien aiheuttamien häiriöiden määrittelyyn.13
ominaisuudet potilailla, joilla on ja ei leikkauksen jälkeen Dehiscence vatsan haava.
| muuttujat | vatsan haavan leikkauksen jälkeen (n = 2294) | ilman vatsan haavan leikkauksen jälkeen (n=321600) | P |
|---|---|---|---|
| lukumäärä ( % ) | lukumäärä (%) | ||
| sukupuoli | |||
| naiset | 734 (32.0) | 150284 (46.7) | |
| miehet | 1560 (68.0) | 171316 (53.3) | |
| ikä (vuotta), keskiarvo (95% CI) | 67.7 (67.1–68.2) | 59.6 (59.5–59.7) | |
| alkoholiperäinen häiriö | 177 (7.7) | 14524 (4.5) | |
| tupakkaan liittyvä häiriö | 561 (24.4) | 53486 (16.6) | |
| muihin lääkkeisiin liittyvä häiriö | 24 (1.0) | 2126 (0.7) | .0236 |
| leikkauksen tyyppi: kiireellinen vs ohjelmoitu | 1218 (53.1) | 117737 (36.6) | |
| Liitännäissairaudet | |||
| lihavuus | 144 (6.3) | 16939 (5.3) | .0310 |
| hypertensio, jolla ei ole komplikaatioita | 760 (33.1) | 92708 (28.8) | |
| hypertensio, jolla on komplikaatioita | 83 (3.6) | 7195 (2.2) | |
| Heart arrhythmias | 316 (13.8) | 23992 (7.5) | |
| Pulmonary circulation disorders | 35 (1.5) | 1982 (0.6) | |
| Valvulopathies | 62 (2.7) | 7191 (2.2) | .1322 |
| Deficit anaemia | 36 (1.6) | 4673 (1.4) | .6430 |
| Posthemorrhagic anaemia | 16 (0.7) | 2187 (0.7) | .9194 |
| Hydroelectrolytic disorders | 81 (3.5) | 3937 (1.2) | |
| Weight loss | 47 (2.0) | 3094 (1.0) | |
| Hypothyroidism | 58 (2.5) | 8801 (2.7) | .5422 |
| Coagulopathy | 51 (2.2) | 4261 (1.3) | .0002 |
| Previous myocardial infarction | 64 (2.8) | 5549 (1.7) | .0001 |
| sydämen vajaatoiminta | 161 (7.0) | 7411 (2.3) | |
| aivoverenkiertohäiriö | 40 (1.7) | 3740 (1.2) | .0099 |
| Dementia | 26 (1.1) | 2012 (0.6) | .0022 |
| krooninen keuhkosairaus | 398 (17.3) | 25327 (7.9) | |
| reumasairaus | 19 (0.8) | 2255 (0.7) | .4677 |
| mahahaava | 57 (2.5) | 5690 (1.8) | .0097 |
| lievä hepatopatia | 60 (2.6) | 7857 (2.4) | .5941 |
| Diabetes ilman kroonisia komplikaatioita | 272 (11.9) | 36843 (11.5) | .5481 |
| Diabetes kroonisilla komplikaatioilla | 27 (1.2) | 2635 (0.8) | .0587 |
| Hemiplegia tai paraplegia | 6 (0.3) | 662 (0.2) | .5579 |
| munuaissairaus | 57 (2.5) | 2954 (0.9) | |
| kohtalainen tai vakava hepatopatia | 28 (1.2) | 3105 (1.0) | .2135 |
| syöpä, leukemia tai lymfooma | 1040 (45.3) | 98175 (30.5) | |
| metastaattinen syöpä | 374 (16.3) | 33869 (10.5) | |
Data-analyysi
päätarkoituksena oli laskea vatsan alueen leikkauspotilaiden PWD-riski. Toissijaisena tarkoituksena oli määrittää kuolleisuus, oleskelun kesto ja sairaalakustannukset potilailla, joilla oli kyseinen komplikaatio ja joita ei ollut. Laskimme kustannukset sairaalaryhmän mukaan ositetun GRD-osituksen mukaan terveysministeriön vuosilta 2008-2010 julkaisemien arvioiden perusteella.11
PWD: n ja iän, sukupuolen, sisäänpääsytyypin (kiireellinen vs aikataulun mukainen), riippuvuushäiriöiden ja liitännäissairauksien välistä suhdetta analysoitiin perusteettomassa analyysissä. Tämän jälkeen laadittiin monimuuttujamallit käyttäen ehdotonta logistista regressiota näiden muuttujien yhteyden määrittämiseksi PWD: n esiintyvyyteen, ja määritettiin, että tilastollinen merkitsevyys oli
Tulosominaisuudet potilailla
yhteensä 323894 vatsaleikkauksessa hoidettua potilasta, joista 2294: llä (0, 71%) oli PWD. Taulukossa 1 on lueteltu niiden potilaiden ominaisuudet, joilla on tietosuojaseloste ja joilla ei ole sitä. PWD-potilaat olivat iäkkäämpiä (keski-ikä 67, 7 vuotta), pääasiassa miehiä (68%), ja heillä oli suurempi kiireellisen hoidon osuus (53, 1%) ja enemmän riippuvuuksia, erityisesti tupakkaa (24, 4%) ja alkoholia (7, 7%). Myös monissa tutkituissa oheissairauksissa esiintyvyys oli suurempi.
analyysi PWD: n esiintyvyyden jakautumisesta (1000: lla) ikä-ja sukupuoliryhmien mukaan on esitetty Fig: ssä. 1, voimme nähdä, että esiintyvyys kasvoi iän myötä molemmilla sukupuolilla, mutta 35 vuodesta eteenpäin esiintyvyys oli suurempi miehillä.
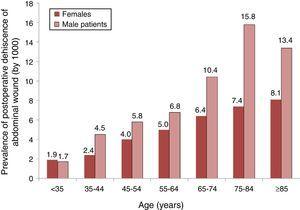
postoperatiivisten vatsalaukun haavaumien esiintyvyys vatsalaukun leikkauspotilailla ja jakautuminen iän ja sukupuolen mukaan. Hinnat 1000: lla. Otos 87 espanjalaisesta sairaalasta, 2008-2010.
vatsan haavan tai arven leikkauksen jälkeisen Dehiskenssin riski
taulukossa 2 esitetään monimuuttujatutkimuksen tulokset, ja riskitekijöitä ovat edelleen Ikä, miessukupuoli, kiireellinen sisäänpääsy verrattuna suunniteltuun sisäänpääsyyn, alkoholin väärinkäyttöhäiriöt, tupakan ja muiden huumeriippuvuuksien väärinkäyttö, lihavuus, sisäänpääsy, johon liittyy hydroelektrolyyttisiä häiriöitä, rytmihäiriöt, kongestiivinen sydänsairaus, munuaissairaus ja syöpä.
logistinen regressiomalli vatsahaavan leikkauksen jälkeisen Dehiskenssin toteamiseksi 18-vuotiailla tai sitä vanhemmilla potilailla, jotka täyttävät AHRQ: n Sisällyttämis-ja Poissulkukriteerit.
| riskitekijät | Adjusted odds ratio | 95% luottamusvälit | P |
|---|---|---|---|
| ikäluokat vuosina (vertailuryhmä 18-34 vuotta, ja ryhmät 35-44, 45-54, 55-64, 65-74, 75-84 ja 85 vuotta täyttäneet) | 1.25 | 1.22–1.29 | |
| mies | 1.54 | 1.40–1.69 | |
| kiireellinen sisäänpääsy vs ohjelmoitu sisäänpääsy | 2.04 | 1.87–2.23 | |
| alkoholin väärinkäyttöön liittyvät häiriöt | 1.19 | 1.03–1.34 | .001 |
| tupakan väärinkäyttöön liittyvät häiriöt | 1.26 | 1.14–1.40 | |
| muiden huumeriippuvuuksien aiheuttamat häiriöt | 1.56 | 1.04–2.35 | .032 |
| lihavuus | 1.49 | 1.26–1.77 | |
| Hydroelektrolyyttiset häiriöt | 1.63 | 1.30–2.05 | |
| kongestiivinen sydämen vajaatoiminta | 1.71 | 1.44–2.03 | |
| krooninen keuhkosairaus | 1.63 | 1.45–1.82 | |
| munuaissairaus | 1.27 | 1.11–1.45 | |
| syöpä, leukemia tai lymfooma | 1.31 | 1.25–1.37 |
kuolleisuudesta, oleskelun pidentymisestä ja ylimääräisistä kustannuksista johtuva kuolleisuus
kuolleisuuden jakautuminen PWD-potilaiden keskuudessa iän ja sukupuolen mukaan on esitetty kuviossa. 2, jossa voimme nähdä kuolleisuuden kasvavan asteittain, erityisesti miesten keskuudessa. Suurin kuolleisuus oli PWD: tä sairastavilla 85-vuotiailla tai sitä vanhemmilla miehillä, joiden kuolleisuus oli 38,0%.
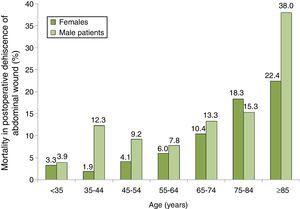
kuolleisuus 100: lla niillä potilailla, joilla oli vatsan haavan leikkauksen jälkeinen dehiskenssi iän ja sukupuolen mukaan. Otos 87 espanjalaisesta sairaalasta, 2008-2010.
kovarianssin monimuuttuja-analyysi, johon sisältyi ikä, sukupuoli, sairaalaryhmä, sisäänpääsytyyppi sekä kaikki edellä mainitut riippuvuudet ja liitännäissairaudet, on esitetty taulukossa 3, ja se osoitti, että vatsaleikkauspotilailla PWD: tä sairastavilla oli ylimääräinen kuolleisuus; korjattu osuus oli 4,0% niillä, joilla ei ollut PWD:tä ja 8,3% niillä, joilla oli PWD: tä: eli 2,1: 1-suhde. PWD-potilaiden oleskeluaika oli keskimäärin 15,6 vuorokautta ja omavastuu 14327 euroa per kotiutus.
kuolleisuuden ylittyminen, oleskelujen pidentyminen ja lisäkustannukset, jotka aiheutuvat vatsaleikkauksen jälkeisestä Vatsaleikkauksesta. Arvot on mukautettu kovarianssin monimuuttuja-analyysiin.
| potilaat, joilla ei ollut PWD | potilaat, joilla oli PWD | |||
|---|---|---|---|---|
| mukautettu estimaatti (95% CI) | P | mukautettu estimaatti (95% CI) | P | |
| sairaalakuolleisuus % | 4.0 (4.0–4.1) | 8.3 (7.6–9.0) | ||
| PWD-potilaiden Ylikuolleisuus ( % ) | 107.5 (90.0–120.0) | |||
| oleskelun kesto päivinä | 12.0 (11.9–12.0) | 27.6 (27.1–28.2) | ||
| hoidon kesto PWD-potilailla | 15.6 (15.2–16.2) | |||
| kustannukset vastuuvapauden myöntämisestä euroina | 11617 (11567-11667) | 25944 (25350-26538) | ||
| lisäkustannukset euroina PWD-potilaiden keskuudessa | 14327 (13783-14871) | |||
Keskustelu
useissa tutkimuksissa analysoitiin PWD: n riskitekijöitä, on laadittu ja validoitu 1-4, 8 ennustemallia, 2, 5-7 ja niiden vaikutus postoperatiivisiin kuolleisuutta on tutkittu.3-9 Espanjassa on julkaistu erinomaisia tieteellisiä artikkeleita tämän leikkauksen jälkeisen komplikaation esiintyvyydestä, riskitekijöistä, ennustemallien validoinnista ja kuolleisuudesta.4,7,8
olimme yllättyneitä siitä, että tästä komplikaatiosta ei ole tehty tutkimuksia AHRQ: n turvallisuuskriteerinä potilaalle. Yhdysvalloissa on osoitettu, että PWD-merkkiaineella on erinomainen positiivinen ennustava arvo14 ja sen käyttöä on suositeltu leikkauspotilaiden turvallisuussääntöjen noudattamisen mittaamiseen.14,15 havaitsimme myös, että tämän merkkiaineen vaikutusta ylikuolleisuuteen, oleskelujen pidentymiseen ja siihen liittyviin lisäkustannuksiin ei analysoitu.
olemme rajoittaneet analyysin muuttujiin, joita sovelletaan potilaan sisäänpääsyyn. Tuloksemme yhtyvät monien muiden tuloksiin iän, sukupuolen, sisäänpääsytyypin, riippuvuuksien ja useiden liitännäissairauksien tärkeydestä tämän komplikaation riskitekijöinä. Alkoholin väärinkäytön häiriöiden osalta tuloksemme vastaavat Espanjassa ja muissa edellä mainituissa maissa tehtyjen tutkimusten tuloksia, joita perustellaan etanolin vaikutuksella leikkauspotilaan immuunitilanteeseen.16,17 tulokset vastaavat myös tupakan käyttöön liittyviä kysymyksiä, jotka liittyvät korkeimpaan kirurgisten sivuvaikutusten määrään.18,19 muita riskitekijöitä, kuten lihavuutta, nestehukkaa ja kroonisia sydän -, keuhko -, munuais-ja onkologisia sairauksia,on kuvattu laajalti tämän komplikaation arvioinneissa 2, 3 ja Espanjassa julkaistuissa tutkimuksissa.4,7,8
tuloksemme osoittavat, että tällä komplikaatiolla on ylivoimainen vaikutus sairaalakuolleisuuteen: kuolleisuuden ylitys on 107,5%, oleskelun aiheeton pidentäminen 15,6 päivää ja lisäkustannukset 14327 euroa.
tutkimuksessamme on useita rajoituksia. Käyttämämme tiedot ovat yksinomaan CMBD: n mukaisia, eikä niitä ole täydennetty lisätietoja potilaista. Koko tutkimuksen aikana olemme käyttäneet riippuvuushäiriöiden, PWD: n ja liitännäissairauksien määritelmiä, jotka kunkin keskuksen lääkärit ovat antaneet ja koodaajat ovat koodanneet ja syöttäneet tietokantaan. Toinen rajoitus on mahdollinen tiedon menetys, joka johtuu siitä, että kaikki koodaajien näiden koodien täyttämiseksi tarvitsemat tiedot tai koodaajien tulkinnan vaihtelusta johtuen eivät näy potilaan sairauskertomuksessa. Tämän AHRQ-merkkiaineen tiukat sisällyttämis-ja poissulkukriteerit eliminoivat kaikki potilaat, joiden oleskeluaika on alle 2 päivää, ne potilaat, joilla on immunosuppressio ja synnytyspotilaat, mikä voi vaikuttaa vertailuihin muihin sarjoihin.
CMBD: n kaltaisilla tietokannoilla on myös selkeitä etuja. Kerätyt tiedot kirjataan yleensä kaikista sairaaloiden päästöistä, ja kun kaikki tapaukset lasketaan mukaan, saadaan melko tarkat arviot sairaaloissa avustettavien sairauksien esiintyvyydestä, esiintyvyydestä, liitännäissairauksista ja kuolleisuudesta.20,21 näitä tietoja voidaan analysoida takautuvasti, toisin kuin muita malleja, joissa edellytettiin ennakoivien tietojen keräämistä. Tiedonkeruu pitkiä aikoja ja suurella potilasmäärällä, kuten tässä tutkimuksessa, voidaan tehdä suhteellisen nopeasti ja helposti, ja koska tiedot kerätään järjestelmällisesti, kustannusten väheneminen on merkittävää. Näissä tutkimuksissa voi olla vähemmän valintavääristymiä, kuten se, että potilaat tai heidän lailliset edustajansa kieltäytyvät allekirjoittamasta suostumusta ja osallistumasta tutkimukseen.
kun otetaan huomioon otoksen koko ja sairaaloiden moninaisuus, nämä tulokset voidaan yleistää, eivätkä ne rajoitu potilaisiin, jotka on otettu yhteen tai muutamaan keskussairaalaan. Kustannusten saatavuus sairaalaryhmittäin jaoteltua GRD: tä kohti tekee PWD: n kustannusylitysten laskemisesta helpompaa. Sikäli kuin tiedämme, tämä on ensimmäinen tutkimus, jossa lasketaan kuolleisuuden ylittyminen, oleskelujen pidentyminen ja kustannukset, jotka johtuvat siitä, että PWD valvoo huomattavaa määrää muuttujia maahanpääsyn yhteydessä.
tulosten perusteella voidaan päätellä suuri määrä ennaltaehkäiseviä toimenpiteitä, jotka eivät koske ainoastaan asianmukaisen kirurgisen menetelmän22 merkitystä (mukaan lukien tartuntatautien ehkäisy23), vaan myös muita toimenpiteitä, jotka ovat erittäin tärkeitä leikkausta edeltävänä aikana,kuten painon ja potilaan ravitsemustilanteen hallinta, tupakoimattomuus, 24 alkoholista25 ja muut lääkkeet sekä lyhyt neuvo siirtää tarvittaessa kuntoutuskeskuksiin. Kaikki nämä toimenpiteet vähentävät näiden potilaiden ylikuolleisuutta, parantavat heidän elämänlaatuaan kotiuttamisen jälkeen (vähentävät potilaiden ja heidän perheidensä ongelmataakkaa) ja tehostavat terveysresurssien käyttöä.
Rahoitus
tämä tutkimus rahoitettiin seuraavien avustusten avulla: A) biolääketieteellisen tutkimuksen ja terveystieteiden rahoittamiseksi Andalusiassa vuonna 2013. Andalucían hallituksen terveys−ja sosiaaliasioiden osasto (PI-0271-2013) ja B) kansallisen Huumausainesuunnitelman hallituksen osasto (tuki 2009i017, hanke G41825811).
eturistiriidat
kirjoittajat julistavat, ettei eturistiriitoja ole.