Bevezetés
a műtét utáni seb dehiscence (PWD) súlyos szövődmény, 0,4% -3,5%,1-8 előfordulási gyakorisággal, amely a szövődmények és a halálozás magas arányát társítja.3-9 az anesztézia és a perioperatív ellátás fejlődése ellenére az incidencia, a morbiditás és a mortalitás stabil marad, valószínűleg a kapcsolódó kockázati tényezők prevalenciájának növekedése miatt a műtéti populációban.5
az Egészségügyi Kutatási és minőségi ügynökség (AHRQ) magában foglalja a hasfal posztoperatív dehiscenciájának arányát,mint a beteg egyik biztonsági markerét, 10 amelyet más országokban is elfogadtak, például Spanyolországban. Ezt az arányt az Egyesült Államok kórházából származó kibocsátások adatbázisai, valamint a spanyolországi adatbázisok minimális készletei (cmbd spanyolul) alapján számítják ki. Ennek a szövődménynek a relevanciája ellenére nem találtunk olyan vizsgálatokat, amelyeket az AHRQ ezen specifikus markerének a morbiditásra és mortalitásra, valamint az egészségügyi ellátásra és a gazdasági terhekre gyakorolt hatásáról végeztek hasi műtétben szenvedő betegek.
ezért a kórházba történő felvételkor a PWD kockázati tényezőinek elemzése céljából tanulmányoztuk a kérdést 18 éves vagy annál idősebb betegeknél, akiket 87 spanyol kórházból vett mintával vettek fel a 2008-2010 közötti időszakban, megpróbálva ellenőrizni más zavaró és interakciós változókat, például életkor, nem, kórház típusa, függőségek és jelentős számú társbetegség. Hasonlóképpen, a tanulmány másik célja ennek a szövődménynek a mortalitásra gyakorolt lehetséges hatásának elemzése, a tartózkodás meghosszabbítása és a hasi műtét miatt kórházba került betegek többletköltségei.
módszereka vizsgálat típusa, a minta és a résztvevők
retrospektív megfigyelési vizsgálat spanyol kórházak mintájában.
ahhoz, hogy a minta nemzeti és autonóm szinten reprezentatív legyen,és figyelembe véve a kórházak rétegződését a kórházak csoportjainak osztályozása szerint az Egészségügyi Minisztérium mérete és összetettsége alapján, 11 többlépcsős mintavételt végeztek, és az összes spanyol CCAA-ból 87 spanyol kórházat választottak ki, amelyeket a függelék sorol fel.
a kórtörténet ezen írásos vagy digitalizált összefoglalása alapján az egyes betegek diagnózisát és az alkalmazott eljárásokat a betegségek nemzetközi osztályozásának a halálokok listáján (CIE9) 9.felülvizsgálata alapján kodifikálják. Az adatok kódolását és bevitelét az adatbázisba az adatrögzítés szakemberei végezték. Ezek a kórházból vagy CMBD-ből származó kibocsátások adatbázisai tartalmazzák az ellátást nyújtó kórházra vonatkozó információkat, a beteg demográfiai adatait (születési idő és nem), a felvétel és a mentesítés dátumát, a felvétel típusát és a mentesítés típusát. A fő ok és a másodlagos diagnózisok, a külső okok és eljárások diagnosztizálására a CIE9 kódokat használják. Ezek az adatbázisok tartalmazzák a diagnózishoz kapcsolódó csoportokat is (GRD), és minden kórházat egy csoportba sorolnak az ellátás mérete és összetettsége alapján.11 az elemzés azokra a betegekre korlátozódott, akik 18 évesek vagy idősebbek voltak a mentesítéskor.
változók
az AHQR meghatározását követően a PWD eseteit úgy határozták meg, mint amelyek a CIE9 54.61 eljáráskódjával rendelkeznek (“hasfal megszakításának lezárása “). A kapcsolódó kritériumokat követve kizárták a 2 napnál rövidebb tartózkodás, a szülészeti esetek és az immunhiányos betegek körében előforduló eseteket. Az összehasonlító csoportba minden olyan hasi műtéten átesett beteget bevontak, akik nem rendelkeztek PWD-vel, és akik szintén megfeleltek a fenti kritériumoknak. A CIE9 kódokat használtuk az AHRQ által a műszaki specifikációkban leírt 386 hasi és kismedencei sebészeti eljárásokhoz.10 az életkorot a következő csoportokba soroltuk: 18-34, 35-44, 45-54, 55-64, 65-74, 75-84 85 éves vagy annál idősebb. A társbetegségek jelentős csoportját azonosították (az 1. táblázatban látható) a Quan et al által javasolt CIE9 kódok felhasználásával.12 A CIE9 kódokat az alkohol -, dohány-és egyéb kábítószer-függőség okozta rendellenességek meghatározására használták.13
a hasi seb posztoperatív Dehiscenciájával vagy anélkül szenvedő betegek jellemzői.
| változók | a hasi seb posztoperatív dehiscenciájával (n=2294) | a hasi seb posztoperatív dehiscenciája nélkül (n=321600) | P |
|---|---|---|---|
| szám ( % ) | szám (%) | ||
| nem | |||
| nők | 734 (32.0) | 150284 (46.7) | |
| férfiak | 1560 (68.0) | 171316 (53.3) | |
| életkor (év), átlag (95% CI) | 67.7 (67.1–68.2) | 59.6 (59.5–59.7) | |
| alkohollal kapcsolatos rendellenesség | 177 (7.7) | 14524 (4.5) | |
| dohányzással kapcsolatos rendellenesség | 561 (24.4) | 53486 (16.6) | |
| más gyógyszerekkel kapcsolatos rendellenesség | 24 (1.0) | 2126 (0.7) | .0236 |
| műtét típusa: sürgős vs programozott | 1218 (53.1) | 117737 (36.6) | |
| társbetegségek | |||
| elhízás | 144 (6.3) | 16939 (5.3) | .0310 |
| hipertónia komplikációk nélkül | 760 (33.1) | 92708 (28.8) | |
| hipertónia szövődményekkel | 83 (3.6) | 7195 (2.2) | |
| Heart arrhythmias | 316 (13.8) | 23992 (7.5) | |
| Pulmonary circulation disorders | 35 (1.5) | 1982 (0.6) | |
| Valvulopathies | 62 (2.7) | 7191 (2.2) | .1322 |
| Deficit anaemia | 36 (1.6) | 4673 (1.4) | .6430 |
| Posthemorrhagic anaemia | 16 (0.7) | 2187 (0.7) | .9194 |
| Hydroelectrolytic disorders | 81 (3.5) | 3937 (1.2) | |
| Weight loss | 47 (2.0) | 3094 (1.0) | |
| Hypothyroidism | 58 (2.5) | 8801 (2.7) | .5422 |
| Coagulopathy | 51 (2.2) | 4261 (1.3) | .0002 |
| Previous myocardial infarction | 64 (2.8) | 5549 (1.7) | .0001 |
| szívelégtelenség | 161 (7.0) | 7411 (2.3) | |
| cerebrovascularis betegség | 40 (1.7) | 3740 (1.2) | .0099 |
| demencia | 26 (1.1) | 2012 (0.6) | .0022 |
| krónikus tüdőbetegség | 398 (17.3) | 25327 (7.9) | |
| reumás betegség | 19 (0.8) | 2255 (0.7) | .4677 |
| peptikus fekély | 57 (2.5) | 5690 (1.8) | .0097 |
| enyhe hepatopathia | 60 (2.6) | 7857 (2.4) | .5941 |
| cukorbetegség krónikus szövődmények nélkül | 272 (11.9) | 36843 (11.5) | .5481 |
| cukorbetegség krónikus szövődményekkel | 27 (1.2) | 2635 (0.8) | .0587 |
| Hemiplegia vagy paraplegia | 6 (0.3) | 662 (0.2) | .5579 |
| vesebetegség | 57 (2.5) | 2954 (0.9) | |
| közepesen súlyos vagy súlyos hepatopathia | 28 (1.2) | 3105 (1.0) | .2135 |
| rák, leukémia vagy lymphoma | 1040 (45.3) | 98175 (30.5) | |
| metasztatikus rák | 374 (16.3) | 33869 (10.5) | |
Adatelemzés
a fő cél a PWD kockázatának kiszámítása volt hasi műtétben szenvedő betegek körében. A másodlagos cél a halálozás, a tartózkodás időtartama és a kórházi költségek meghatározása volt az ilyen komplikációval rendelkező vagy anélkül szenvedő betegeknél. Az Egészségügyi Minisztérium által a 2008-2010-es évekre közzétett becslések alapján a kórházak csoportja szerint rétegzett minden egyes GRD-re vonatkozó kórházi költségek felhasználásával számítottuk ki a költségeket.11
változatlanan elemezték a PWD és az életkor, a nem, a felvétel típusa (sürgős vs ütemezett), a függőségi rendellenességek és a társbetegségek közötti összefüggést. Ezután többváltozós modelleket készítettünk a feltétel nélküli logisztikus regresszió elemzésével, hogy meghatározzuk ezen változók összefüggését a PWD előfordulására, és megállapítottuk, hogy a statisztikai szignifikancia
eredménya betegek jellemzői
összesen 323894 hasi műtéttel kezelt beteget azonosítottak, ebből 2294 (0,71%) mutatta be a PWD-t. A DPOA-val vagy anélkül szenvedő betegek jellemzőit az 1.táblázat sorolja fel. A PWD-ben szenvedő betegek idősebbek voltak (átlagéletkoruk 67,7 év), főleg férfiak (68%), magasabb volt a sürgős felvételi arány (53,1%), és magasabb volt a függőségek előfordulása, különösen a dohányzás (24,4%) és az alkohol (7,7%). A vizsgált társbetegségek közül soknál magasabb volt a prevalencia.
a PWD prevalenciájának megoszlását (1000% – kal) az életkor és a nemek szerint az ábra mutatja. 1, vajon láthatjuk-e, hogy a prevalencia az életkorral nőtt mindkét nemben, de, tól től 35 évektől kezdve, nagyobb volt a prevalencia a férfiak körében.
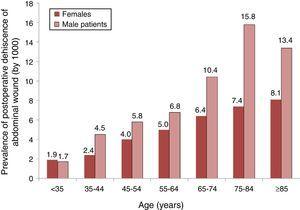
a hasi seb posztoperatív dehiscenciájának prevalenciája hasi műtéten átesett betegeknél és azok megoszlása kor és nem szerint. Az árak 1000. 87 spanyol Kórház mintája, 2008-2010.
a hasi seb vagy heg posztoperatív Dehiscenciájának kockázata
a 2. táblázat a többváltozós elemzés eredményeit mutatja, és láthatjuk, hogy a kockázati tényezők még mindig az életkor, a férfi nem, a sürgős felvétel vs.a tervezett felvétel, az alkoholfogyasztási rendellenességek, a dohányzás és más kábítószer-függőség visszaélése, az elhízás, a hidroelektrolitikus rendellenességek, az aritmiák, a pangásos szívbetegség, a vesebetegség és a rák.
logisztikai regressziós modell a hasi seb posztoperatív Dehiscenciájához hasi műtétben szenvedő betegeknél 18 éves vagy annál idősebb betegeknél, akik megfelelnek az AHRQ Felvételi és kizárási kritériumainak.
| kockázati tényezők | Korrigált esélyhányados | 95% – os konfidencia intervallumok | P |
|---|---|---|---|
| korcsoportok években (összehasonlító csoport 18-34 év, és a 35-44, 45-54, 55-64, 65-74, 75-84 és 85 év feletti csoportok) | 1.25 | 1.22–1.29 | |
| férfi | 1.54 | 1.40–1.69 | |
| sürgős felvételi vs programozott felvételi | 2.04 | 1.87–2.23 | |
| alkoholfogyasztással kapcsolatos rendellenességek | 1.19 | 1.03–1.34 | .001 |
| dohányzással kapcsolatos rendellenességek | 1.26 | 1.14–1.40 | |
| egyéb kábítószer-függőségek által okozott rendellenességek | 1.56 | 1.04–2.35 | .032 |
| elhízás | 1.49 | 1.26–1.77 | |
| Hidroelektrolitikus betegségek | 1.63 | 1.30–2.05 | |
| pangásos szívelégtelenség | 1.71 | 1.44–2.03 | |
| krónikus tüdőbetegség | 1.63 | 1.45–1.82 | |
| vesebetegség | 1.27 | 1.11–1.45 | |
| rák, leukémia vagy lymphoma | 1.31 | 1.25–1.37 |
a mortalitás megoszlása a PWD-ben szenvedő betegek között koruk és nemük szerinti csoport szerint az ábrán látható. 2, ahol a halálozás fokozatos növekedését láthatjuk, különösen a férfiak körében. A legmagasabb mortalitású csoport a 85 éves vagy annál idősebb PWD-s férfiaké volt, akiknek halálozási aránya 38,0% volt.
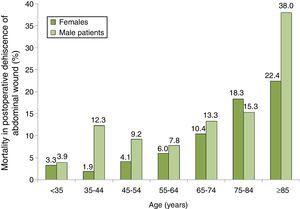
halálozási arány 100% – kal a hasi seb posztoperatív dehiscenciájában szenvedő betegek körében életkor és nem szerint. 87 spanyol Kórház mintája, 2008-2010.
a kovariancia többváltozós elemzését, amely magában foglalta az életkort, a nemet, a kórházi csoportot, a felvétel típusát, valamint az összes fent említett függőséget és társbetegséget, a 3.táblázat mutatja, és kimutatta, hogy a hasi műtétben szenvedő betegek körében a PWD-ben szenvedőknél rendkívüli halálozási arány volt, korrigált Arány 4,0% volt azok között, akik nem rendelkeztek PWD-vel, és 8,3% azok között, akik igen: azaz 2,1:1 arány. A PWD-ben szenvedő betegek átlagos tartózkodási ideje 15,6 nap volt, mentesítésenként 14327 Euró többletköltség.
a mortalitás túllépése, a tartózkodás meghosszabbodása és a hasi posztoperatív Dehiscencia okozta többletköltségek a hasi műtétben szenvedő betegek körében. A kovariancia többváltozós elemzéséhez igazított értékek.
| PWD nélküli betegek | PWD-ben szenvedő betegek | |||
|---|---|---|---|---|
| Korrigált becslés (95% CI) | P | Korrigált becslés (95% CI) | P | |
| kórházi halálozási arány % | 4.0 (4.0–4.1) | 8.3 (7.6–9.0) | ||
| túlzott mortalitás % – ban a PWD-ben szenvedő betegek körében | 107.5 (90.0–120.0) | |||
| a tartózkodás időtartama napokban | 12.0 (11.9–12.0) | 27.6 (27.1–28.2) | ||
| a tartózkodás időtartama napokban PWD-ben szenvedő betegeknél | 15.6 (15.2–16.2) | |||
| mentesítési költségek, euróban | 11617 (11567-11667) | 25944 (25350-26538) | ||
| további költségek euróban a PWD-ben szenvedő betegek körében | 14327 (13783-14871) | |||
Vita
több tanulmányban elemezték a PWD kockázati tényezőit, 1-4, 8 prediktív modelleket készítettek és validáltak, 2,5-7 és ezek hatása a posztoperatív a mortalitást vizsgálták.3-9 Spanyolországban kiváló tudományos cikkeket tettek közzé az incidenciáról, a kockázati tényezőkről, a prediktív modellek validálásáról és a posztsebészeti szövődmény halálozásáról.4,7,8
meglepett minket ennek a szövődménynek a hiánya, mint az AHRQ biztonsági markere a beteg számára. Az USA-ban bebizonyosodott, hogy a PWD marker kiváló pozitív prediktív értékkel rendelkezik14, és használatát a sebészeti betegek biztonsági szabályainak való megfelelés mérésére szolgáló eszközként ajánlották.14,15 azt is megállapítottuk, hogy nem készült elemzés arra vonatkozóan, hogy ez a marker milyen hatást gyakorol a túlzott halálozásra, a tartózkodás meghosszabbítására és a kapcsolódó többletköltségekre.
az elemzést a beteg felvételekor alkalmazandó változókra korlátoztuk. Eredményeink csatlakoznak sok más eredményéhez az életkor, a nem, a befogadás típusa, a függőségek és számos társbetegség fontosságáról, mint ennek a szövődménynek a kockázati tényezőiről. Alkoholfogyasztási rendellenességek esetén eredményeink megegyeznek a Spanyolországban és más fent említett országokban végzett vizsgálatok eredményeivel, amelyeket az etanol hatása a műtéti beteg immunállapotára igazol.Az 16,17 eredmények megegyeznek a dohány használatával kapcsolatos kérdésekkel is, amelyek a posztsebészeti mellékhatások legmagasabb arányához kapcsolódnak.18,19 egyéb kockázati tényezőket, mint például az elhízás, a kiszáradás és a krónikus szív -, tüdő -, vese-és onkológiai betegségeket széles körben leírták a szövődmény áttekintésében,2, 3 és a Spanyolországban közzétett tanulmányokban.4,7,8
eredményeink azt mutatják, hogy ez a szövődmény elsöprő hatással van a kórházi halálozásra, 107,5% – os halálozási többlettel, a tartózkodás 15,6 napos indokolatlan meghosszabbításával és 14327 Euró többletköltséggel.
tanulmányunknak számos korlátja van. Az általunk használt adatok kizárólag a CMBD-ben feltüntetett adatok, és nem egészítették ki a betegekkel kapcsolatos további adatokkal. A teljes vizsgálat során a függőségi rendellenességek, a PWD és a társbetegségek definícióit használtuk az egyes központok orvosai által hozzárendelve, kódolva és az adatbázisba kódolva. Egy másik korlátozás az információ esetleges elvesztése, mivel a kódolók számára nem minden adat szükséges e kódok kitöltéséhez, vagy a kódolók általi értelmezés változékonysága miatt nem jelenik meg a beteg kórtörténetében. Az AHRQ ezen markerének szigorú felvételi és kizárási kritériumai kiküszöbölik az összes 2 napnál rövidebb tartózkodás esetén szenvedő beteget, az immunszuppresszióban szenvedőket és a szülészeti betegeket, ami befolyásolhatja az összehasonlítást más sorozatokkal.
az olyan adatbázisok, mint a CMBD, szintén egyértelmű előnyökkel rendelkeznek. Az összegyűjtött adatokat általában minden kórházi kibocsátásnál rögzítik, és az összes eset bevonásával meglehetősen pontos becsléseket adnak a kórházakban segített betegségek előfordulásáról, előfordulásáról, társbetegségeiről és halálozásáról.20,21 ezek az adatok visszamenőlegesen is elemezhetők, ellentétben más tervekkel, amelyek a leendő információk gyűjtését igényelték. A hosszú időszakokra és nagyszámú betegre vonatkozó adatgyűjtés, mint például ebben a vizsgálatban, viszonylag gyorsan és egyszerűen elvégezhető, és mivel az adatokat szisztematikusan gyűjtik, a költségek jelentősen csökkennek. Ezekben a vizsgálatokban kevesebb szelekciós torzítás lehet, mint például a betegek vagy törvényes képviselőik megtagadása a beleegyezés aláírására és a vizsgálatban való részvételre.
tekintettel a minta méretére és a kórházak sokféleségére, ezek az eredmények általánosíthatók, és nem korlátozódnak egy vagy néhány kórházi központba felvett betegekre. A kórházak csoportjai szerint és minden évben rétegzett minden egyes GRD esetében rendelkezésre álló költségek megkönnyítik a PWD költségtöbbletének kiszámítását. Tudomásunk szerint ez az első olyan tanulmány, amely kiszámítja a halálozás többletét, a tartózkodás meghosszabbítását és a PWD-nek tulajdonítható többletköltségeket, amelyek jelentős számú változót kontrollálnak a felvételkor.
az eredmények alapján számos megelőző intézkedésre lehet következtetni, és nem csak azokra, amelyek a megfelelő műtéti technika fontosságára irányulnak22 (beleértve a fertőzések megelőzését23), hanem másokra is, amelyek nagyon fontosak a preoperatív időszakban, mint például a testsúly és a beteg táplálkozási állapotának ellenőrzése,a dohányzástól, 24 alkoholtól és egyéb gyógyszerektől való tartózkodás25, valamint rövid Tanács a rehabilitációs központokba történő áthelyezésre, ha szükséges. Mindezek az intézkedések hozzájárulnak e betegek halálozási arányának csökkenéséhez, a mentesítés utáni életminőségük javításához (a betegek és családjaik által elszenvedett problémák terheinek csökkentése), valamint az egészségügyi erőforrások hatékonyabb felhasználásához.
finanszírozás
ezt a tanulmányt a következők segítségével finanszírozták: a) az orvosbiológiai kutatások és az Egészségügyi Tudományok finanszírozására nyújtott támogatások Andalucban, 2013-ban. Az Andaluc−I Tanács egészségügyi és Szociális Ügyek Osztálya (PI-0271-2013), valamint b) A Nemzeti Kábítószer-terv kormányzati Osztálya (Aid 2009I017, G41825811 projekt).
összeférhetetlenség
a szerzők kijelentik, hogy nincs összeférhetetlenség.