目的
これらのガイドラインの目的は、孤立性肺結節(SPN)患者の治療における意思決定を容易にす1-3これらのガイドラインは、SPNの治療は、悪性腫瘍の確率(PM)の推定、様々な診断および治療技術へのアクセス、および患者の好みが最適な決定を形成す このプロセスは臨床設定でそして各々の特定の状態のために個性化されるべきです。 いくつかの診断技術へのアクセシビリティは、設定に応じて変化する可能性があるため、一般的な戦略的アルゴリズムが提案されている(図 1)陽電子放出断層撮影(PET)へのアクセシビリティの程度に応じて、二つの選択肢と(図. 2および3)。 推奨事項は、予測可能な利益と患者のリスクとの関係に基づいて、強さ(強1、弱2)に従って等級付けされています; そして、グレードシステムに従って、高い(A)、中程度の(B)、低い(C)または非常に低い(D)のような科学的証拠の質。4これらの推奨事項の概要2,4,6を表1に示します。 これらの推奨事項の拡張版は、追加の表および図(付録1)とともに、オンライン補足として入手可能です。
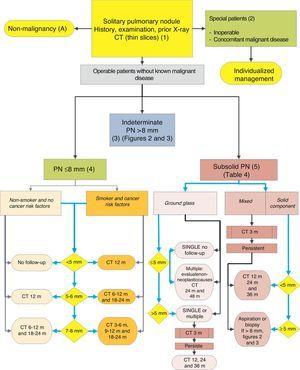
PNの管理のためのアルゴリズム:SPN≥8mmおよびsubsolid SPNの最初の分類そして観察。 m:月、PN:肺結節;SPN:孤立性肺結節;CT:薄い切片を含むコンピュータ断層撮影。 成長が検出されない限り、低放射線CTによるフォローアップ。 括弧内の数字と文字は、それらが議論されているテキスト内のセクションを参照してください。
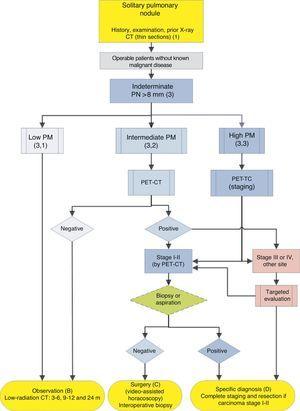
PN>8mmの管理のためのアルゴリズム:pet-CTへの容易なアクセスを用いる臨床設定。 m:月、PN:肺結節;SPN:孤立性肺結節;PET-CT:コンピュータ断層撮影による陽電子放出断層撮影;PM:悪性腫瘍の確率;CT:薄い切片を含む胸部コンピュータ断層撮影。 成長が検出されない限り、低放射線CTによるフォローアップ。 括弧内の数字と文字は、それらが議論されているテキスト内のセクションを参照してください。
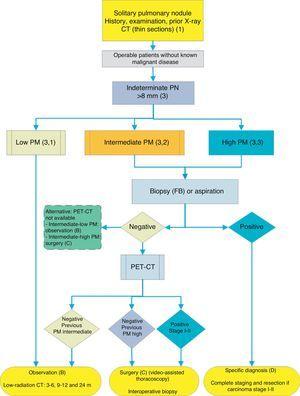
PN>8mmの管理のためのアルゴリズム:PET-CTへのアクセスが困難な臨床設定またはSPNの細胞組織学的研究のための好み。 FB:光ファイバー気管支鏡検査およびガイド付き生検;m:月;SPN:孤立性肺結節;PET-CT:コンピュータ断層撮影による陽電子放出断層撮影;PM:悪性腫瘍の確率;CT:薄い切 成長が検出されない限り、低放射線CTによるフォローアップ。 括弧内の数字と文字は、それらが議論されているテキスト内のセクションを参照してください。
孤立性肺結節の管理のための推奨事項。
| 推薦 | |
| SPN初期評価 | |
| SPNの管理に関するすべての決定には、適切な情報を得た患者の意見と好みが含まれている必要があります | 1C |
| 固体SPNおよび良性石灰化における2年以上の安定性は良性を示し、さらなる評価を必要としない | |
| 関心のある病変を通る薄い切片を有するCTは、不確定なSPN | 1Bの初期評価に不可欠である |
| 以前または付随する悪性腫瘍を有する患者におけるSPNは、個別の管理および評価を必要とする | 1C |
| 手術不能患者のSpnは個別管理を必要とする | 1C |
| Spnは、固体結節>8mm、固体結節≥8mm、および亜固体結節 | 1Bとして分類されます。 |
| > | |
| PMに従って分類されるべきです:低い( (>65%) | 2C |
| PMの低いSPN:放射線観測 | 2C |
| 放射線学的観察:3-6、9-12および24ヶ月におけるコントラストのない低放射線CT | 2C |
| 中間体PMを有するSPN:PET-CT | 1B |
| 陰性PET-CT:放射線観察 | 2C |
| 中間PMを使用したSpn: | |
| 組織学的診断なし:PET-CT | 1B |
| 臨床PM検査と画像検査との間に不一致がある場合は、生検または吸引をお勧めします | 2C |
| 医学的治療を必要とする疑いのある病因(結核など)) | |
| 診断手術を拒否または異議を唱える患者 | |
| 高いPMのSPN: 早期癌の推定診断による管理 | 2C |
| 高PMのSPN:気管支検査および経気管支生検を伴うFB | 2D |
| 手術可能な患者でPMが低い以上の非診断SPN:SPN切除 | 2C |
| お勧めのテクニック: ビデオ補助胸腔鏡検査 | 1C |
| 切除のタイプを確立するための術中生検 | |
| 転移の確認がない限り、SPNに関連する皮下時間計PNsは治癒癌手術の禁忌であってはならない。 | |
| SPNmm | |
| フライシュナー協会の勧告に従った観察戦略(Fig. 1) | |
| 低線量非コントラストCTサーベイランス | 1C |
| サブソリッドSpn | |
| フライシュナー協会の勧告に基づく介入(表2) | 1Bから2C |
| 低線量非コントラストCTサーベイランス | 1C |
FB:線維鏡検査;PN:肺結節;SPN:孤立性肺結節;PET:陽電子放出断層撮影;PM:悪性腫瘍の確率;CT:コンピュータ断層撮影。
強さによる推薦の等級(強1または弱2)および科学的証拠の質の高さ(A)、中程度(B)、低(C)または非常に低い(D)、等級システムに従って。
はじめに:概念と病因
SPNは、主に通気された肺に囲まれ、関連する無気肺、肺門の拡大または胸水なしに、≤30mmの長軸を有する単一の球状、明確な、放射線1-3Spnは、他の疾患を研究するために、または肺癌(LC)の診断スクリーニングのために行われる胸部X線または胸部コンピュータ断層撮影(CT)で観察され3,6,7ミリメートル結節(直径≥8mm)1,2,6およびサブソリッド結節(SSNs)2,5(図。 図4)に示すように、異なる管理を必要とする、5-7はCT上で検出されてもよい(図4)。 1). SSNには、粉砕されたガラス小結節と、粉砕されたガラス成分と固体成分を結合する部分的に固体小結節の両方が含まれる。2,5–7
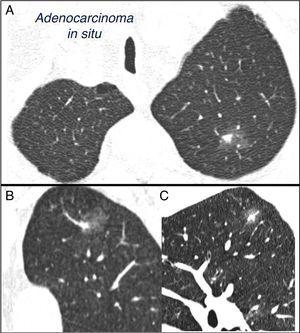
左上葉に亜固体孤立性肺結節が混在している。 左上葉に孤立性肺結節を有する患者における2mmの薄い切片を有する胸部コンピュータ断層撮影。 上葉の軸スライス(A)と左上葉の冠状(B)と矢状(C)の再構成。 18mmの地面ガラス孤立性肺結節が観察され、内部に7mmの固体成分が観察される。 ビデオ補助胸腔鏡による切除により腺癌が認められた。
結節は、1または2あたり1000X線の割合で発生すると推定されています。1,3,8LCのスクリーニングのための大人の喫煙者で行われるCTsの小節の流行は20%と50%の間で非常に高く、一般に10mmよりより少しです;連続した年次CTsの発生は10%です。1,3,6,7
CTでSpnを評価すると、他の小さな結節が見つかることがよくあります。 それらが少数であるか、または明らかに支配的である場合、状況がLCであっても、付随する感覚下結節は一般的に良性であるため、それらは独立したSpnと1,2,6,7さらに、症例の最大20%において、悪性結節は最大ではない。7
SPNは多くの疾患の放射線学的症状である3(オンライン付録–表1S)。 しかし、ほとんどの結節は、肺悪性腫瘍、肉芽腫および過誤腫によって引き起こされる。1悪性腫瘍の有病率は、series8,9の間で異なります:5%と70%の間で,数値が健康チェックや診断技術の研究から取得されているかどうかに応じて,と少ない程度にlcスクリーニングプログラムで検出されたSpnで,有病率は1%-10%であります,結節の大きさに応じて.3,7SPNsのPMは、以前の腫瘍疾患を有する患者において顕著に増加する。3,10
ほとんどの悪性SpnはLCであり、最も頻繁には腺癌および大細胞癌である。2,3悪性SSNでは、最も一般的な株は、腺癌スペクトルにあり、5、11、12は、最小の結節における非定型腺腫性過形成、in situ腺癌、低侵襲性腺癌および侵襲性腺癌の間に及ぶ、特に粘液性結節および鱗屑性増殖を有するものに固体成分が存在する場合。5,11,12
孤立性肺結節検査コンピュータ断層撮影の研究における診断技術
この技術は、Spnの評価において標準的なX線よりも非常に優れています。2,3それは他の小節および縦隔のlymphadenopathiesを検出し、pseudonodules(extraparenchymal損害)を診断し、小節のバイオプシーか抱負の計画で助けることができます。 場合によっては、動静脈奇形、マイセトーマ、丸みを帯びた無気肺または過誤腫などの特定の診断を提供することができる。 したがって,CTはSpnの研究の指標検査として不可欠である。2
結節の増強または造影剤の取り込みは、悪性腫瘍に対して98%の感度を示し、>15ハウンスフィールド単位(HU)のカットオフと58%の特異性を示した。13これは脂肪、カルシウムキャビテーションまたは壊死なしで球形の、同質なSPNs>8mmに適当、です。 これは、この技術の専門知識を持つセンターでは価値があるかもしれませんが、PETの導入により、その使用は普及していません。3
陽電子放射断層撮影
18F-デオキシ-d-グルコースを用いたPET-CTの主な適応症の一つは、SPNsの研究である。 固体SPNs>10–15mmの平均感度は0です。93(信頼区間0.90–0.95)、平均特異度は0.8(CI0.74–0.85)である。PET-CT上の2,14,15偽陰性は、欠陥のある技術、腫瘍diameter7mm、カルチノイド腫瘍、亜固体結節およびいくつかの腺癌、特にin situ、低侵襲、鱗屑増殖、または粘液性腺癌に関連している。2,3偽陽性はより一般的であり、肉芽腫、結核、真菌症または肺炎などの炎症性および感染性病変を含む。2,16
PET-CTは、中間PMを伴うSpn>8mmで最も使用されています。3pet-CT陽性では、標準化された取り込み値(SUV)が大きいほど、腫瘍の攻撃性が高く、患者の予後が悪いことを示しますが、その特異性が低下し、偽陽性の可能性が考慮されなければなりません。17,18それはまた、生検のための最も効率的でアクセス可能なサイトを選択し、必要に応じて放射線療法の計画に役立つことができます。19PET-CTは縦隔転移および全身転移を評価することによって癌段階2、3に寄与しており、多くのLC管理ガイドラインで推奨されている。17,18,20これらの推奨事項では、PET-CTは二つの方法で使用されています: SPNを特徴付けるためのツールとして、および高いPMを有するSpnにおけるステージング技術として。
孤立性肺結節の細胞組織学的サンプリング計算された断層撮影、放射線鏡検査または超音波ガイドされた細針経胸腔吸引
48件の研究に関する文献の分析は、悪性腫瘍の診断および非常に良好な特異性のための良好な感度、86%(CI84%-88%)、99%(CI98%-99%)を示している。21 15mmより小さいSpnでは、感度は70%-82%で低くなります。2,22良性疾患では、特異性も低い。21気胸の平均率は15%であり、そのうち7%は排水を必要とした。2,21,23経胸腔吸引は、患者の共同作業が不十分で、呼吸機能が非常に損なわれている場合、または単一の肺または出血性素因、および結節の領域に肺気腫ま 結果の4%から50%の間では診断が得られず、最大20%が偽陰性である。2PMが高い場合、真陰性の割合は偽陰性の割合と同じであるため、悪性腫瘍を除外するためには有用ではない。2
光ファイバー気管支鏡検査と関連技術
LCでは、結節を標的とするCTガイド経気管支吸引(TBA)の診断収量は、シリーズによると20%から80%の範囲であり、20mm未満のSPNsでは平均収率が30%である。良性Spnでは、収率は1 0%である。 この技術は空気bronchogramを使用してより大きい中央小節(>20mm)でより有効です。2,24tbaのリスクはほとんどありません:気胸、2%、2およびよりまれに、喀血または血腫。 Spnの診断収量は経胸細針吸引生検(FNAB)で得られたものよりも少ないが,LC手術を計画する前に気管支内検査を行うことができる。25病変へのアクセスを改善するための超微細気管支鏡、鉗子を位置決めするためのガイドシース、ラジアルプローブ超音波内気管支鏡検査、電磁航法気管支鏡検査、ナビゲーション気管支鏡検査はすべて評価中であり、鉗子を結節に導くことを可能にする技術であり、歩留まりを向上させる。2,26これらの技術は、メタ分析で比較されています26: 組み合わせた収率は70%であり、以前の放射線検査ガイドシリーズよりも優れており、個々の技術の収率は68.5%から73%の範囲であったが、広い変動性および異質性が研究の間で観察された。 収率はSpns20Mmでは61%、>20mmでは80%であった。2これらのデータからわかるように、特に歩留まりの点で他の技術よりも優れた技術はなく、各センターは設備と専門知識の両方が利用可能な技術を使
ビデオ支援胸腔鏡検査および開胸術
Spnは、これらの技術を用いて切除することができる。2Spnが小さい場合、または実質の深部に位置する場合、それらは以前に染色されるか、またはフックワイヤでマークされ、一般にCT誘導経胸腔穿刺を伴う。 ビデオ支援胸腔鏡検査のリスクは低く、死亡率は非常にまれであり(1%未満)、罹患率は低く、診断収量は良好であり、開胸術と同様であるが死亡率は低い。2SPNがLCのとき、患者の臨床状態が許せば、解剖切除は示されます: 一般的には、葉切除および縦隔リンパ節郭清が推奨される。2,20,27
悪性腫瘍の確率の推定
悪性Spnは、これらのガイドラインの拡張版でより詳細に説明されている特定の臨床および放射線学的側面において良性Spnとは異なる(オンライン補足を参照)。 悪性腫瘍と最も密接に関連する要因は、SPNの大きさ、マージン機能、密度、患者の年齢、蓄積されたタバコ消費、他の悪性腫瘍の存在および成長の検出である。2,3,6,7,10,28-30SPNの中央、層流または総石灰化は、良性のための良い基準と考えられています,2,3以上の放射線安定性であるように24ヶ月,730日以上の倍加時間を意味します. この基準は、観測が少なくとも3年に延長されなければならないSSNには有効ではありません。1–3,5
ほとんどの臨床医は直感的にPMを推定しているが、いくつかのSPNモデルと分類規則が提案されており、オンライン(オンライン付録-表2S)またはスマートフォンアプリ(Medcalc medical calculator)として利用可能な電卓もある。 オンライン付録の表2Sは、異なる物流モデルから得られた一連の式を与え、図1Sは胸部X線におけるSpnの有効なノモグラムである。
PMのこの推定は、その後の診断プロセスを導く。1,2,31論理的には、悪性腫瘍を予測する際に、PET-CT結果、31、32生検または吸引結果、および適切な画像が利用可能であれば、成長の評価を含むすべての検査技
PMとともに、治療の予見可能な利益とリスクを評価する必要があります。 観察を示す閾値PM、すなわち、最も合理的な選択肢がSPNの安定性または成長の前向き観察である任意のPM、および早期癌の可能性が高いため、手術が明 これらのしきい値は、期待される利益に依存します;例えば、悪性疾患の場合における治癒または治療応答の確率,外科的リスク,患者と患者の個人的な1
孤立性肺結節の逐次評価
SPNを評価する目的は、初期疾患では5年生存率が70%-80%であるため、活動性疾患、特にLCを表すSpnを診断および治療することである。20もう一つの目的は、肉芽腫、過誤腫および他の良性病変を有する患者を高価で危険な治療に提出することを避けることである。 単独で受け入れられた手順はありません。 評価のための重要な要素は、悪性腫瘍の確率の推定、異なる診断テストへのアクセスとこれらの技術における臨床医の専門知識、および患者の好みで1,2
図1-3は、SPNの提案された逐次評価を示しています。 1はSPNのサイズ、密度および固体性またはsubsolidityによって最初の分類を記述し、個別化された管理を要求する患者および最初から診断することができる人 とができる。 図2および図3は、PET−CTへのアクセスが容易であるか否かに応じて、不確定な固体Spn<6 4 8 8>8mmのための提案された戦略を記述する(図2および図3)。 2)またはより困難(Fig. 3).
臨床および初期放射線学的評価(1)
最初の検査は、履歴、検査および放射線学的特徴の評価、および利用可能なすべての以前のX線との比較からなる2,31:勧告の等級、1C.
>2年または良性石灰化の安定性の証拠がない場合、関心のある結節を通る薄い切片を有するCTが示される2:勧告の等級、1B。
いくつかの結節は、2年以上安定していると見られる場合、またはCT2,31:grade of recommendation,2C.
不確定なSpnでは、患者の特徴および結節の放射線学的特徴に応じて、サーベイランスが継続される。
特別な状況にある患者(2)
患者の状況は、病因頻度またはSPNのPMの変化、または外科的リスクのために非侵襲的な技術に限定されているため、特別
以前または付随する悪性疾患を有する患者。 肺結節のPMは、単一または複数のかどうか、それらが小さい場合でも、これらの患者、3、10で大幅に増加します。6Spnが以前に存在しなかった場合、転移の可能性はさらに大きい。 それにもかかわらず、Spnがsubcentimetricであるとき、三分の一まで良性である、従って診断は可能性としては治療効果がある処置を否定する前にバイオプシー、抱免疫不全患者における2,10Spnは、個別の評価を必要とし、生検または吸引が好ましい。33
手術不能な患者では、SPNの評価は限られている。 LCの治療が必要な場合は、化学療法または放射線療法を指導するために、PETで高いPMまたは陽性の結果を有する場合に生検または吸引が示される:勧告の等級、2C.
孤立性肺結節>8mm(3)(Fig. 2および3)
最初のステップは、推定されたPMに従って患者を分類することである:低(??5%)、中間または高(>65%)1,2,29,31: 推奨グレードは、1C.
悪性腫瘍の低確率(3、1)
低PMは5%未満と推定されることです。2,31これには、まだ小さいSpn(
mm)が含まれ、マージンが明確で、若い患者(2,28–32,34これらの症例では、放射線観察が推奨される2,31:推奨グレード,2C.
中間PMおよびpet-CT陰性のSpn、または非悪性腫瘍を示すFNABで評価されたSpnも含まれる2:推奨グレード,2C.
中間悪性腫瘍確率(3,2)
PMが5の間にあるSpnも含まれる。%と65%が中間と考えられています。2,28-32,34これらの場合、非侵襲的でリスクが低く、差別力が高いPET-CTが推奨される(図2,28-32,34)。 2):推薦の等級、1B.否定的な結果はPMをかなり減らし、観察は推薦されるかもしれません;肯定的な結果はPMを高め、高いように分類します。2,31
PET-CTを行うためのアクセシビリティと待ち時間に応じて、CTガイド付きFNABまたは光ファイバー気管支鏡検査(FB)-TBAは、放射線鏡検査、超音波内視鏡検査、ま 3):推薦、2Cの等級。 生検の選択肢は、臨床的PMおよび画像検査の所見が不一致である場合、特定の医療(結核など)を必要とする病因が疑われる場合、または患者が手術に不利である場合に特に推奨される2:推奨グレード,2C.
spnのPMが高く、手術前の診断が必要と考えられる場合、または手術が禁忌である場合にのみ、生検または吸引技術を繰り返すことが推奨される。
結果が陰性であれば、PET-CTを推奨する(図16)。 3): PET-CTが利用できない場合、代替は、特にFNABが陰性であった場合、または手術であるCTを用いたモニタリングであろう。
悪性腫瘍の可能性が高い(3,3)
PMは50歳以上の患者で高く、喫煙歴または悪性腫瘍の放射線学的特徴を有する:SPN>15mm、推測されたマージンまたは不均一な密度。 PET−CT上で代謝亢進しているSPN、大きさが増加または形状が変化しているSPN、および悪性腫瘍を示唆する細胞診または肺生検を有するSPNもまた、高PMであ2,28-32,34
これらのケースでは、いくつかの著者は、直接診断治療手術をお勧めし、他の人は生検技術を好みます。2,31このアルゴリズムによって選択された集団において、他の癌を有する患者が除外されている場合、ほとんどのSpnは肺癌である。 したがって、推奨事項は、それらがそのように管理されていることであり、2段階評価の方法としてPET-CTが推奨されている17,18:grade of recommendation,2C。
手術前の組織学的診断は、FB-TBA、手術前の気管支樹の評価を可能にする技術、またはFNABを用いて決定することができる。 陰性の結果は、SPNの切除を排除するためにPMを十分に減少させない。 患者が手術可能であれば、CTおよびPET-CTを用いた臨床段階IまたはIIにおいて、高いPMを有するSPNの手術前診断を試みる有効性は調査されていない。 このため、これはアルゴリズムのオプションとして提供されています(図10)。 2)、FBとの前外科評価が標準的な練習であるが: 推奨グレード,2C.
PET-CTで縦隔または胸腔外の上昇が転移を示唆する場合は、切除手術の前にこれらを評価する必要があります。17,18PET-CTでPMが高いSPNが陰性である場合、PMは十分に観察を推奨するように減少しておらず、2ビデオ支援胸腔鏡検査による切除が推奨される:推奨グレード、2C。3,31
提案された戦略では、高いPMを有するSPNの評価は、特定の診断または診断-治療切除で結論づけるべきである(図。 2および3)。
孤立性肺結節mm(4)
これらのSpnの有病率はCT研究で非常に高く、以前または付随する転移腫瘍の病歴がない限り、PMは低い。2,6それらは生検を得るためにアクセスすることが困難であり、PET-CTおよびダイナミックCTは非常に低い感度を有する。2,6Fleischner Society6の勧告に従った観察戦略(Fig. 1)は、悪性疾患を併発しない無症候性患者を考慮して提案されている:推奨グレード,2C.
低用量,非コントラストCT6:推奨グレード,1C.再び,患者に通知され、彼/彼女の好みを考慮する必要があります。2
亜固体肺結節(5)
これらは、純粋なまたは固体成分を有する粉砕ガラス結節である5(図5)。 4). 5mm CTスライスの小さな固体Spnは、グランドガラスとして表示されることがありますので、subsolid結節の定量は、好ましくは1mmの薄いセクションを必要と2,5
Ssnは生検や吸引のためにアクセスすることが困難であり、PET-CTの感度は低い。5,35一方、それらのPMは比較的高く、粉砕ガラスSPNの場合は15%以上、混合結節の場合は50%以上である。5また、監視中にこれらの病変の大きさまたは体積の変化を確立することはより困難であり、この形態で現れる悪性腫瘍は、長期間にわたって無益である可能性があり、そのため、観察期間はより長くなければならない、5すなわち少なくとも3年でなければならない。
多くの良性病因は急性または亜急性のプロセスであるため、いくつかのSpnが消失する可能性があるため、3ヶ月でCTを用いた初期観察戦略が提案されている。 それらが持続する場合、戦略は、それらが固体成分を有する場合、およびそれらが単一または複数である場合、SPNのサイズによって決定される(図10)。 1). 表2は、フライシュナー協会によって提案された勧告を詳細に示している。5
サブソリッド結節の管理。
| お勧めのグレード | ||||
| グランドガラスSPN | ||||
| ≤ | フォローなし | 1C | ||
| >5mm | CTで3ヶ月 | 持続 | 年間Ctフォローアップ>3年 | 1B |
| 部分的に固体SPN(固体部分) | ||||
| mm | CT時3ヶ月 | 年間Ctフォローアップ>3年 | 2C | |
| ≥5mm | 3ヶ月時のCT | 持続性 | 生検、切除、PET-CT if solid part>10mm | 1B |
| 多数の地上ガラスPN | ||||
| ≤ | 悪性以外の原因を考えてみましょう | 2、4年目のCT | 1C | |
| >5mm | CTで3ヶ月 | 持続 | 年間Ctフォローアップ>3年 | |
| 固形成分 | CTを有する複数のPN3ヶ月 | 持続性 | 生検、切除、特に固形部分>5mm | 1C |
PN:肺結節;SPN:孤立性肺結節;PET:陽電子放出断層撮影;CT:コンピュータ断層撮影。 推薦の等級は、フライシュナー協会によって提案されたものであり、等級制度に基づいて5。 アメリカ胸部医師大学の勧告2は、勧告の強さを一学年減らします。 評価のためのCTはファインスライスとフォローアップ低用量C tでなければならない。
強さによる推薦の等級(強1または弱2)および科学的証拠の質の高さ(A)、中程度(B)、低(C)または非常に低い(D)、等級システムに従って。
評価後の最終的な可能性
- A.
良性の診断: 過誤腫、動静脈奇形、嚢胞性病変、丸みを帯びた無気肺、マイセトーマ、偽結節または石灰化結節などのCT上の特定の診断を有する患者、または良性の基準、例えば、固形結節の場合には少なくとも2年間、または亜固形結節の場合には少なくとも3年間の安定性が文書化されている患者2,3:grade of recommendation,2C.
- B.
放射線学的観察:PET-CTが陰性の場合、低PMのSpn、または中間PMで示される、推奨グレード、2C。 これは、手術のリスクが非常に高い場合、または患者が手術を拒否した場合、診断されていないSpnでも示される可能性があります:推奨グレード、2C.
SPN>8mmの場合、CTモニタリングは3-6ヶ月、再び9-12ヶ月、再び24ヶ月で推奨されます。2SPN≥8mmおよびSSN2、5、6には具体的な戦略があります(図2)。 1および表2):勧告の等級,2C.サーベイランスCTsは、低用量および非コントラストで行われなければなりません:勧告の等級,1C.
-
診断-治療手術: 診断されていないSPNおよびPMが低いより大きい手術可能な患者は切除を提供されるべきである:推薦の等級、2C.ビデオ助けられたthoracoscopyが選択の方法(推薦の等級、1C)であるが、各外科チームは最もよいアプローチで決定する。 LCの場合には適切な切除を完了するために術中のバイオプシーは推薦されます:推薦の等級、1C.
- D.
特定の診断:これはSPNの病因診断である。 LCが診断されれば、特定のローカル病期分類および処置議定書は適用されます。20
最適な決定には、適切な情報を得た患者の意見と好みが含まれなければならないことを再強調しなければ、アルゴリズムを完了することはできません2:勧告の等級,1C.
利益相反
著者らは、利益相反はないと述べている。