cele
celem niniejszych wytycznych jest ułatwienie podejmowania decyzji w leczeniu pacjentów z samotnym guzkiem płucnym (SPN).1-3 wytyczne te nie mają być sztywne, ponieważ leczenie SPN jest przykładem tego, w jaki sposób oszacowanie prawdopodobieństwa wystąpienia nowotworu złośliwego (PM), dostęp do różnych technik diagnostycznych i terapeutycznych oraz preferencji pacjentów współpracują ze sobą w celu ukształtowania optymalnej decyzji. Proces ten powinien być zindywidualizowany w warunkach klinicznych i dla każdej konkretnej sytuacji. Ponieważ dostępność niektórych technik diagnostycznych może się różnić, w zależności od ustawienia, proponuje się ogólny algorytm strategiczny (rys. 1) z dwoma alternatywami, w zależności od stopnia dostępności do pozytonowej tomografii emisyjnej (PET) (Fig. 2 i 3). Zalecenia oceniono według mocy (mocna 1, słaba 2) w oparciu o związek między przewidywalnymi korzyściami a ryzykiem dla pacjenta; i jakości dowodów naukowych, jak wysoka (a), umiarkowana (B), niska (C) lub bardzo niska (D), zgodnie z systemem stopniowania.Streszczenie tych zaleceń2, 4, 6 przedstawiono w tabeli 1. Rozszerzona wersja tych zaleceń jest dostępna w formie suplementu internetowego wraz z dodatkowymi tabelami i rysunkami (Załącznik 1).
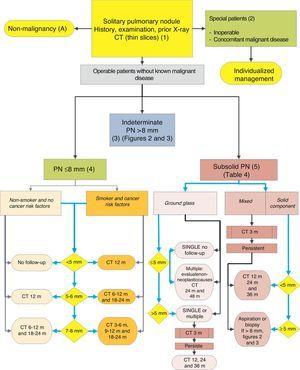
algorytm zarządzania PN: wstępna klasyfikacja i obserwacja SPN≤8mm i subsolid SPN. m: miesiące, PN: guzek płucny; SPN: samotny guzek płucny; CT: tomografia komputerowa, w tym cienkie odcinki. Kontynuacja z tomografii komputerowej o niskim poziomie promieniowania, pod warunkiem, że nie zostanie wykryty wzrost. Cyfry i litery w nawiasach odnoszą się do sekcji w tekście, w których są omawiane.
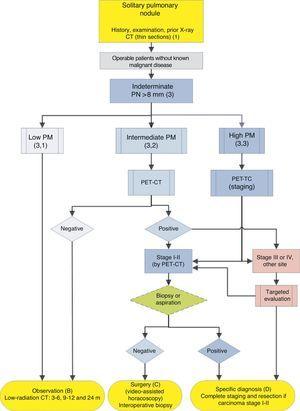
algorytm zarządzania PN> 8mm: ustawienie kliniczne z łatwym dostępem do PET-CT. m: miesiące, PN: guzek płucny; SPN: samotny guzek płucny; PET-CT: pozytonowa tomografia emisyjna z tomografią komputerową; PM: prawdopodobieństwo złośliwości; CT:tomografia komputerowa klatki piersiowej, w tym cienkie odcinki. Kontynuacja z tomografii komputerowej o niskim poziomie promieniowania, pod warunkiem, że nie zostanie wykryty wzrost. Cyfry i litery w nawiasach odnoszą się do sekcji w tekście, w których są omawiane.
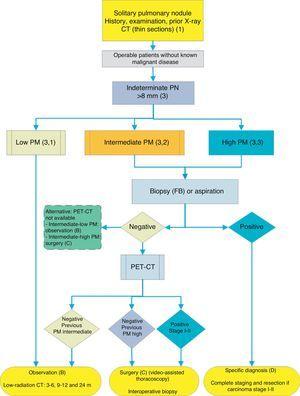
algorytm postępowania z PN>8mm: ustawienie kliniczne z trudnym dostępem do PET-CT lub preferencja do badania cytohistologicznego SPN. FB: bronchoskopia światłowodowa i biopsja sterowana; m: miesiące; SPN: samotny guzek płucny; PET-CT: pozytonowa tomografia emisyjna z tomografią komputerową; PM: prawdopodobieństwo złośliwości; CT:tomografia komputerowa klatki piersiowej, w tym cienkie odcinki. Kontynuacja z tomografii komputerowej o niskim poziomie promieniowania, pod warunkiem, że nie zostanie wykryty wzrost. Cyfry i litery w nawiasach odnoszą się do sekcji w tekście, w których są omawiane.
zalecenia dotyczące postępowania w samotnym guzku płucnym.
| rekomendacja | |
| wstępna ocena SPN | |
| wszystkie decyzje dotyczące zarządzania SPN muszą zawierać opinię i preferencje odpowiednio poinformowanego pacjenta | 1C |
| ocena stabilności lub wzrostu w poprzednich badaniach radiologicznych, jeśli są dostępne | 1C |
| trwałość przez ponad 2 lata w stałym SPN i łagodnym zwapnieniu wskazują na łagodność i nie wymagają dalszej oceny | 2C |
| CT, z cienkimi odcinkami przez interesujące zmiany, jest niezbędna do wstępnej oceny nieokreślonego SPN | 1B |
| SPN u pacjentów z wcześniejszym lub współistniejącym nowotworem złośliwym wymaga indywidualnego leczenia i oceny | 1C |
| SPNs u pacjentów nieoperacyjnych wymaga indywidualnego postępowania | 1C |
| SPNs będą klasyfikowane jako guzki stałe> 8 mm, guzki stałe≤8 mm i guzki podprostowe | 1B |
| guzki stałe>8mm | |
| powinny być klasyfikowane według PM: low ( (>65%) | 2C |
| SPN z niskim PM: obserwacja radiologiczna | 2C |
| obserwacja radiologiczna: TK o niskim poziomie promieniowania bez kontrastu w 3-6, 9-12 i 24 miesiącu | 2C |
| SPN z pośrednim PM: PET-CT | 1B |
| ujemny PET-CT: obserwacja radiologiczna | 2C |
| SPNs z pośrednim PM: biopsja-aspiracja jest akceptowalną alternatywą | 2C |
| brak diagnozy histologicznej: PET-CT | 1B |
| zaleca się wykonanie biopsji lub aspiracji w przypadku rozbieżności między badaniami klinicznymi PM a badaniami obrazowymi | 2C |
| podejrzenie etiologii wymagającej leczenia (np. gruźlica) | |
| pacjenci odmawiający lub sprzeciwiający się zabiegom diagnostycznym | |
| SPN z wysokim PM: postępowanie zgodnie z przypuszczalnym rozpoznaniem raka we wczesnym stadium | 2C |
| SPN z wysokim PM: FB z badaniem oskrzeli i biopsją przezoskrzelową | 2D |
| niezdiagnozowana SPN z PM większym niż niski u pacjentów operowanych: resekcja SPN | 2C |
| zalecana technika: torakoskopia wspomagana wideo | 1C |
| biopsja międzyoperacyjna w celu ustalenia rodzaju resekcji | |
| Subcentrometr PNS związany z SPN nie powinien być przeciwwskazaniem do zabiegu chirurgicznego raka, chyba że istnieje potwierdzenie przerzutów. | 2C |
| SPNmm | |
| strategia obserwacji zgodnie z zaleceniami Towarzystwa Fleischnera (rys. 1) | 2C |
| badanie TK małej dawki, bez kontrastu | 1C |
| Subsolid SPNs | |
| interwencja zgodnie z zaleceniami Towarzystwa Fleischnera (Tabela 2) | 1B-2C |
| badanie TK małej dawki, bez kontrastu | 1C |
FB: fibroskopia; PN: guzek płucny; SPN: samotny guzek płucny; PET: pozytonowa tomografia emisyjna; PM: prawdopodobieństwo złośliwości; CT: tomografia komputerowa.
ocena zalecenia według siły (mocna 1 lub słaba 2) i jakości dowodów naukowych jako wysoka (a), umiarkowana (B), niska (C) lub bardzo niska (D), zgodnie z systemem oceny.
wprowadzenie: koncepcja i etiologia
SPN jest definiowana jako pojedyncze, sferyczne, wyraźne, radiologiczne zmętnienie o długiej osi ≤30 mm, głównie otoczone napowietrzonym płucem i bez związanego z tym niedrożności, powiększenia hilara lub wysięku opłucnowego.1-3 SPNs można zaobserwować na RTG klatki piersiowej lub tomografii komputerowej klatki piersiowej (CT) wykonanej w celu badania innych chorób lub do badań diagnostycznych w kierunku raka płuc (LC).Guzki milimetrowe 3,6,7 (≤8 mm średnicy)1,2,6 i guzki subsolidne (SSN)2,5 (rys. 4), wymagające innego zarządzania, 5-7 mogą być wykryte na CT (rys. 1). SSN obejmują zarówno szlifowane guzki szklane, jak i częściowo solidne guzki, które łączą element mielonego szkła z elementem stałym.2,5–7
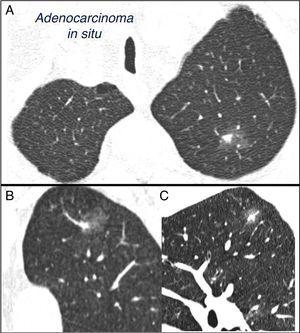
mieszany subsolidny pojedynczy guzek płucny w lewym górnym płacie. Tomografia komputerowa klatki piersiowej z odcinkami o grubości 2 mm u pacjenta z pojedynczym guzkiem płucnym w lewym górnym płacie. Plaster osiowy (a) w płatach górnych oraz rekonstrukcje koronowe (B) i strzałkowe (C) w lewym górnym płacie. 18-mm naziemno-szklany pojedynczy guzek płucny, z 7-mm stałym elementem we wnętrzu. Resekcja za pomocą torakoskopii wspomaganej wideo ujawniła gruczolakoraka.
guzki szacuje się, że występuje w tempie 1 lub 2 na 1000 promieni rentgenowskich.1,3,8 częstość występowania guzków na CTs u dorosłych palaczy do badań przesiewowych LC jest bardzo wysoka, wynosi od 20% do 50% i jest na ogół mniejsza niż 10 mm; częstość występowania w kolejnych rocznych CTs wynosi 10%.1,3,6,7
podczas oceny SPNs z CT często występują inne małe guzki. Gdy są nieliczne lub jeden jest wyraźnie dominujący, należy je uznać za niezależne SPNs, ponieważ, nawet jeśli sytuacja jest LC, towarzyszące guzki subcentimeter są zwykle łagodne.1,2,6,7 ponadto do 20% przypadków guzek złośliwy nie jest największy.7
SPN jest objawem radiologicznym wielu chorób3 (dodatek online–Tabela 1s). Jednak większość guzków są spowodowane przez nowotwory płucne, ziarniniaki i hamartomas.1 częstość występowania nowotworów złośliwych waha się między seriami8, 9: od 5% do 70%, w zależności od tego, czy dane są pobierane z kontroli zdrowia lub badań technik diagnostycznych, oraz w mniejszym stopniu w SPN wykrytych w programach badań przesiewowych LC, gdzie częstość występowania wynosi 1% -10%, w zależności od wielkości guzka.3,7 PM SPNs wzrasta zwłaszcza u pacjentów z wcześniejszą chorobą nowotworową.3,10
większość złośliwych SPN to LC, najczęściej gruczolakoraki i raki wielkokomórkowe.2,3 W złośliwych SSN, najbardziej powszechne szczepy są w spektrum gruczolakoraka, 5, 11, 12 w zakresie między atypowym rozrostem gruczolakoraka w najmniejszych guzkach, gruczolakorakiem in situ, małoinwazyjnym gruczolakorakiem i inwazyjnym gruczolakorakiem, jeśli obecny jest stały składnik, szczególnie w guzkach śluzowych i tych z lepidowym wzrostem.5,11,12
techniki diagnostyczne w badaniu samotnego guzka płucnego tomografia komputerowa
technika ta jest znacznie lepsza od standardowego rentgenowskiego w ocenie SPNs.2,3 może wykryć inne guzki i limfadenopatie śródpiersia, zdiagnozować pseudonodule (zmiany pozarodzeniowe) i pomóc w planowaniu biopsji guzka lub aspiracji. W niektórych przypadkach może dostarczyć konkretnej diagnozy, takich jak wady rozwojowe tętniczo-żylne, mycetomas, zaokrąglone niedrożności lub hamartomas. W związku z tym, CT jest niezbędna jako badanie indeksu do badania SPNs.2
wzmocnienie guzków lub pobranie materiału kontrastowego wykazało czułość 98% w przypadku nowotworu złośliwego z odcięciem >15 jednostek Hounsfielda (HU) i swoistością 58%.13 dotyczy to sferycznych, jednorodnych SPN> 8 mm, bez tłuszczu, kawitacji wapnia lub martwicy. Może to być cenne w ośrodkach z doświadczeniem w tej technice, ale ze względu na wprowadzenie PET jego zastosowanie nie stało się powszechne.3
Pozytonowa tomografia emisyjna
jednym z głównych wskazań do PET-CT z 18f-deoksy-d-glukozą jest badanie SPNs. Średnia czułość dla stałych SPN> 10-15 mm wynosi 0.93 (przedział ufności 0, 90–0, 95), a średnia swoistość wynosi 0, 8 (CI 0, 74-0, 85).2,14,15 fałszywe negatywy na PET-CT są związane z wadliwą techniką, średnicą guza 7 mm, rakowiakami, guzkami podpostaciowymi i niektórymi gruczolakorakami, szczególnie In situ, małoinwazyjnym, lepidowym wzrostem lub gruczolakorakami śluzowymi.2,3 fałszywie dodatnie są bardziej powszechne i obejmują zmiany zapalne i zakaźne, takie jak ziarniniaki, gruźlica, grzybica lub pneumonie.2,16
PET-CT jest najczęściej stosowany w SPN> 8mm z pośrednim PM: negatywne badanie znacznie zmniejsza PM.3 w dodatnim PET-CT większa znormalizowana wartość wychwytu (SUV) wskazuje na większą agresywność nowotworu i gorsze rokowanie u pacjenta, chociaż należy wziąć pod uwagę jego zmniejszoną swoistość, a tym samym prawdopodobieństwo fałszywie dodatniego wyniku.17,18 może również pomóc w wyborze najbardziej wydajnego i dostępnego miejsca do biopsji i pomóc, jeśli to konieczne, w planowaniu radioterapii.PET-CT przyczynia się do rozwoju nowotworu2, 3 poprzez ocenę przerzutów śródpiersia i układowego i jest zalecany w wielu wytycznych dotyczących zarządzania LC.17,18,20 w tych zaleceniach PET-CT jest stosowany na dwa sposoby: jako narzędzie do scharakteryzowania SPN i jako technika inscenizacji w SPN z wysokim PM.
pobieranie próbek Cytohistologicznych z pojedynczego guzka płucnego tomografia komputerowa, Radioskopia lub USG-Guided Fine Needle Transthoracic Aspiration
analiza literatury na 48 badaniach wykazała dobrą czułość, 86% (CI 84% -88%), w diagnostyce nowotworów złośliwych i bardzo dobrą swoistość, 99% (CI 98% -99%).21 w SPNs mniejszych niż 15 mm czułość jest niższa, przy 70% -82%.2,22 w chorobie łagodnej swoistość jest również niższa.Średnia częstość występowania odmy wynosiła 15%, z czego 7% wymagało drenażu.2,21,23 aspiracja Przezustkowa jest przeciwwskazana w przypadkach złej współpracy pacjenta, bardzo upośledzonej czynności oddechowej lub pojedynczego płuca lub skazy krwotocznej, a także w obecności rozedmy płuc lub rozległych Bulli w okolicy guzka. Od 4% do 50% wyników nie daje diagnozy, a do 20% to fałszywe negatywy.2 Jeśli PM jest wysoki, wskaźnik prawdziwych negatywów jest taki sam jak w przypadku fałszywych negatywów, więc nie jest przydatny do wykluczenia nowotworu złośliwego.2
bronchoskopia Fiberoptyczna i związane z nią techniki
w LC wydajność diagnostyczna przezoskrzelowej aspiracji (TBA) kierowanej metodą CT w celu wycelowania w guzek waha się, zgodnie z serią, od 20% do 80% i jest niższa w SPNs mniejszym niż 20 mm, gdzie średnia wydajność wynosi 30%.2 w łagodnych SPN wydajność wynosi 10%. Ta technika jest bardziej skuteczna w większych guzkach centralnych (>20 mm) przy użyciu bronchogramu powietrza.2,24 istnieje niewielkie ryzyko TBA: odma opłucnowa, 2%,2 i rzadziej, krwioplucie lub krwiaki. Chociaż wydajność diagnostyczna dla SPNs jest mniejsza niż uzyskana w przypadku biopsji aspiracyjnej cienkoigłowej (fnab), przed planowaniem operacji LC można przeprowadzić badanie dooskrzelowe.25 ultra-cienkich bronchoskopii dla lepszego dostępu do zmian, osłonek prowadzących do pozycjonowania kleszczy, radialnej sondy ultradźwiękowej endobronchoskopii, bronchoskopii nawigacji elektromagnetycznej i bronchoskopii nawigacji są w trakcie oceny, są technikami, które pozwalają kleszczom kierować się w kierunku guzka, poprawiając w ten sposób wydajność.2,26 techniki te porównano w metaanalizie26: łączna wydajność wynosiła 70%, czyli była lepsza niż w poprzednich seriach radioskopii, a wydajność poszczególnych technik wynosiła od 68,5% do 73%, chociaż w badaniach obserwowano dużą zmienność i niejednorodność. Wydajność była niższa w SPNs20mm, 61% w porównaniu do 80% w >20mm. techniki łączenia mogą nieco poprawić wydajność.2 Jak widać z tych danych, żadna technika w szczególności nie przewyższa innych pod względem wydajności, a zalecenie jest takie, że każde centrum powinno stosować techniki, dla których dostępne są zarówno sprzęt, jak i wiedza specjalistyczna.
Torakoskopia wspomagana wideo i torakotomia
SPNs można wyciąć za pomocą tych technik.2 Jeśli SPN są małe lub znajdują się głęboko w miąższu, mogą być wcześniej zabarwione lub oznaczone za pomocą haczyka, zwykle z prowadzonym przez CT nakłuciem przezośrodkowym. Ryzyko torakoskopii wspomaganej wideo jest niskie, a śmiertelność jest bardzo rzadka (poniżej 1%), zachorowalność jest niska, a wydajność diagnostyczna jest dobra, podobna do torakotomii, ale z mniejszą śmiertelnością.2 Gdy SPN jest LC, jeśli pozwala na to sytuacja kliniczna pacjenta, wskazana jest resekcja anatomiczna: ogólnie zaleca się lobektomię i rozwarstwienie węzła śródpiersia.2,20,27
oszacowanie prawdopodobieństwa wystąpienia nowotworu złośliwego
złośliwe nowotwory złośliwe różnią się od łagodnych nowotworów złośliwych pod pewnymi aspektami klinicznymi i radiologicznymi, opisanymi bardziej szczegółowo w rozszerzonej wersji niniejszych wytycznych (patrz Suplement online). Czynniki najbardziej związane z nowotworem złośliwym to wielkość SPN, cechy marginesu, gęstość, wiek pacjenta, nagromadzone spożycie tytoniu, istnienie innych nowotworów złośliwych i wykrywanie wzrostu.2,3,6,7,10,28-30 Centralne, laminarne lub całkowite zwapnienie SPN jest uważane za dobre kryterium łagodności,2,3 podobnie jak stabilność radiologiczna przez ponad 24 miesiące, co oznacza podwojenie czasu ponad 730 dni. Kryterium to nie dotyczy Stoczni Szczecińskiej, dla której obserwacja musi zostać przedłużona do co najmniej 3 lat.1-3, 5
większość lekarzy intuicyjnie ocenia PM, ale zaproponowano kilka modeli SPN i zasad klasyfikacji 7, 28-32 i są nawet kalkulatory dostępne online (dodatek online-Tabela 2S) lub jako aplikacja na smartfona (kalkulator medyczny Medcalc). Tabela 2S w dodatku online zawiera zestaw wzorów uzyskanych z różnych modeli logistycznych, a rysunek 1S jest prawidłowym nomogramem dla SPNs w RTG klatki piersiowej.
to oszacowanie PM prowadzi do późniejszego procesu diagnostycznego.1,2,31 logicznie, przy przewidywaniu nowotworu, analizuje się Wyniki wszystkich technik badania, w tym wyniki PET-CT,31,32 wyniki biopsji lub aspiracji oraz ocenę wzrostu, jeśli dostępne są odpowiednie obrazy.
wraz z PM należy ocenić przewidywalne korzyści i ryzyko związane z leczeniem. Istnieje próg PM wskazujący na obserwację, tj. każdy PM, dla którego najbardziej rozsądną opcją jest perspektywiczna obserwacja stabilności lub wzrostu SPN; oraz próg dla operacji, dla których operacja jest wyraźnie zalecana, ponieważ prawdopodobieństwo wczesnego stadium raka jest wysokie. Progi te zależą od oczekiwanych korzyści; na przykład prawdopodobieństwo wyleczenia lub odpowiedzi na leczenie w przypadkach choroby nowotworowej, ryzyko chirurgiczne, które mogą się różnić w zależności od pacjentów i osobistej postawy i preferencji pacjenta.1
Sekwencyjna ocena samotnego guzka płucnego
celem oceny SPN jest zdiagnozowanie i leczenie SPN, które reprezentują czynną chorobę, w szczególności LC, ponieważ 5-letnie przeżycie wynosi 70% -80% we wczesnym stadium choroby.Innym celem jest uniknięcie poddania pacjentów z ziarniniakami, hamartomasami i innymi łagodnymi zmianami kosztownemu i ryzykownemu leczeniu. Nie ma jednej akceptowanej procedury. Kluczowymi elementami oceny są oszacowanie prawdopodobieństwa wystąpienia nowotworu złośliwego, dostępność do różnych testów diagnostycznych i wiedza lekarzy w tych technikach oraz preferencje pacjenta.1,2
figi. 1-3 przedstawiają proponowaną ocenę sekwencyjną SPN: rys. 1 opisuje wstępną klasyfikację według wielkości SPN, gęstości i solidności lub subsolidności, oddzielając pacjentów, którzy wymagają zindywidualizowanego zarządzania i tych, którzy mogą być zdiagnozowani od samego początku. Figi. 2 i 3 opisują proponowaną strategię dla nieokreślonych stałych SPN> 8mm, w zależności od tego, czy dostęp do PET-CT jest łatwy (rys. 2) lub trudniejsze (rys. 3).
badanie wstępne obejmuje wywiad, badanie i ocenę cech radiologicznych, wraz z porównaniem ze wszystkimi dostępnymi wcześniejszymi badaniami rentgenowskimi 2,31: stopień rekomendacji, 1C.
jeśli nie ma dowodów na stabilność przez > 2 lata lub łagodne zwapnienie, wskazana jest CT z cienkimi odcinkami przez interesujący guzek2: stopień rekomendacji, 1B.
niektóre guzki można zaklasyfikować w tej fazie jako łagodne, jeśli są widoczne jako stabilne przez ponad 2 lata lub ze względu na ich cechy na CT2, 31: stopień zalecenia, 2C.
w nieokreślonych SPNs, Nadzór będzie kontynuowany, w zależności od charakterystyki pacjenta i cech radiologicznych guzka.
pacjenci w szczególnych sytuacjach (2)
sytuacja pacjenta może być uznana za szczególną ze względu na zmianę częstości etiologicznej lub PM SPN lub ze względu na ograniczenie procedury do technik nieinwazyjnych ze względu na ryzyko operacyjne.
pacjenci z wcześniejszą lub współistniejącą chorobą nowotworową. PM guzków płucnych, pojedyncze lub wielokrotne, zwiększa się znacznie u tych pacjentów,3,10, nawet jeśli są małe.6 możliwość wystąpienia przerzutów jest jeszcze większa, jeśli SPN nie były wcześniej obecne. Niemniej jednak, gdy SPN są subcentimetryczne, do jednej trzeciej są łagodne, więc diagnoza musi zostać potwierdzona biopsją, aspiracją lub torakoskopią wspomaganą wideo przed zaprzeczeniem potencjalnie leczniczych zabiegów: stopień rekomendacji, 2C.2,10 SPNs u pacjentów z obniżoną odpornością będzie wymagało zindywidualizowanej oceny i preferowana jest biopsja lub aspiracja.
u pacjentów nieoperacyjnych ocena SPN jest ograniczona. Biopsja lub aspiracja jest wskazana w przypadkach z wysokim PM lub dodatnim wynikiem na PET, do prowadzenia chemioterapii lub radioterapii, jeśli wymagane jest leczenie LC: stopień zalecenia, 2C.
samotny guzek płucny>8 mm (3) (Fig. 2 i 3)
pierwszym krokiem jest zaklasyfikowanie pacjenta według szacowanego PM: low (??5%), średni lub wysoki (>65%)1,2,29,31:
niskie prawdopodobieństwo wystąpienia nowotworu złośliwego (3, 1)
niskie PM jest szacowane na mniej niż 5%.2,31 obejmuje to SPN, które są nadal małe (
mm), z wyraźnymi marginesami, młodsi pacjenci (2,28–32,34 w tych przypadkach zaleca się obserwację radiologiczną2,31: stopień rekomendacji, 2C.
uwzględniono również SPN z pośrednim PM i ujemnym PET-CT lub te, które oceniono z FNAB wykazującym brak złośliwości 2: stopień rekomendacji, 2C.
pośrednie prawdopodobieństwo złośliwości (3, 2)
a PM pomiędzy 5% I 65% jest uważane za pośrednie.2,28-32,34 w tych przypadkach zaleca się stosowanie PET-CT, który jest nieinwazyjny, o niskim ryzyku i dużej mocy dyskryminacyjnej (rys. 2): stopień rekomendacji, 1B. negatywny wynik znacznie zmniejsza PM, a obserwacja może być zalecana; pozytywny wynik zwiększa PM i klasyfikuje go jako wysoki.2,31
w zależności od dostępności i czasu oczekiwania na wykonanie PET-CT, alternatywną procedurą jest ct-guided FNAB lub fiberoptic bronchoskopia (FB)-TBA guided by radioskopia, ultradźwiękowa endoskopia lub nawigacja elektromagnetyczna lub wirtualna (rys. 3): stopień rekomendacji, 2C. Opcja biopsji jest szczególnie zalecana, gdy kliniczne PM i wyniki badań obrazowych są sprzeczne, gdy podejrzewa się etiologię wymagającą szczególnego leczenia (np. gruźlicy) lub gdy pacjent jest niekorzystny dla operacji2: stopień zalecenia, 2C.
powtarzanie technik biopsji lub aspiracji w przypadku początkowej negatywności jest zalecane tylko wtedy, gdy PM SPN jest wysoki i diagnoza przed zabiegiem jest uważana za konieczną lub gdy operacja jest przeciwwskazana.
jeśli wynik jest ujemny, zaleca się PET-CT (rys. 3): stopień zalecenia, 1B. jeśli nie jest dostępny PET-CT, alternatywą byłoby monitorowanie za pomocą CT, szczególnie jeśli fnab był negatywny, lub operacja.
wysokie prawdopodobieństwo wystąpienia nowotworu złośliwego (3, 3)
PM jest wysokie u pacjentów powyżej 50 roku życia, z historią palenia tytoniu lub cechami radiologicznymi nowotworu: SPN>15 mm, spekulowanymi marginesami lub heterogeniczną gęstością. SPN, które są hypermetaboliczne na PET-CT, te, które mają zwiększony rozmiar lub zmieniony kształt i te z cytologii lub biopsji płuc sugerujące nowotworu są również wysokie PM.2,28-32,34
w tych przypadkach niektórzy autorzy zalecają bezpośrednią operację diagnostyczno-terapeutyczną, inni preferują techniki biopsji.2,31 w populacji wybranej przez ten algorytm, gdy wykluczono pacjentów z innymi nowotworami, większość SPN to nowotwory płuc. Tak więc, zalecenie jest takie, że są one zarządzane jako takie, 2 z PET-CT jest zalecany jako metoda staging17, 18: stopień zalecenia, 2C.
przedoperacyjna diagnostyka histologiczna może być określona przy użyciu FB-TBA, techniki, która pozwala również na ocenę drzewa oskrzelowego przed podjęciem operacji, lub za pomocą FNAB. Wynik ujemny nie zmniejsza w wystarczającym stopniu cząstek stałych, aby uniemożliwić resekcję SPN. Nie badano skuteczności próby przedoperacyjnej diagnozy SPN z wysokim PM, w stadium klinicznym I lub II z CT i PET-CT, pod warunkiem, że pacjent jest operacyjny. Z tego powodu jest to oferowane jako opcja w algorytmie (rys. 2), chociaż ocena przedoperacyjna za pomocą FB jest standardową praktyką: stopień rekomendacji, 2C.
jeśli PET-CT ujawni śródpiersia lub pozasłoneczne przechyłki sugerujące przerzuty, należy je ocenić przed operacją resekcji.17,18 jeśli SPN z wysokim PM jest ujemny NA PET-CT, PM nie jest wystarczająco zredukowany, aby zalecić obserwację, zaleca się 2 i resekcję za pomocą torakoskopii wspomaganej wideo: stopień rekomendacji, 2C. niższy wychwyt sugeruje jednak lepsze rokowanie i mniejsze prawdopodobieństwo rozprzestrzeniania się, co można wziąć pod uwagę, jeśli pacjent ma silny sprzeciw wobec operacji.3,31
w proponowanej strategii ocena SPN z wysokim PM powinna zakończyć się konkretną diagnozą lub resekcją diagnostyczno-terapeutyczną (Fig. 2 i 3).
pojedynczy guzek płucny mm (4)
częstość występowania tych SPNs jest bardzo wysoka w badaniach CT, A PM jest niska, chyba że w przeszłości istniał wcześniejszy lub współistniejący nowotwór z przerzutami.2,6 są trudno dostępne do biopsji, a PET – CT i dynamiczna CT mają bardzo niską czułość.2,6 strategia obserwacji zgodnie z zaleceniami Towarzystwa Fleischnerowego6 (rys. 1) proponuje się, biorąc pod uwagę bezobjawowych pacjentów bez współistniejącej choroby nowotworowej: stopień zalecenia, 2C.
kontrola jest wykonywana z małą dawką, bez kontrastu CT6: stopień zalecenia, 1C. ponownie, pacjent musi być poinformowany i jego preferencje muszą być brane pod uwagę.2
Subsolid Pulmonary Nodule (5)
są to guzki ze szkła mielonego, czyste lub ze stałym komponentem 5 (rys. 4). Oznaczanie guzka subsolidnego wymaga cienkich odcinków, korzystnie 1 mm, ponieważ małe stałe SPNs w 5-mm plastrach CT mogą pojawić się jako szkło mielone.2,5
SSN są trudne do uzyskania w celu wykonania biopsji lub aspiracji, a czułość PET-CT jest niska.5,35 natomiast ich PM jest stosunkowo wysoki, 15% lub więcej w przypadku mielonego szkła SPN i ponad 50% W przypadku guzka mieszanego.5 trudniej jest również ustalić zmiany wielkości lub objętości tych zmian podczas nadzoru, a nowotwory złośliwe, które pojawiają się w tej postaci, mogą pozostawać w stanie wolnym przez dłuższy okres,z tego powodu okres obserwacji musi być dłuższy, 5 tj. co najmniej 3 lata.
ponieważ wiele łagodnych etiologii to procesy ostre lub podostre, proponowana jest początkowa strategia obserwacji z CT po 3 miesiącach, ponieważ niektóre SPN mogą zniknąć. Jeśli utrzymują się, strategia zostanie określona przez wielkość SPN, jeśli mają stały składnik i jeśli są pojedyncze lub wielokrotne (rys. 1). W tabeli 2 przedstawiono szczegółowo zalecenia zaproponowane przez Towarzystwo Fleischnera.5
Postępowanie w guzkach Podgromadzonych.
| Stopień rekomendacji | ||||
| szlifowane szkło SPN | ||||
| ≤5mm | No follow-up | 1C | ||
| >5mm | tomografia komputerowa po 3 miesiącach | trwała | roczna tomografia komputerowa > 3 lata | 1B |
| częściowo stały SPN (część stała) | ||||
| mm | tomografia komputerowa po 3 miesiącach | trwały | roczny CTFollow-up > 3 lata | 2C |
| ≥5mm | CT po 3 miesiącach | trwała | biopsja, resekcja, PET-CT jeśli część stała > 10mm | 1B |
| Multiple ground-glass PN | ||||
| ≤5mm | rozważ przyczyny nienowotworowe | tomografia komputerowa po 2 i 4 latach | 1C | |
| >5mm | tomografia komputerowa po 3 miesiącach | trwała | roczna tomografia komputerowa > 3 lata | 1B |
| wielokrotne PN ze składnikiem stałym | CT 3 miesiące | trwałe | biopsja, resekcja, zwłaszcza jeśli część stała > 5mm | 1C |
PN: guzek płucny; SPN: samotny guzek płucny; PET: pozytonowa tomografia emisyjna; CT: tomografia komputerowa. Stopień rekomendacji to stopień zaproponowany przez Towarzystwo Fleischnerów5 oparty na systemie ocen. Zalecenia American College of Chest Physicians2 zmniejszają siłę zalecenia o jeden stopień. CT do oceny musi być cienki plaster i kontynuacja małej dawki CT.
ocena zalecenia według siły (mocna 1 lub słaba 2) i jakości dowodów naukowych jako wysoka (a), umiarkowana (B), niska (C) lub bardzo niska (D), zgodnie z systemem oceny.
ostateczne możliwości po ocenie
- A.
rozpoznanie łagodności: Pacjenci ze specyficznym rozpoznaniem na tomografii komputerowej, takim jak hamartomas, wady rozwojowe tętnic, zmiany torbielowate, zaokrąglone niedrożności, mycetomas, pseudonodules lub zwapnione guzki, lub którzy mają kryteria łagodności, np. udokumentowaną trwałość przez co najmniej 2 lata w przypadku guzków stałych lub co najmniej 3 lata w przypadku guzków podgromadzonych 2, 3: stopień rekomendacji, 2C.
- B.
obserwacja radiologiczna: wskazana w SPNs z niskim PM lub z pośrednim PM, gdy PET-CT jest ujemny, stopień rekomendacji, 2C. Może to być również wskazane w niezdiagnozowanych SPNs, jeśli ryzyko operacji jest bardzo wysokie lub jeśli pacjent odmawia operacji: stopień rekomendacji, 2C.
w przypadku SPN> 8 Mm przy niskim PM zaleca się monitorowanie CT po 3-6 miesiącach, ponownie po 9-12 miesiącach i ponownie po 24 miesiącach.2 istnieją specjalne strategie dla SPN≤8mm i SSN2, 5, 6 (rys. 1 I Tabela 2): stopień zalecenia, 2C. Nadzór CTs musi być wykonywany z małą dawką i bez kontrastu: stopień zalecenia, 1C.
- C.
chirurgia diagnostyczno-terapeutyczna: Operatywni pacjenci z niezdiagnozowanym SPN i PM większym niż niski powinni otrzymać resekcję: stopień rekomendacji, 2C. chociaż torakoskopia wspomagana wideo jest metodą wyboru (stopień rekomendacji, 1C), każdy zespół chirurgiczny zdecyduje o najlepszym podejściu. Biopsja śródoperacyjna jest zalecana do wykonania odpowiedniej resekcji w przypadku LC: stopień rekomendacji, 1C.
- D.
diagnoza specyficzna: jest to diagnoza etiologiczna SPN. Jeśli LC zostanie zdiagnozowana, specyficzne lokalne protokoły inscenizacji i leczenia będą stosowane.20
algorytmu nie można ukończyć bez ponownego podkreślenia, że optymalna decyzja musi zawierać opinię i preferencje odpowiednio poinformowanego pacjenta2: stopień rekomendacji, 1C.
konflikt interesów
autorzy oświadczają, że nie mają konfliktu interesów.