Objetivos
El objetivo de estas guías es facilitar la toma de decisiones en el tratamiento de pacientes con nódulo pulmonar solitario (NPS).1-3 Estas directrices no pretenden ser rígidas, ya que el tratamiento de la NPS es un ejemplo de cómo la estimación de la probabilidad de malignidad (PM), el acceso a las diversas técnicas diagnósticas y terapéuticas y las preferencias del paciente trabajan en conjunto para moldear la decisión óptima. Este proceso debe ser individualizado en el entorno clínico y para cada situación particular. Dado que la accesibilidad a algunas técnicas de diagnóstico puede variar, dependiendo del entorno, se propone un algoritmo estratégico general (Fig. 1)con dos alternativas, dependiendo del grado de accesibilidad a la tomografía por emisión de positrones (PET) (Figs. 2 y 3). Las recomendaciones se han clasificado de acuerdo con la intensidad (fuerte 1, débil 2) en función de la relación entre los beneficios previsibles y los riesgos para el paciente; y la calidad de la evidencia científica, como alta (A), moderada (B), baja (C) o muy baja (D), según el sistema GRADE.4 En el cuadro 1 figura un resumen de estas recomendaciones2,4,6. La versión ampliada de estas recomendaciones está disponible como suplemento en línea, junto con cuadros y figuras adicionales (Apéndice 1).
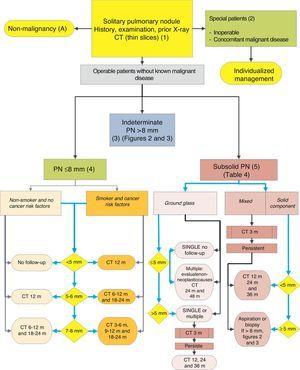
Algoritmo para el manejo de NP: clasificación inicial y observación de NP≤8 mm y NP subsólido. m: meses, PN: nódulo pulmonar; SPN: nódulo pulmonar solitario; TC: tomografía computarizada, incluyendo secciones delgadas. Seguimiento con TC de baja radiación, siempre que no se detecte crecimiento. Los números y letras entre paréntesis se refieren a las secciones del texto en las que se discuten.
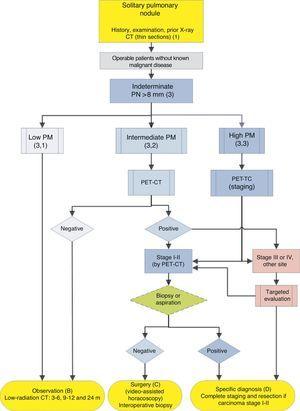
para el manejo de NP> 8 mm: entorno clínico con fácil acceso a PET-TC. m: meses, NP: nódulo pulmonar; NPS: nódulo pulmonar solitario; TEP-TC: tomografía por emisión de positrones con tomografía computarizada; PM: probabilidad de malignidad; TC: tomografía computarizada de tórax, incluidas secciones delgadas. Seguimiento con TC de baja radiación, siempre que no se detecte crecimiento. Los números y letras entre paréntesis se refieren a las secciones del texto en las que se discuten.
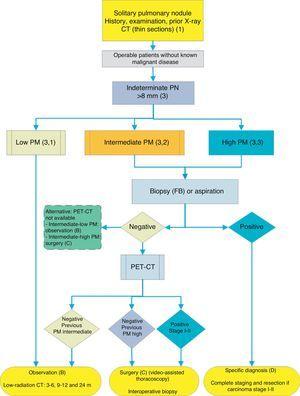
Algoritmo para el manejo de NP> 8 mm: entorno clínico con difícil acceso a PET-TC o preferencia por el estudio citohistológico de NPS. FB: fibrobroncoscopia y biopsia guiada; m: meses; NPS: nódulo pulmonar solitario; TEP-TC: tomografía por emisión de positrones con tomografía computarizada; PM: probabilidad de malignidad; TC: tomografía computarizada de tórax, incluidas secciones delgadas. Seguimiento con TC de baja radiación, siempre que no se detecte crecimiento. Los números y letras entre paréntesis se refieren a las secciones del texto en las que se discuten.
Recomendaciones para el Manejo de Nódulos Pulmonares Solitarios.
| Recomendación | Gradea |
| SPN evaluación inicial | |
| Todas las decisiones sobre la gestión de un SPN debe incluir la opinión y preferencias de los adecuadamente informado del paciente | 1C |
| Evaluar la estabilidad o el crecimiento en los anteriores estudios radiológicos si está disponible | 1C |
| Estabilidad durante más de 2 años en sólidos SPN y la calcificación indicar benignancy y no requieren una evaluación adicional | 2C |
| CT, con secciones delgadas a través de la lesión de intereses, es esencial para la evaluación inicial de los indeterminado SPN | 1B |
| SPN en pacientes con previo o concomitante de malignidad requieren individualizado de gestión y evaluación | 1C |
| Spn en pacientes inoperables requieren individualizado de gestión de | 1C |
| Spn será clasificado como nódulos sólidos>8 mm, nódulos sólidos≤8 mm y subsolid nódulos | 1B |
| nódulos Sólidos>8mm | |
| Debe ser clasificado de acuerdo a las PM: baja ( (>65%) | 2C |
| SPN con bajos PM: observación radiológicas | 2C |
| observación Radiológicas: baja de radiación de la TC sin contraste de 3-6, 9 a 12 y 24 meses | 2C |
| SPN con intermedio PM: PET-CT | 1B |
| Negativo de la PET-TC: observación radiológicas | 2C |
| Spn intermedio PM: biopsia-aspiración es una alternativa aceptable | 2C |
| Sin diagnóstico histológico: PET-CT | 1B |
| Biopsia o aspiración es aconsejable en caso de discordancia entre la clínica PM y pruebas de imagen | 2C |
| Sospecha de etiología que requieran tratamiento médico (por ejemplo, la tuberculosis) | |
| los Pacientes rechazar u objetar a la cirugía de diagnóstico | |
| SPN con alta PM: gestión de acuerdo a presunto diagnóstico de la primera etapa del carcinoma | 2C |
| SPN con alta PM: FB con bronquial examen y la biopsia transbronquial | 2D |
| No diagnosticados de SPN con PM mayor que la baja en pacientes operables: SPN resección | 2C |
| técnica Recomendada: toracoscopia asistida por vídeo | 1C |
| Biopsia interoperativa para establecer el tipo de resección | |
| El SNp subcentímetro asociado con NPS no debe ser una contraindicación para la cirugía de carcinoma curativo a menos que haya confirmación de metástasis. | 2C |
| SPNmm | |
| estrategia de Observación siguiendo las recomendaciones de la Fleischner de la Sociedad (Fig. 1) | 2C |
| dosis Bajas, sin contraste TC de vigilancia | 1C |
| Subsolid Spn | |
| la Intervención de acuerdo a las recomendaciones de la Fleischner de la Sociedad (Tabla 2) | 1B y 2C |
| dosis Bajas, sin contraste TC de vigilancia | 1C |
FB: la fibroscopia gástrica; PN: nódulo pulmonar; SPN: nódulo pulmonar solitario; PET: tomografía por emisión de positrones; PM: probabilidad de malignidad; TC: tomografía computarizada.
Grado de recomendación por fuerza (fuerte 1, o débil 2) y calidad de la evidencia científica como alta (A), moderada (B), baja (C) o muy baja (D), de acuerdo con el sistema GRADE.
Introducción: Concepto y etiología
El NPS se define como una opacidad radiológica única, esférica, distinta, con un eje largo ≤30 mm, rodeada principalmente de pulmón aireado y sin atelectasia asociada, agrandamiento hiliar o derrame pleural.Se pueden observar 1-3 NPS en radiografías de tórax o tomografía computarizada (TC) de tórax realizadas para estudiar otras enfermedades o para pruebas diagnósticas de cáncer de pulmón (CP).3,6,7 Nódulos milimétricos (≤8 mm de diámetro)1,2,6 y nódulos subsólidos (NSS)2,5 (Fig. 4), que requieren un manejo diferente, se pueden detectar 5-7 en la TC (Fig. 1). Los SSN incluyen nódulos de vidrio esmerilado y nódulos parcialmente sólidos que combinan un componente de vidrio esmerilado con un componente sólido.2,5–7
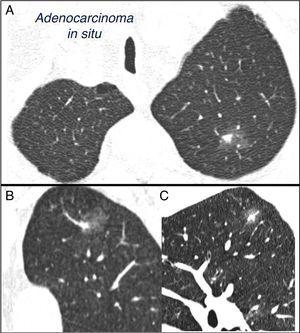
Nódulo pulmonar solitario subsólido mixto en el lóbulo superior izquierdo. Tomografía computarizada de tórax con secciones delgadas de 2 mm en un paciente con un nódulo pulmonar solitario en el lóbulo superior izquierdo. Corte axial (A) en lóbulos superiores y reconstrucciones coronales (B) y sagitales (C) en el lóbulo superior izquierdo. Se observa un nódulo pulmonar solitario de vidrio esmerilado de 18 mm, con un componente sólido de 7 mm en el interior. La resección por videotoracoscopia reveló adenocarcinoma.
Se estima que hay nódulos a una tasa de 1 ó 2 por cada 1.000 radiografías.1,3,8 La prevalencia de nódulos en los TC realizados en fumadores adultos para el cribado del CP es muy alta, entre 20 y 50%, y generalmente de menos de 10 mm de tamaño; la incidencia en TC anuales sucesivas es del 10%.1,3,6,7
Al evaluar NPS con TC, a menudo se encuentran otros nódulos pequeños. Cuando son pocos o uno es claramente dominante, deben considerarse como NPS independientes, ya que, incluso si la situación es CP, los nódulos subcentimétricos acompañantes son comúnmente benignos.1,2,6,7 Además, hasta en el 20% de los casos, el nódulo maligno no es el más grande.7
El NPS es la manifestación radiológica de muchas enfermedades3 (Apéndice en línea–Tabla 1S). Sin embargo, la mayoría de los nódulos son causados por neoplasias pulmonares, granulomas y hamartomas.1 La prevalencia de malignidad varía entre serias8, 9: de entre 5 y 70%, dependiendo de si las cifras se obtienen de controles de salud o estudios de técnicas diagnósticas, y en menor medida en NPS detectados en programas de cribado de CP, donde la prevalencia es de 1-10%, dependiendo del tamaño del nódulo.3,7 La PM de los NPS aumenta notablemente en pacientes con enfermedad tumoral previa.3,10
La mayoría de los NPS malignos son CP, con mayor frecuencia adenocarcinomas y carcinomas de células grandes.2,3 En el SSN maligno, las cepas más comunes se encuentran en el espectro de adenocarcinomas5, 11, 12, variando entre hiperplasia adenomatosa atípica en los nódulos más pequeños, adenocarcinoma in situ, adenocarcinoma mínimamente invasivo y adenocarcinomas invasivos, si hay un componente sólido presente, particularmente en nódulos mucinosos y en aquellos con crecimiento lépido.5,11,12
Técnicas Diagnósticas en el Estudio de la Tomografía Computarizada NoduloQuest Pulmonar Solitaria
Esta técnica es muy superior a la radiografía estándar en la evaluación de los NPS.2,3 Puede detectar otros nódulos y adenopatías mediastínicas, diagnosticar pseudonódulos (lesiones extraparenquimatosas) y ayudar a planificar la biopsia o aspiración de nódulos. En algunos casos, puede proporcionar un diagnóstico específico, como malformaciones arteriovenosas, micetomas, atelectasias redondeadas o hamartomas. En consecuencia, la TC es esencial como examen índice para el estudio de los NPS.2
El realce de nódulos o la captación de material de contraste mostraron una sensibilidad del 98% para neoplasias malignas con un corte de > 15 unidades Hounsfield (HU) y una especificidad del 58%.13 Esto es aplicable a NPS esféricos y homogéneos> 8 mm, sin grasa, cavitación de calcio o necrosis. Esto puede ser valioso en centros con experiencia en esta técnica, pero debido a la introducción de PET, su uso no se ha generalizado.3
Tomografía por emisión de positrones
Una de las principales indicaciones para la PET-TC con 18F-desoxi-d-glucosa es el estudio de los NPS. La sensibilidad media para NPS sólidos> 10-15 mm es 0.93 (intervalo de confianza 0,90-0,95), y la especificidad media es 0,8 (IC 0,74–0,85).2,14,15 Los falsos negativos en la TEP-TC se relacionan con una técnica defectuosa, un diámetro tumoral de 7 mm, tumores carcinoides, nódulos subsólidos y algunos adenocarcinomas, particularmente in situ, mínimamente invasivos, crecimiento lépido o adenocarcinomas mucinosos.2,3 Los falsos positivos son más comunes e incluyen lesiones inflamatorias e infecciosas, como granulomas, tuberculosis, micosis o neumonías.2,16
PET-CT es de mayor utilidad en NPS> 8 mm con PM intermedio: un estudio negativo reduce en gran medida las PM.3 En una PET-TC positiva, un mayor valor de captación estandarizado (SUV) indica una mayor agresividad tumoral y un peor pronóstico para el paciente, aunque se debe tener en cuenta su especificidad reducida y, por lo tanto, la posibilidad de un falso positivo.17,18 También puede ayudar a seleccionar el sitio más eficiente y accesible para la biopsia y ayudar, si es necesario, a planificar la radioterapia.19 La PET-TC contribuye a la estadificación del cancero2, 3 al evaluar la metástasis mediastínica y sistémica, y se recomienda en muchas pautas de manejo del CP.17,18,20 En estas recomendaciones, la PET-TC se utiliza de dos maneras: como herramienta para caracterizar el NPS y como técnica de estadificación en NPS con PM alto.
Muestreo Citohistológico de Nódulos Pulmonares Solitarios Tomografía Computada, Radioscopia o Aspiración Transtorácica con Aguja Fina Guiada por Ultrasonido
Un análisis de la literatura de 48 estudios muestra una buena sensibilidad, 86% (IC 84-88%), para el diagnóstico de malignidad y una muy buena especificidad, 99% (IC 98-99%).21 En NPS de menos de 15 mm, la sensibilidad es menor, del 70% al 82%.2,22 En la enfermedad benigna, la especificidad también es menor.21 La tasa media de neumotórax fue del 15%, de los cuales el 7% requirió drenaje.2,21,23 La aspiración transtorácica está contraindicada en casos de mala colaboración del paciente, función respiratoria muy comprometida o diátesis pulmonar única o hemorrágica, y en presencia de enfisema o ampollas extensas en la región del nódulo. Entre el 4% y el 50% de los resultados no proporcionan un diagnóstico y hasta el 20% son falsos negativos.2 Si la PM es alta, la tasa de negativos verdaderos es la misma que la de negativos falsos, por lo que no es útil para excluir la malignidad.2
Fibrobroncoscopia y Técnicas Asociadas
En CP, el rendimiento diagnóstico de la aspiración transbronquial guiada por TC (ACT) para apuntar al nódulo varía, según la serie, de 20% a 80%, y es menor en NPS menores de 20 mm, donde el rendimiento medio es del 30%.2 En NPS benignos, el rendimiento es del 10%. Esta técnica es más eficaz en nódulos centrales más grandes (>20 mm) utilizando un broncograma aéreo.2,24 Hay poco riesgo de ATR: neumotórax, 2%,2 y más raramente, hemoptisis o hematomas. Aunque el rendimiento diagnóstico de los NPS es menor que el obtenido con la biopsia por aspiración con aguja fina transtorácica (NNA), se puede realizar un examen endobronquial antes de planificar la cirugía del CP.Se están evaluando 25 Broncoscopias ultrafinas para un mejor acceso a las lesiones, vainas guía para el posicionamiento de las pinzas, endobroncoscopia ultrasónica con sonda radial, broncoscopia de navegación electromagnética y broncoscopia de navegación, técnicas que permiten guiar las pinzas hacia el nódulo, mejorando así el rendimiento.2,26 Estas técnicas se han comparado en un metaanálisis 26: el rendimiento combinado fue de 70%, mejor que en series previas guiadas por radioscopia, y los rendimientos de las técnicas individuales variaron de 68,5 a 73%, aunque se observó una amplia variabilidad y heterogeneidad entre los estudios. El rendimiento fue menor en SPNs20mm, 61% versus 80% en > 20mm. La combinación de técnicas puede mejorar un poco el rendimiento.2 Como se puede ver en estos datos, ninguna técnica en particular supera a otras en términos de rendimiento, y la recomendación es que cada centro utilice las técnicas para las que se disponga de equipo y experiencia.
Toracoscopia y Toracotomía videoasistidas
Los NPS se pueden resecar utilizando estas técnicas.2 Si los NPS son pequeños o se encuentran en lo profundo del parénquima, se pueden teñir o marcar previamente con un cable de enganche, generalmente con punción transtorácica guiada por TC. Los riesgos de la toracoscopia asistida por video son bajos y la mortalidad es muy rara (menos del 1%), la morbilidad es baja y el rendimiento diagnóstico es bueno, similar a la toracotomía, pero con menor mortalidad.2 Cuando el NPS es CP, si la situación clínica del paciente lo permite, se indica la resección anatómica: en general, se recomienda la lobectomía y la disección de ganglios mediastínicos.2,20,27
Estimación de la Probabilidad de Malignidad
Los NPS malignos difieren de los NPS benignos en ciertos aspectos clínicos y radiológicos, descritos con más detalle en la versión ampliada de estas guías (ver suplemento en línea). Los factores más estrechamente asociados con la neoplasia maligna son el tamaño del NPS, las características del margen, la densidad, la edad del paciente, el consumo acumulado de tabaco, la existencia de otras neoplasias malignas y la detección del crecimiento.2,3,6,7,10,28-30 La calcificación central, laminar o total del NPS se considera un buen criterio de benignidad2,3,al igual que la estabilidad radiológica durante más de 24 meses, lo que implica un tiempo de duplicación de más de 730 días. Este criterio no es válido para el astillero szczecin, para el que la observación debe ampliarse al menos a 3 años.1-3, 5
La mayoría de los médicos estiman las PM de manera intuitiva, pero se han propuesto varios modelos de NPS y reglas de clasificación 7,28-32 e incluso hay calculadoras disponibles en línea (Apéndice en línea–Tabla 2S) o como aplicación para teléfonos inteligentes (calculadora médica Medcalc). La Tabla 2S del Apéndice en línea ofrece un conjunto de fórmulas obtenidas de diferentes modelos logísticos y la Figura 1S es un nomograma válido para NPS en radiografía de tórax.
Esta estimación de PM guía el proceso de diagnóstico posterior.1,2,31 Lógicamente, al predecir malignidad, se revisan los resultados de todas las técnicas de examen, incluidos los resultados de PET-TC31,32, los resultados de biopsia o aspiración y la evaluación del crecimiento, si se dispone de imágenes adecuadas.
Junto con la PM, se deben evaluar los beneficios y riesgos previsibles del tratamiento. Hay un umbral de PM que indica la observación, es decir, cualquier PM para la cual la opción más razonable es la observación prospectiva de la estabilidad o el crecimiento del NPS; y un umbral para la cirugía, para la cual se recomienda claramente la cirugía, ya que la probabilidad de cáncer en estadio temprano es alta. Estos umbrales dependen de los beneficios esperados; por ejemplo, la probabilidad de curación o respuesta al tratamiento en casos de enfermedad maligna, los riesgos quirúrgicos, que pueden variar entre los pacientes y la actitud y preferencia personales del paciente.1
Evaluación Secuencial del Nódulo Pulmonar Solitario
El objetivo de evaluar un NPS es diagnosticar y tratar NPS que representan enfermedad activa, en particular CP, ya que la supervivencia a 5 años es de 70-80% en estadio temprano de la enfermedad.20 Otro objetivo es evitar someter a pacientes con granulomas, hamartomas y otras lesiones benignas a tratamientos costosos y de riesgo. No existe un procedimiento aceptado por separado. Los elementos clave para la evaluación son la estimación de la probabilidad de malignidad, la accesibilidad a diferentes pruebas diagnósticas y la experiencia de los médicos en estas técnicas, y las preferencias del paciente.1,2
Higos 1-3 mostrar la evaluación secuencial propuesta del NPS: Fig. 1 describe la clasificación inicial por tamaño, densidad y solidez o subsolidez del NPS, separando a los pacientes que requieren manejo individualizado de aquellos que pueden ser diagnosticados desde el principio. Higo. 2 y 3 describen la estrategia propuesta para NPS sólidos indeterminados>8 mm, dependiendo de si el acceso a la PET-TC es fácil (Fig. 2) o más difícil (Fig. 3).
Evaluación Clínica y Radiológica Inicial (1)
El examen inicial comprende la historia, el examen y la evaluación de las características radiológicas, junto con la comparación con todas las radiografías previas disponibles2,31: grado de recomendación, 1C.
Si no hay evidencia de estabilidad durante >2 años o calcificación benigna, se indica TC con secciones delgadas a través del nódulo de interese2: grado de recomendación, 1B.
Algunos nódulos pueden clasificarse en esta fase como benignos si se ven estables durante más de 2 años o por sus características en CT2,31: grado de recomendación, 2C.
En NPS indeterminados, la vigilancia continuará, dependiendo de las características del paciente y las características radiológicas del nódulo.
Pacientes en Situaciones Especiales (2)
La situación de un paciente puede considerarse especial debido a un cambio en la frecuencia etiológica o en la PM del NPS, o porque el procedimiento se limita a técnicas no invasivas debido a riesgos quirúrgicos.
Pacientes con enfermedad maligna previa o concomitante. La PM de los nódulos pulmonares, ya sean únicos o múltiples, aumenta mucho en estos pacientes3, 10, incluso si son pequeños.6 La posibilidad de metástasis es aún mayor si los NPS no estaban previamente presentes. Sin embargo, cuando los NPS son subcentimétricos, hasta un tercio son benignos, por lo que el diagnóstico debe confirmarse con biopsia, aspiración o toracoscopia videoasistida antes de negar tratamientos potencialmente curativos: grado de recomendación, 2C.2,10 NPS en pacientes inmunodeprimidos requerirán una evaluación individualizada, y se prefiere la biopsia o la aspiración.33
En pacientes inoperables, la evaluación del NPS es limitada. La biopsia o aspiración está indicada en casos con PM alto o resultados positivos en PET, para guiar quimioterapia o radioterapia si se requiere tratamiento de CP: grado de recomendación, 2C.
Nódulo Pulmonar Solitario>8 mm (3) (Figs. 2 y 3)
El primer paso es clasificar al paciente según el PM estimado: bajo (??5%), intermedio o alto (>65%)1,2,29,31: grado de recomendación, 1C.
Baja probabilidad de Malignidad (3, 1)
La PM baja es la estimada en menos del 5%.2,31 Esto incluye NPS que son todavía pequeños (
mm), con márgenes distintos, pacientes más jóvenes (2,28–32,34 En estos casos, se recomienda la observación radiológica2,31: grado de recomendación, 2C.
También se incluyen NPS con PM intermedia y PET-TC negativa o aquellos evaluados con NNA que muestran no malignidad2: grado de recomendación, 2C.
Probabilidad Intermedia de Malignidad (3, 2)
Una PM de entre el 5% y el 65% se considera intermedio.2,28 – 32,34 En estos casos, se recomienda la PET-TC, no invasiva, de bajo riesgo y de alto poder discriminatorio (Fig. 2): grado de recomendación, 1B. Un resultado negativo reduce considerablemente la PM, y se puede recomendar la observación; un resultado positivo aumenta la PM y la clasifica como alta.2,31
Dependiendo de la accesibilidad y los tiempos de espera para la realización de la PET-TC, un procedimiento alternativo es la NNA guiada por TC o la broncoscopia fibroóptica (FB)-TBA guiada por radioscopia, endoscopia ecográfica o navegación electromagnética o virtual (Fig. 3): grado de recomendación 2C. La opción de biopsia es especialmente recomendable cuando la PM clínica y los hallazgos en las pruebas de imagen son discordantes, cuando se sospechan etiologías que requieren un tratamiento médico específico (por ejemplo, tuberculosis) o si el paciente es adverso a la cirugía2: grado de recomendación, 2C.
Repetir las técnicas de biopsia o aspiración en caso de negatividad inicial solo se recomienda cuando la PM del NPS es alta y se considera necesario el diagnóstico previo a la cirugía, o cuando la cirugía está contraindicada.
Si el resultado es negativo, se recomendaría la PET-TC (Fig. 3): grado de recomendación, 1B. Si no se dispone de PET-TC, la alternativa sería la monitorización con TC, en particular si el NNA fue negativo, o la cirugía.
La alta probabilidad de Malignidad (3, 3)
PM es alta en pacientes mayores de 50 años, con antecedentes de tabaquismo o características radiológicas de malignidad: NPS>15 mm, márgenes especulativos o densidad heterogénea. Los NPS que son hipermetabólicos en la PET-TC, los que han aumentado de tamaño o han cambiado de forma y los que tienen una citología o biopsia pulmonar sugestiva de malignidad también tienen PM alta.2,28-32,34
En estos casos, algunos autores recomiendan cirugía diagnóstica-terapéutica directa y otros prefieren técnicas de biopsia.2,31 En la población seleccionada por este algoritmo, cuando se han excluido pacientes con otros cánceres, la mayoría de los NPS son cánceres de pulmón. Por lo tanto,la recomendación es que se manejen como tal2,recomendándose la PET-TC como método de puesta en escena 17, 18: grado de recomendación, 2C.
El diagnóstico histológico preoperatorio se puede determinar mediante FB-TBA, una técnica que también permite evaluar el árbol bronquial antes de realizar la cirugía, o por FNAB. Un resultado negativo no reduce suficientemente la PM para impedir la resección del NPS. No se ha investigado la eficacia de intentar el diagnóstico prequirúrgico de NPS con PM alto, en estadio clínico I o II con TC y PET-TC, siempre que el paciente sea operable. Por esta razón, esto se ofrece como una opción en el algoritmo (Fig. 2), aunque la evaluación prequirúrgica con FB es una práctica estándar: grado de recomendación, 2C.
Si la PET-TC revela elevaciones mediastínicas o extratorácicas sugestivas de metástasis, éstas deben evaluarse antes de la cirugía de resección.17,18 Si el NPS con PM alto es negativo en la PET-TC, el PM no está lo suficientemente reducido como para recomendar la observación2,y se recomienda la resección por videotoracoscopia: grado de recomendación, 2C. Sin embargo, una menor captación sugiere un mejor pronóstico y una menor probabilidad de diseminación, algo que se puede tener en cuenta si el paciente tiene una fuerte objeción a la cirugía.3,31
En la estrategia propuesta, la evaluación de un NPS con PM alto debe concluir con un diagnóstico específico o resección diagnóstico-terapéutica (Figs. 2 y 3).
Nódulo pulmonar solitario mm (4)
La prevalencia de estos NPS es muy alta en los estudios de TC y la PM es baja, a menos que haya antecedentes de tumor metastásico previo o concomitante.2,6 Son de difícil acceso para la obtención de biopsias y la PET-TC y la TC dinámica tienen una sensibilidad muy baja.2,6 Una estrategia de observación siguiendo las recomendaciones de la Fleischner Society6 (Fig. 1) se propone, teniendo en cuenta pacientes asintomáticos sin enfermedad maligna concomitante: grado de recomendación, 2C.
El seguimiento se realiza con dosis bajas, sin contraste CT6: grado de recomendación, 1C. De nuevo, se debe informar al paciente y tomar en consideración sus preferencias.2
Nódulo pulmonar subsólido (5)
Se trata de nódulos de vidrio esmerilado, puros o con un componente sólido5 (Fig. 4). La determinación de un nódulo subsólido requiere secciones delgadas, preferiblemente de 1 mm, ya que los pequeños NPS sólidos en rodajas de TC de 5 mm pueden aparecer como vidrio esmerilado.2,5
Los SSN son de difícil acceso para biopsia o aspiración y la sensibilidad de la PET-TC es baja.5,35 Por otra parte, su PM es relativamente alto, el 15% o más en el caso de los NPS de vidrio esmerilado y más del 50% en los nódulos mixtos.5 También es más difícil establecer cambios en el tamaño o volumen de estas lesiones durante la vigilancia, y las neoplasias malignas que aparecen en esta forma pueden ser indolentes durante un período prolongado, por lo que el período de observación debe ser más largo,5 es decir, al menos 3 años.
Como muchas etiologías benignas son procesos agudos o subagudos, se propone una estrategia de observación inicial con TC a los 3 meses, ya que algunos NPS pueden desaparecer. Si persisten, la estrategia estará determinada por el tamaño del NPS, si tienen un componente sólido y si son simples o múltiples (Fig. 1). En el cuadro 2 se enumeran en detalle las recomendaciones propuestas por la Sociedad Fleischner.5
Manejo de Nódulos Subsólidos.
| Grado de Recommendationa | ||||
| Suelo de cristal de SPN | ||||
| ≤5mm | No hay seguimiento | 1C | ||
| >5mm | TC a los 3 meses | Persistente | Anual CTFollow-up >3 años | 1B |
| Parcialmente sólido SPN (parte sólida) | ||||
| mm | TC a los 3 meses | Persistente | Anual CTFollow-up >3 años | 2C |
| ≥5mm | TC a los 3 meses | Persistente | Biopsia, resección, PET-CT si parte sólida >10 mm | 1B |
| Varios suelo de cristal de la PN | ||||
| ≤5mm | Considere la posibilidad de no maligno causas | CT a los 2 y 4 años | 1C | |
| >5mm | TC a los 3 meses | Persistente | Anual CTFollow-up >3 años | 1B |
| Múltiples PN con componente sólido | CT 3 meses | Persistente | Biopsia, resección, especialmente si parte sólida >5mm | 1C |
PN: nódulo pulmonar; SPN: nódulo pulmonar solitario; animal doméstico: la tomografía por emisión de positrones; TC: tomografía computarizada. El grado de recomendación es el propuesto por la Sociedad Fleischner5, basado en el sistema de GRADOS. Las recomendaciones del American College of Chest Physicians2 reducen la fuerza de la recomendación en un grado. La tomografía computarizada para la evaluación debe ser de corte fino y TC de seguimiento de dosis baja.
Grado de recomendación por fuerza (fuerte 1, o débil 2) y calidad de la evidencia científica como alta (A), moderada (B), baja (C) o muy baja (D), de acuerdo con el sistema GRADE.
Posibilidades finales Después de la Evaluación
- A.
Diagnóstico de benignidad: Pacientes con diagnóstico específico en TC, como hamartomas, malformaciones arteriovenosas, lesiones quísticas, atelectasias redondeadas, micetomas, seudonódulos o nódulos calcificados, o que tienen criterios de benignidad, por ejemplo, estabilidad documentada durante al menos 2 años, en el caso de nódulos sólidos, o al menos 3 años para nódulos subsólidos2, 3: grado de recomendación, 2C.
- B.
Observación radiológica: Indicada en NPS con PM bajo, o con PM intermedio cuando la PET-TC es negativa, grado de recomendación, 2C. Esto también puede estar indicado en NPS no diagnosticados si el riesgo de cirugía es muy alto o si el paciente rechaza la cirugía: grado de recomendación, 2C.
Para NPS>8 mm con PM bajo, se recomienda el monitoreo de TC a los 3-6 meses, nuevamente a los 9-12 meses y nuevamente a los 24 meses.2 Existen estrategias específicas para NPS≤8 mm y NSS2, 5, 6 (Fig. 1 y Tabla 2): grado de recomendación, 2C. Los TC de vigilancia deben realizarse con dosis bajas y sin contraste: grado de recomendación, 1C.
- C.
Cirugía diagnóstico-terapéutica: A los pacientes operables con NPS y PM no diagnosticados mayores que bajos se les debe ofrecer resección: grado de recomendación, 2C. Aunque la toracoscopia videoasistida es el método de elección (grado de recomendación, 1C), cada equipo quirúrgico decidirá el mejor abordaje. Se recomienda la biopsia intraoperatoria para completar la resección adecuada en el caso de CP: grado de recomendación, 1C.
- D.
Diagnóstico específico: Es el diagnóstico etiológico del NPS. Si se diagnostica CP, se aplicarán protocolos específicos de estadificación local y tratamiento.20
El algoritmo no puede completarse sin volver a enfatizar que la decisión óptima debe incluir la opinión y las preferencias del paciente adecuadamente informado2: grado de recomendación, 1C.
Conflicto de intereses
Los autores declaran que no tienen conflicto de intereses.