US Pharm. 2006;7:58-68.Hartfalen is een belangrijk gezondheidsprobleem in de Verenigde Staten. Ongeveer vijf miljoen mensen hebben hartfalen, en 550.000 patiënten worden elk jaar gediagnosticeerd met hartfalen.1,2 hartfalen wordt over het algemeen gekarakteriseerd als een ziekte bij ouderen; ongeveer 80% van de patiënten die in het ziekenhuis zijn opgenomen met hartfalen zijn ouder dan 65 jaar. Daarom wordt verwacht dat de incidentie van hartfalen zal toenemen naarmate de populatie ouder wordt.2 aan hartfalen gerelateerde ziekenhuisopnames Namen tussen 1990 en 1999 met ongeveer 25% toe tot meer dan een miljoen. In 2001 veroorzaakte hartfalen direct 53.000 doden. Het aantal sterfgevallen als gevolg van hartfalen is de afgelopen jaren gestegen, wat kan worden toegeschreven aan een toename van de overleving door eerdere cardiovasculaire gebeurtenissen.Hartfalen is een klinisch syndroom waarbij functionele of structurele veranderingen optreden in het hart, resulterend in klinische symptomen zoals dyspnoe, vermoeidheid, beperkte inspanningstolerantie, pulmonale congestie en perifeer oedeem.1-3 veel bekende risicofactoren, zoals coronaire hartziekte (CAD), diabetes, obesitas, hypertensie en familiegeschiedenis van cardiomyopathieën, zijn geassocieerd met het ontstaan en de progressie van hartfalen (Tabel 1).4 bovendien is hartklepziekte nog steeds een veel voorkomende oorzaak van hartfalen. Hypertensie gaat ongeveer 90% van de tijd vooraf aan hartfalen en verhoogt het risico van een patiënt op hartfalen drievoudig.5 CAD is de meest voorkomende oorzaak van systolisch hartfalen. Myocardinfarct (MI) is verantwoordelijk voor systolisch hartfalen bij bijna 70% van de patiënten. Bijkomende etiologieën geassocieerd met systolische disfunctie en hartfalen omvatten verwijde cardiomyopathieën en ventriculaire hypertrofie.2,4

Pathofysiologie
systolisch hartfalen wordt geassocieerd met een verminderde contractiliteit van de linkerventrikel, wat resulteert in een inefficiënt cardiaal output, vooral tijdens inspanning. Hartfalen begint gewoonlijk met wat verwonding of spanning op het myocardium dat in een verandering in de structuur van het hart resulteert; dit is genoemd geworden hart het remodelleren. Het hart remodelleren gaat vooraf aan het begin van symptomen door maanden of zelfs jaren. Als verwijding verandert de ventrikel naar een meer sferische vorm, hemodynamische spanningen beginnen te spanning toe te voegen aan de wanden van de falende ventrikel, wat leidt tot ingedrukte mechanische functie en verhoogde regurgitant stroom door de mitralisklep.1-3
het neurohormonale systeem speelt een actieve rol in de versnelling van cardiale remodellering. Patiënten met hartfalen hebben verhoogde niveaus van noradrenaline, angiotensine II, aldosteron, endotheline, vasopressine en cytokines. De activering van het renine-angiotensine-aldosteronsysteem verhoogt de perifere vasoconstrictie, wat resulteert in een verhoogde afterload en cardiale remodellering. Bovendien veroorzaakt de activering van het sympathische zenuwstelsel tachycardie, wat leidt tot een verhoogde zuurstofbehoefte van het myocard. De verhoogde vraag van de hartzuurstof zonder veranderingen in aanbod kan verhoogde myocardiale ischemie en verdere cardiale remodellering veroorzaken. De neurohormonen kunnen cardiotoxische effecten op de cellen uitoefenen, wat de architectuur en prestaties van het hart verder kan veranderen.2
klinische presentatie
systolisch hartfalen is een syndroom gediagnosticeerd op basis van gegevens verzameld uit een grondige patiëntgeschiedenis, waaronder een evaluatie van de symptomatologie en fysieke bevindingen. De meeste patiënten presenteren op een van de drie manieren: met verminderde inspanningstolerantie, met vochtretentie, of zonder symptomen.Dyspnoe bij inspanning en kortademigheid zijn de belangrijkste symptomen van hartfalen. Bij lichamelijk onderzoek, perifeer oedeem, pulmonale congestie, of beide symptomen aanwezig kunnen zijn.2
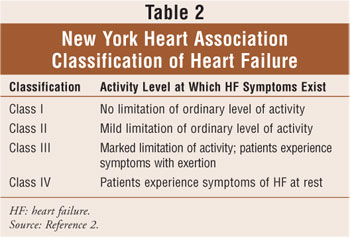
de classificatie van hartfalen is gebaseerd op de combinatie van de vier stadia van hartfalen van het American College Of Cardiology/American Heart Association (Tabel 1), die variëren van risico op hartdisfunctie (Stadium A) tot refractair hartfalen (Stadium D), en op de richtlijnen van de New York Heart Association (NYHA).De NYHA-classificatie is de meest gebruikte methode voor het kwantificeren van de mate van functionele beperking die wordt opgelegd door hartfalen (Tabel 2). Over het algemeen heeft de functionele classificatie van hartfalen de neiging om na verloop van tijd af te nemen als gevolg van de progressie van de cardiale remodellering.2
de meest bruikbare diagnostische test is het uitgebreide tweedimensionale echocardiogram, dat samen met dopplerstroomstudies wordt gebruikt om te bepalen of er structurele en functionele afwijkingen in het hart zijn. Het transthoracale echocardiogram (tte) is een niet-invasieve ultrasone studie die beelden van het hart met behulp van geluidsgolven produceert. Het biedt informatie over het schatten van de linker ventriculaire ejectiefractie (LVEF), ventriculaire afmetingen en volumes, wandvolumes, hartkamer geometrie en regionale wandbeweging. Bij patiënten met systolisch hartfalen is de LVEF gewoonlijk minder dan 40%.2 andere studies die in combinatie met de TTE worden gebruikt om etiologie, ernst en potentiële geneesmiddelgerelateerde behandelingseffecten bij hartfalen te beoordelen, omvatten een röntgenfoto van de borst bij aanvang, 12-leads elektrocardiografie en metingen van natriuretisch peptide in de hersenen, serumelektrolyten en nierfunctie. Deze onderzoeken zijn belangrijk omdat beroepsbeoefenaren in de gezondheidszorg ze kunnen gebruiken als basislijn om te bepalen of een patiënt een verandering in de klinische status heeft ervaren.Behandeling van systolisch hartfalen
Nietfarmacologische
beheersing van risicofactoren zoals hypertensie, diabetes mellitus, dyslipidemieën, atherosclerotische vaatziekten en schildklieraandoeningen kan de progressie van hartfalen en cardiale remodellering vertragen.2,4,6 patiënten met hartfalen dienen de influenza-en pneumokokkenvaccins te krijgen om het risico op comorbiditeiten zoals luchtweginfecties te verminderen.2 de meest significante veranderbare risicofactor zou hoog-risico gedrag zoals roken, alcohol, en illegaal drugsgebruik zijn.2,7
natriumbeperking (?2 gram / dag) helpt bij de vermindering van volumeoverbelasting en kan het gebruik van diuretica verminderen. Bovendien stelt een dagelijkse weging patiënten in staat de volumestatus te bepalen, waarop aanpassing van de diuretische dosering kan worden gebaseerd. Er zijn echter geen studies uitgevoerd naar het effect van natriumbeperking via de voeding op morbiditeit of mortaliteit.Het is aangetoond dat lichamelijke activiteit de mortaliteit en ziekenhuisopnames verlaagt bij stabiele patiënten met hartfalen. Beperking van lichaamsbeweging bevordert fysieke deconditionering, wat kan bijdragen aan de inspanningsintolerantie van een patiënt. Ten slotte, naleving van dieet en therapeutische medicatie regime heeft een belangrijke rol in de preventie van acute ziekenhuisopnames.2,7
farmacologisch
de meeste patiënten met hartfalen worden behandeld met een standaardcombinatie met drie geneesmiddelen: een lisdiureticum, een angiotensine-converterend enzym (ACE)-remmer of een angiotensine II-receptorblokker (ARB) en een bèta-adrenerge receptorblokker.1,2 diuretica zijn de steunpilaar voor het verminderen van symptomen van volumeoverbelasting bij hartfalen, terwijl is aangetoond dat ACE-remmers, ARB ‘ s en bètablokkers morbiditeit en mortaliteit verminderen.2 aldosteronantagonisten zijn geïndiceerd als adjuvante therapie voor patiënten met symptomatisch hartfalen van NYHA klasse III of IV of na een vroeg acuut MI bij patiënten met verminderde linkerventrikelfunctie en klinische aanwijzingen voor hartfalen. Als de patiënten symptomatisch blijven, kan digoxine aan het standaardmedicijnregime worden toegevoegd om symptomen te verminderen, ziekenhuisopnames te verminderen, en inspanningstolerantie te verbeteren. Geneesmiddelen voor de behandeling van hartfalen worden besproken in Tabel 3. Lifestyle modificaties en medicijntherapieën voor systolisch hartfalen zijn ontworpen om morbiditeit en mortaliteit te verminderen, de progressie van cardiale remodellering te voorkomen en de levenskwaliteit van patiënten te verbeteren.2
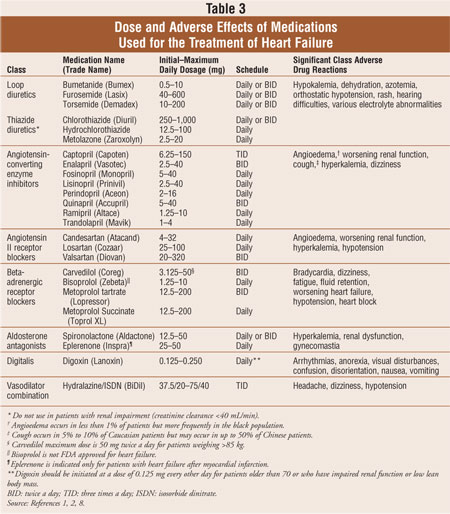
diuretica:De steunpilaar van symptomatische behandeling van volumeoverbelasting bij hartfalen, verminderen diuretica vochtretentie die pulmonale congestie, perifeer oedeem, halsvormige veneuze distentie en/of verhoogd lichaamsgewicht veroorzaakt. Lisdiuretica die in de lus van Henle werken, verhogen de serumnatriumexcretie met 20% tot 25%, verbeteren de vrije waterscheiding en behouden hun werkzaamheid bij patiënten met een nierfunctiestoornis.1,2 thiazidediuretica daarentegen verminderen de natriumexcretie met 5% tot 10%, verbeteren de vrije waterscheiding en verliezen hun werkzaamheid bij patiënten met een chronische nierziekte (creatinineklaring <40 mL/min). Lisdiuretica zijn de middelen bij voorkeur voor de behandeling van hartfalen, maar thiazidediuretica kunnen worden gebruikt bij patiënten met lichte vochtretentie en hypertensie. Diuretica, evenals ACE-remmers en bètablokkers, worden aanbevolen voor gebruik bij alle patiënten in stadium C hartfalen.2 Studies hebben aangetoond dat diuretica de hartfunctie, symptomen en inspanningsintolerantie verbeteren bij patiënten met hartfalen. De langetermijneffecten van diuretica op de mortaliteit zijn echter onbekend.ACE-remmers: ACE-remmers verminderen de activiteit van het renine-angiotensine-aldosteronsysteem door de omzetting van angiotensine I in angiotensine II te blokkeren, waardoor door angiotensine II geïnduceerde vasoconstrictie wordt voorkomen. Ze remmen ook aldosteronafgifte, wat leidt tot een afname van natrium en vochtretentie. Deze gecombineerde effecten verminderen zowel preload als afterload en vertragen de progressie van cardiale remodellering.1,2 ACE-remmers kunnen ook extra activiteit hebben met verhoogde kinines en kinine-gemedieerde prostaglandineproductie.2 Meer dan 30 klinische gecontroleerde proeven die de doeltreffendheid van Ace-inhibitors evalueren hebben aangetoond dat de inhibitors van ACE het risico van dood en gecombineerd risico van dood en ziekenhuisopnames verminderen. Alle patiënten met systolisch hartfalen in de linkerventrikel moeten een ACE-remmer krijgen, tenzij dit gecontra-indiceerd is (angio-oedeem, bilaterale nierarteriestenose, serumkalium >5,5 mEq/L, zwangerschap, symptomatische hypotensie of instabiel nierfalen). ACE-remmers moeten worden gestart met lage doses en langzaam worden getitreerd op basis van de verdraagbaarheid van bijwerkingen.1,2,8
ARBs: in vergelijking met studies met ACE-remmers, hebben minder klinische studies het gebruik van ARBs bestudeerd bij patiënten met hartfalen; daarom zijn deze middelen gereserveerd voor patiënten met aangetoonde intolerantie voor ACE-remmers. ARBs blokkeren angiotensine II selectief door binding aan de angiotensinereceptor. ARBs verminderen de ernst van de kinine-bijwerkingen, zoals hoesten en angio-oedeem, hoewel angio-oedeem is gemeld met deze middelen. De toevoeging van een ARB aan standaardtherapie met inbegrip van een ACE-remmer kan de grootte van de linkerkamer en het aantal ziekenhuisopnames verminderen, maar het bewijsmateriaal is onvoldoende in vermindering van mortaliteit.2,8 een studie toonde aan dat candesartan toegevoegd aan een ACE-remmer cardiovasculaire sterfgevallen verminderde.Een ander onderzoek met valsartan bij patiënten met MIand hartfalen toonde echter geen voordeel aan van valsartan en een ACE-remmer samen in vergelijking met een ACE-remmer alleen.10 het voorschrijven van een combinatie van ACE-remmers, ARB ‘ s en aldosteronantagonisten wordt niet aanbevolen vanwege het risico op hyperkaliëmie. ARB ‘ s blijven een alternatief voor ACE-remmers bij de behandeling van hartfalen.2
bèta-adrenerge receptorblokkers: van drie typen bètablokkers is aangetoond dat ze de mortaliteit verminderen: metoprolol en bisoprolol met aanhoudende afgifte, die selectief bèta-1-receptoren blokkeren, en carvedilol, die alfa-1 -, bèta-1-en bèta-2-receptoren blokkeert.1,2,8 ter vergelijking toonde een studie aan dat kortwerkend metoprolol minder effect had dan carvedilol, maar de gebruikte dosis metoprolol was lager dan de aanbevolen streefdosis.Naast de standaardtherapie hebben bètablokkers een gecombineerde vermindering van overlijden en ziekenhuisopname voor hartfalen laten zien. Bètablokkers remmen bijwerkingen van het sympathische zenuwstelsel en wegen op tegen de negatieve inotrope effecten.In het algemeen dienen bètablokkers te worden gestart met zeer lage doses, langzaam getitreerd met intervallen van minimaal twee weken, en niet abrupt te worden gestaakt, vanwege het risico op verergering van hartfalen en acute decompensatie.1,2
aldosteronantagonisten: aldosteronantagonisten blokkeren de aldosteronreceptor in de distale tubulus van het nefron, wat resulteert in kaliumretentie, natriumexcretie en lichte diurese. Aldosteronantagonisten worden aanbevolen bij patiënten met matig ernstig of ernstig hartfalen en recente decompensatie of bij patiënten met linkerventrikeldisfunctie kort na een MI.2 Wanneer een lage dosis spironolactone werd toegevoegd aan een ACE-remmer bij patiënten met NYHA klasse III en IV hartfalen, ervoeren de patiënten een 30% afname van mortaliteit ongeacht de oorzaak.Een ander onderzoek toonde aan dat eplerenon leidde tot een daling van de mortaliteit bij patiënten met een LVEF van minder dan 40% binnen 14 dagen na MI, hoewel er geen gegevens zijn over het gebruik van eplerenon bij de behandeling van hartfalen dat gerelateerd is aan andere oorzaken dan MI.De meest prominente beperkende factor van aldosteronantagonisten is potentieel levensbedreigende hyperkaliëmie.2,14 hyperkaliëmie neemt progressief toe wanneer serumcreatinine 1,6 mg/dL overschrijdt, hoewel in studies aldosteronantagonisten zijn onderzocht bij patiënten met een beginnend serumcreatinine van 2,0 tot 2,5 mg/dL. Bovendien dienen aldosteronantagonisten vermeden te worden bij patiënten met een serumkalium hoger dan 5,0 mEq per liter.2
digoxine: digoxine is een hartglycoside dat werkt om de contractiliteit van het hart te verhogen door de natrium-kalium adenosine trifosfatase (ATPase) pomp te remmen, waardoor het intracellulair calcium wordt verhoogd. Digoxine wordt aanbevolen voor symptomatische controle bij patiënten met licht tot matig hartfalen NYHA klasse II of III.2 in een post hoc analyse verminderden digoxine serumconcentraties tussen 0,5 tot 0,9 ng/mL ziekenhuisopnames; echter, concentraties hoger dan 1 ng/mL werden geassocieerd met een trend naar verhoogde mortaliteit in vergelijking met placebo.Hoewel studies niet hebben aangetoond dat digoxine de mortaliteit vermindert, kan dit middel symptomen en inspanningsintolerantie verbeteren, ziekenhuisopnames verminderen en de algehele kwaliteit van leven verbeteren.2,8,16
Vasodilatatorcombinatie: De aanbeveling van hydralazine en isosorbidedinitraat (ISDN) in combinatie is voorbehouden aan patiënten die niet in staat zijn gebleken om een ACE-remmer of ARB te verdragen. In een recent onderzoek waarbij een cohort van Afro-Amerikaanse patiënten met symptomatisch NYHA III of IV hartfalen betrokken was, leidde de toevoeging van hydralazine en ISDN combinatie aan standaardtherapie (d.w.z. ACE-remmer, diureticum en bètablokker) tot een verbetering van 43% in overleving en een vermindering van 33% in het risico van de eerste ziekenhuisopname versus placebo.In theorie kan de combinatie hydralazine en ISDN de biologische beschikbaarheid van stikstofmonoxide verbeteren.2 De combinatie ISDN en hydralazine (BiDil) is FDA goedgekeurd slechts voor Afro-Amerikanen als adjuvante therapie aan standaard hartverlamming therapie.18 Hydralazine is een arteriole vasodilator, die handelt om afterload te verminderen, terwijl ISDN een veneuze vasodilator is, die handelt om preload te verminderen. Deze combinatie van vasodilatoren heeft geen voorkeur boven ACE-remmers of ARB ‘ s, omdat het ondraaglijke bijwerkingen zoals hoofdpijn of duizeligheid en compliance kwesties zoals gemiste doses kan hebben, maar het kan worden gebruikt als een aanvullende therapie voor de Afro-Amerikaanse bevolking.2
alternatieve geneesmiddelen: Meidoornbladeren met bloemen, ook wel Crataegusextract genoemd, zijn bepleit voor licht hartfalen (NYHA II). Door in vitro studies, meidoorn bladeren hebben aangetoond positieve inotrope effecten, vaatverwijdende eigenschappen, en verhoogde coronaire bloedstroom. Studies hebben verbetering van subjectieve symptomen aangetoond bij patiënten met licht hartfalen. Vanwege de digitalis-achtige effecten moeten patiënten die zowel Crataegus-extract als digitalis gebruiken, nauwlettend worden gevolgd. Gemelde bijwerkingen waren gastro-intestinale symptomen, hartkloppingen, pijn op de borst en duizeligheid.19,20
een ander alternatief geneesmiddel dat is gebruikt voor de behandeling van hartfalen is coenyzme Q10, een in vet oplosbare vitamine. Sommige studies toonden aan dat co-enzym Q10 tot verbetering van de frequentie van ziekenhuisopnames, dyspneu, en oedeem leidde.Een gerandomiseerd, dubbelblind, placebogecontroleerd onderzoek toonde echter geen verschil aan tussen coenyzme Q10 en placebo in LVEF, inspanningstolerantie of piekzuurstofverbruik bij patiënten met hartfalen.Gedocumenteerde bijwerkingen van co-enzym Q10 waren gastro-intestinaal ongemak, hypoglykemie en hypotensie.Er worden 21 klinische gecontroleerde studies uitgevoerd met Crataegus extract en coenyzme Q10 om de werkzaamheid en veiligheid bij de behandeling van hartfalen te evalueren.20,21
schadelijke geneesmiddelen bij hartfalen
verschillende klassen van geneesmiddelen kunnen hartfalen verergeren en moeten worden vermeden. Antiaritmica, met uitzondering van amiodaron of dofetilide, kunnen een cardiodepressivum en proaritmisch effect op het hart veroorzaken, wat leidt tot acute decompensatie.1,2 calciumantagonisten van de eerste generatie zijn in verband gebracht met toegenomen cardiovasculaire voorvallen en verergering van hartfalen. De nieuwere, langwerkende calciumkanaalblokkers amlodipine en felodipine lijken veilig te zijn, maar geen studies hebben een statistisch significante daling van de mortaliteit aangetoond.2,8,23 de thiazolidinedionen zijn in verband gebracht met gewichtstoename en vochtretentie, mogelijk leidend tot hartfalen of precipitatie van een exacerbatie van acuut hartfalen. Het is echter waarschijnlijker dat oedeem optreedt wanneer thiazolidinedionen worden gebruikt in combinatie met insulinetherapie.Daarom worden thiazolidinedionen niet aanbevolen bij patiënten met diabetes mellitus en hartfalen van NYHA klasse III of IV.25-27 NSAID ‘ s veroorzaken natriumretentie en perifere vasoconstrictie, waardoor een exacerbatie van acuut hartfalen wordt versneld. Bovendien verminderen ze de werkzaamheid en verhogen ze het risico op toxiciteit van ACE-remmers en diuretica. Er is een mogelijkheid van een geneesmiddelinteractie wanneer aspirine in combinatie met ACE-remmers wordt gebruikt, maar het blijft controversieel en vereist verdere studie.2
rol van apotheker
inzicht in de voordelen van medicamenteuze behandeling bij hartfalen kan leiden tot optimale farmaceutische zorg. Apothekers kunnen patiënten helpen bij het identificeren en verlichten van hoog risicogedrag zoals roken, alcoholgebruik en illegaal en schadelijk OTC-drugsgebruik. Daarnaast moeten apothekers patiënten controleren op progressie van de ziektetoestand, inclusief tekenen en symptomen van hartfalen, en patiënten aanmoedigen om hun gewicht in kaart te brengen.
het aanmoedigen van patiënten om zich te houden aan dieetbeperkingen, richtlijnen voor lichaamsbeweging en medicatieschema ‘ s voor hartfalen moet een prioriteit van de apotheker zijn. Nonadherence aan therapeutische medicijnen is geassocieerd met een verhoging van mortaliteit en kan worden gerelateerd aan nadelige bijwerkingen van medicijnen. Apothekers moeten patiënten controleren en aanmoedigen om hun medicijnen te gebruiken om de mortaliteit te verminderen. Door patiënten en andere beroepsbeoefenaren in de gezondheidszorg te volgen en te informeren over druggerelateerde bijwerkingen, kunnen apothekers helpen de naleving van de medicatie te verhogen. Bovendien moeten apothekers zich bewust zijn van alternatieven voor medicijnen zoals ACE-remmers en met andere zorgverleners de voordelen in mortaliteit bespreken die met hen verbonden zijn om optimale farmaceutische zorg te bieden en het risico op mortaliteit te verminderen.
patiënten en zorgverleners zijn mogelijk niet op de hoogte van het verband tussen veelvoorkomende geneesmiddelen en exacerbaties van hartfalen. Aangezien sommige gemeenschappelijke OTC medicijnen, met inbegrip van NSAID ‘ s, zijn gecontra-indiceerd bij patiënten met hartfalen, is het opleiden van de patiënt over waarom hij of zij deze medicijnen niet zou moeten nemen een andere essentiële rol voor apothekers. Apothekers moeten patiënten controleren en overleggen met zorgverleners en patiënten over schadelijke drug-drug en drug-ziekte interacties die kunnen leiden tot ziekenhuisopname.
1. Klein L, O ‘ Connor CM, Gattis WA, et al. Farmacologische therapie voor patiënten met chronisch hartfalen en verminderde systolische functie: evaluatie van proeven en praktische overwegingen. Am J Cardiol. 2003; 91 (suppl): 18F-40F.
2. Hunt SA, Abraham WT, Chin MH, et al. ACC / AHA 2005 guideline update for the diagnosis and management of chronic heart failure in the adult: a report of the American College of Cardiology / American Heart Association Task Force on Practice Guidelines (Writing Committee to Update the 2001 Guidelines for the Evaluation and Management of Heart Failure). American College Of Cardiology website. Beschikbaar op: www.acc.org/clinical/guidelines/failure//index.pdf.
3. Francis GS, Gassler JP, Sonnenblick EH. Pathofysiologie en diagnose van hartfalen. In: Fuster V, et al, eds. Hurst is het hart. 10e ed. New York, NY: McGraw-Hill; 2001: 655-686.
4. Dei Cas L, Metra M, Nodari S, et al. Preventie en behandeling van chronisch hartfalen bij risicopatiënten. Am J Cardiol. 2003; 91 (suppl):10F-17F.
5. Chobanian AV, Bakris GL, Black HR, et al. Zevende verslag van de Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Hypertensie. 2003;42:1206-1252.
6. Frigerio M, Oliva F, Turazza FM, Bonow RO. Preventie en behandeling van chronisch hartfalen bij de behandeling van asymptomatische patiënten. Am J Cardiol. 2003; 91 (suppl):4F-9F.
7. Colonna P, Sorino M, D ‘ Agostino C, et al. Nonfarmacologische zorg voor hartfalen: counseling, dieetbeperking, revalidatie, behandeling van slaapapneu en ultrafiltratie. Am J Cardiol. 2003; 91 (suppl):41F-50F.
8. McConaghy JR, Smith SR. poliklinische behandeling van systolisch hartfalen. Am Fam Arts. 2004;70:2157-2164.
9. Young JB, Dunlap ME, Pfeffer MA, et al. Mortaliteit – en morbiditeitsreductie met candesartan bij patiënten met chronisch hartfalen en systolische disfunctie van de linkerventrikel: resultaten van de CHARM-ejectiefractiestudies met lage linkerventrikel. Circulatie. 2004;110:2618-2626.
10. Cohn JN, Tognoni G. een gerandomiseerd onderzoek met de angiotensine-receptorblokker valsartan bij chronisch hartfalen. N Engl J Med. 2001;345:1667-1675.
11. Poole-Wilson PA, Swedbery K, Cleland JG, et al. Vergelijking van carvedilol en metoprolol op klinische resultaten bij patiënten met chronisch hartfalen in de carvedilol of metoprolol European trial (COMET): gerandomiseerde gecontroleerde trial. Lancet. 2003;362:7-13.
12. Pitt B, Zannad F, Remme WJ, et al. Het effect van spironolactone op morbiditeit en mortaliteit bij patiënten met ernstig hartfalen. N Engl J Med. 1999;341:709-717.
13. Pitt B, Remme W, Zannad F, et al. Eplerenon, een selectieve aldosteronblokker, bij patiënten met linkerventrikeldisfunctie na een myocardinfarct. N Engl J Med. 2003;348:1309-1321.
14. Aldactone . Chicago, IL: Pharmacia Corporation; juli 2003.
15. Ahmed A, Rich MW, Love TE, et al. Digoxine en vermindering van mortaliteit en hospitalisatie bij hartfalen: een uitgebreide post-hoc analyse van de DIG-studie. EUR Heart J. 2006; 27: 178-186.
16. De Digitalis Onderzoeksgroep. Het effect van digoxine op mortaliteit en morbiditeit bij patiënten met hartfalen. N Engl J Med. 1997;336:525-533.
17. Taylor AL, Ziesche S, Yancy C, et al. Combinatie van isosorbidedinitraat en hydralazine bij zwarten met hartfalen. N Engl J Med. 2004;351:2049-2057.
18. BiDil . Lexington, MA: Nitromed Inc.; Augustus 2005.
19. De Smet PA. Kruidenmiddel. N Engl J Med. 2002;347:2045-2056.
20. Holubarsch CJ, Colucci WS, Meinertz T, et al. Overleving en prognose: onderzoek van Crataegus Extract WS 1442 in congestief hartfalen(SPICE) – rationale, studie ontwerp, en studie protocol. EUR J Hartstilstand. 2000;2:431-437.
21. Bonadkar RA, Guarneri E. Coenzyme Q10. Am Fam Arts. 2005;72:1065-1070.
22. Khatta M, Alexander BS, richten CM, et al. Het effect van coenyzme Q10 bij patiënten met congestief hartfalen. Ann Stagiair Med. 2000;132:636-640.
23. De Vries RJM, van Veldhuisen DJ, Dunselman PHJM. Werkzaamheid en veiligheid van calciumkanaalblokkers bij hartfalen: focus op recente studies met tweede generatie dihydropyridines. Am Heart J. 2000; 139: 185-194.
24. Delea TE, Edelsberg JS, Hagiwara M, et al. Gebruik van thiazolidinedionen en risico op hartfalen bij mensen met type 2 diabetes. Diabetes Zorg. 2003;26:2983-2989.
25. Hollenberg NK. Overwegingen voor de behandeling van vloeistofdynamische problemen geassocieerd met thiazolidinedionen. Am J Med. 2003; 115: 111S-115S.
26. Avandia . Research Triangle Park, NC: GlaxoSmithKline; augustus 2005.
27. Actos . Lincolnshire, IL: Takeda Pharmaceutical American Inc.; Augustus 2004.
om commentaar te geven op dit artikel, contact [email protected].