US Pharm. 2006;7:58-68.
hjärtsvikt är ett stort hälsoproblem i USA. Cirka fem miljoner människor har hjärtsvikt och 550 000 patienter diagnostiseras med hjärtsvikt varje år.1,2 hjärtsvikt karakteriseras generellt som en sjukdom hos äldre; cirka 80% av patienterna på sjukhus med hjärtsvikt är äldre än 65. Således förväntas förekomsten av hjärtsvikt växa när befolkningen åldras.2 Hjärtsviktsrelaterade sjukhusvistelser ökade med cirka 25% till mer än en miljon mellan 1990 och 1999. 2001 orsakade hjärtsvikt direkt 53 000 dödsfall. Hjärtfelrelaterade dödsfall har ökat de senaste åren, vilket kan hänföras till en ökning av överlevnaden från tidigare kardiovaskulära händelser.
hjärtsvikt är ett kliniskt syndrom där funktionella eller strukturella förändringar inträffar i hjärtat, vilket resulterar i kliniska symtom som andnöd, trötthet, begränsad träningstolerans, lungstockning och perifert ödem.1-3 många kända riskfaktorer, såsom kranskärlssjukdom (CAD), diabetes, fetma, hypertoni och familjehistoria av kardiomyopatier, är associerade med uppkomsten och utvecklingen till hjärtsvikt (Tabell 1).4 dessutom är valvulär hjärtsjukdom fortfarande en vanlig orsak till hjärtsvikt. Hypertoni föregår hjärtsvikt cirka 90% av tiden och ökar patientens risk för hjärtsvikt trefaldigt.5 CAD är den vanligaste orsaken till systolisk hjärtsvikt. Myokardinfarkt (MI) står för systolisk hjärtsvikt hos nästan 70% av patienterna. Ytterligare etiologier associerade med systolisk dysfunktion och hjärtsvikt inkluderar utvidgade kardiomyopatier och ventrikulär hypertrofi.2,4

patofysiologi
systolisk hjärtsvikt är associerad med försämring av vänster ventrikulär kontraktilitet som resulterar i ineffektiv hjärtutgång, särskilt under ansträngning. Hjärtsvikt börjar vanligtvis med någon skada eller stress på myokardiet som resulterar i en förändring i hjärtets struktur; detta kallas hjärtremodellering. Hjärtremodellering föregår symptomstart med månader eller till och med år. När utvidgningen ändrar ventrikeln till en mer sfärisk form börjar hemodynamiska spänningar lägga på belastningen på väggarna i den sviktande ventrikeln, vilket leder till deprimerad mekanisk funktion och ökat regurgitantflöde genom mitralventilen.1-3
det neurohormonala systemet har en aktiv roll i accelerationen av hjärtremodellering. Patienter med hjärtsvikt har ökade nivåer av noradrenalin, angiotensin II, aldosteron, endotelin, vasopressin och cytokiner. Aktiveringen av renin-angiotensin-aldosteronsystemet ökar perifer vasokonstriktion, vilket resulterar i ökad efterbelastning och hjärtremodellering. Dessutom orsakar aktiveringen av det sympatiska nervsystemet takykardi, vilket leder till ökad myokardiell syrebehov. Ökad hjärt syrebehov utan förändringar i utbudet kan orsaka ökad myokardiell ischemi och ytterligare hjärtremodellering. Neurohormonerna kan utöva kardiotoxiska effekter på cellerna, vilket ytterligare kan förändra hjärtets arkitektur och prestanda.2
klinisk Presentation
systolisk hjärtsvikt är ett syndrom som diagnostiseras baserat på data som samlats in från en grundlig patienthistoria, inklusive en utvärdering av symptomatologi och fysiska fynd. De flesta patienter förekommer på ett av tre sätt: med minskad träningstolerans, med vätskeretention eller utan symtom.2,6 andnöd vid ansträngning och andnöd är kardinal symptom på hjärtsvikt. Vid fysisk undersökning kan perifert ödem, lungstockning eller båda symtomen vara närvarande.2
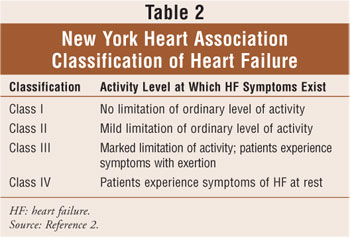
klassificering av hjärtsvikt baseras på kombinationen av American College of Cardiology/American Heart Associations fyra stadier av hjärtsvikt (Tabell 1), som sträcker sig från risk för hjärtdysfunktion (steg A) till eldfast hjärtsvikt (steg D) och på New York Heart Association (NYHA) riktlinjer.2,6 NYHA-klassificeringen är den vanligaste metoden för att kvantifiera graden av funktionell begränsning som åläggs av hjärtsvikt (Tabell 2). Sammantaget tenderar den funktionella klassificeringen av hjärtsvikt att minska över tiden på grund av utvecklingen av hjärtombyggnaden.2
det enskilt mest användbara diagnostiska testet är det omfattande tvådimensionella ekkokardiogrammet, som används tillsammans med Dopplerflödesstudier för att avgöra om det finns strukturella och funktionella avvikelser i hjärtat. Transthoracic ekokardiogram (TTE) är en icke-invasiv ultraljudsstudie som producerar bilder av hjärtat med hjälp av ljudvågor. Det ger information om uppskattning av vänster ventrikulär ejektionsfraktion (LVEF), ventrikulära dimensioner och volymer, väggvolymer, hjärtkammargeometri och regional väggrörelse. Hos patienter med systolisk hjärtsvikt är LVEF vanligtvis mindre än 40%.2 andra studier som används tillsammans med TTE för att bedöma etiologi, svårighetsgrad och potentiella läkemedelsrelaterade behandlingseffekter vid hjärtsvikt inkluderar bröströntgen vid baslinjen, 12-bly elektrokardiografi och mått på hjärnnatriuretisk peptid, serumelektrolyter och njurfunktion. Dessa studier är viktiga eftersom vårdpersonal kan använda dem som en baslinje för att avgöra om en patient har upplevt en förändring i klinisk status.2,6
hantering av systolisk hjärtsvikt
icke-farmakologisk
kontroll av riskfaktorer som hypertoni, diabetes mellitus, dyslipidemier, aterosklerotiska kärlsjukdomar och sköldkörtelstörningar kan bromsa utvecklingen av hjärtsvikt och hjärtremodellering.2,4,6 patienter med hjärtsvikt bör få influensa-och pneumokockvacciner för att minska risken för komorbiditeter som luftvägsinfektioner.2 den viktigaste modifierbara riskfaktorn skulle vara högriskbeteenden som rökning, alkohol och olaglig narkotikamissbruk.2,7
natriumrestriktion (?2 gram/dag) hjälper till att minska volymen överbelastning och kan minska användningen av diuretika. Dessutom tillåter daglig vägning patienter att bedöma volymstatus, på vilken dosjustering av diuretika kan baseras. Inga studier har dock undersökt effekten av natriumrestriktion i kosten på sjuklighet eller dödlighet.7,8 fysisk aktivitet har visat sig minska dödligheten och sjukhusvistelser för stabila hjärtsviktspatienter. Begränsning av träning främjar fysisk avkonditionering, vilket kan bidra till patientens träningsintolerans. Slutligen har överensstämmelse med diet och terapeutisk medicinering en viktig roll vid förebyggande av akuta sjukhusvistelser.2,7
farmakologisk
de flesta patienter med hjärtsvikt hanteras med en standardkombination med tre läkemedel: ett loopdiuretikum, en angiotensinkonverterande enzym (ACE)-hämmare eller en angiotensin II-receptorblockerare (ARB) och en beta-adrenerg receptorblockerare.1,2 diuretika är grundpelaren för minskning av symtom på volymöverbelastning vid hjärtsvikt, medan ACE-hämmare, arb och betablockerare har visat sig minska sjuklighet och dödlighet.2 aldosteronantagonister indikeras som tilläggsbehandling för patienter med symtomatisk NYHA klass III eller IV hjärtsvikt eller efter tidig akut hjärtinfarkt hos patienter med nedsatt vänsterkammarfunktion och kliniska tecken på hjärtsvikt. Om patienter fortsätter att vara symptomatiska kan digoxin läggas till standardmedicineringsregimen för att minska symtomen, minska sjukhusvistelser och förbättra träningstoleransen. Läkemedel som används för att behandla hjärtsvikt diskuteras i tabell 3. Livsstilsförändringar och läkemedelsbehandlingar för systolisk hjärtsvikt är utformade för att minska sjuklighet och dödlighet, förhindra utvecklingen av hjärtremodellering och förbättrapatienternas livskvalitet.2
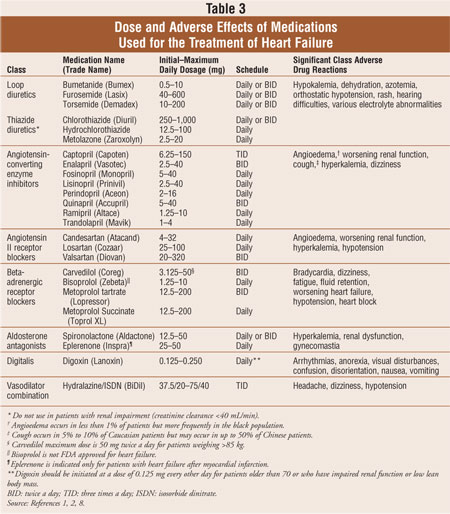
diuretika:Grunden för symtomatisk behandling av volymöverbelastning vid hjärtsvikt, diuretika minskar vätskeretention som orsakar lungstockning, perifert ödem, jugulär venös distans och/eller ökad kroppsvikt. Loopdiuretika som verkar i slingan av Henle ökar serumnatriumutsöndringen med 20% till 25%, förbättrar eliminering av fritt vatten och bibehåller deras effekt hos patienter med nedsatt njurfunktion.1,2 däremot reducerar tiaziddiuretika natriumutsöndringen med 5% till 10%, förbättrar eliminering av fritt vatten och förlorar sin effekt hos patienter med kronisk njursjukdom (kreatininclearance <40 mL/min). Loopdiuretika är de föredragna medlen för behandling av hjärtsvikt, men tiazider kan användas till patienter med mild vätskeretention och hypertoni. Diuretika, liksom ACE-hämmare och betablockerare, rekommenderas för användning hos alla patienter i stadium C hjärtsvikt.2 studier har visat att diuretika förbättrar hjärtfunktionen, symtomen och träningsintoleransen hos patienter med hjärtsvikt. De långsiktiga effekterna av diuretika på mortaliteten är emellertid okända.1,2,8
ACE-hämmare: ACE-hämmare minskar aktiviteten i renin-angiotensin-aldosteronsystemet genom att blockera omvandlingen av angiotensin I till angiotensin II, vilket förhindrar angiotensin II–inducerad vasokonstriktion. De hämmar också aldosteronfrisättning, vilket leder till en minskning av natrium-och vätskeretention. Dessa kombinerade effekter minskar både förspänning och efterbelastning och saktar utvecklingen av hjärtremodellering.1,2 ACE-hämmare kan också ha ytterligare aktivitet med förbättrade kininer och kininmedierad prostaglandinproduktion.2 över 30 kliniska kontrollerade studier som utvärderar effekten av ACE-hämmare har visat att ACE-hämmare minskar risken för dödsfall och kombinerad risk för dödsfall och sjukhusvistelser. Alla patienter med systolisk hjärtsvikt i vänster kammare ska ges en ACE-hämmare såvida det inte är kontraindicerat (angioödem, bilateral njurartärstenos, serumkalium >5, 5 mEq/L, graviditet, symptomatisk hypotoni eller instabil njursvikt). ACE-hämmare bör initieras i låga doser och långsamt titreras baserat på tolerans för biverkningar.1,2,8
arb: jämfört med studier av ACE-hämmare har färre kliniska prövningar studerat användningen av ARB hos patienter med hjärtsvikt; således är dessa medel reserverade för patienter med demonstrerad intolerans av ACE-hämmare. Arb blockerar selektivt angiotensin II genom bindning till angiotensinreceptorn. Arb minskar svårighetsgraden av kininbiverkningarna, såsom hosta och angioödem, även om angioödem har rapporterats med dessa medel. Tillägget av en ARB till standardterapi inklusive en ACE-hämmare kan minska storleken på vänster ventrikel och antalet sjukhusinläggningar, men bevis är otillräckliga för att minska dödligheten.2,8 en studie visade att candesartan som tillägg till en ACE-hämmare minskade kardiovaskulära dödsfall.9 en annan studie av valsartan hos patienter med Mioch hjärtsvikt visade emellertid ingen nytta av valsartan och en ACE-hämmare som gavs tillsammans jämfört med en ACE-hämmare ensam.10 förskrivning av en kombination av ACE-hämmare, arb och aldosteronantagonister rekommenderas inte på grund av risken för hyperkalemi. Arb är fortfarande ett alternativ till ACE-hämmare vid behandling av hjärtsvikt.2
beta – adrenerga receptorblockerare: tre typer av betablockerare har visat sig minska dödligheten: metoprolol och bisoprolol med fördröjd frisättning, som selektivt blockerar beta-1-receptorer, och karvedilol, som blockerar alfa-1 -, beta-1-och beta-2-receptorer.1,2,8 i jämförelse visade en studie att kortverkande metoprolol hade mindre effekt jämfört med karvedilol, men dosen av metoprolol som användes var lägre än den rekommenderade måldosen.11 förutom standardterapi har betablockerare visat en kombinerad minskning av dödsfall och sjukhusvistelse för hjärtsvikt. Betablockerare hämmar negativa effekter från det sympatiska nervsystemet, uppväger de negativa inotropa effekterna.2 sammantaget bör betablockerare initieras i mycket låga doser, titreras långsamt med minst två veckors intervall och inte plötsligt dras tillbaka på grund av risken för förvärrad hjärtsvikt och akut dekompensation.1,2
aldosteronantagonister: aldosteronantagonister blockerar aldosteronreceptorn i nefronens distala tubule, vilket resulterar i kaliumretention, natriumutsöndring och mild diurese. Aldosteronantagonister rekommenderas till patienter med måttligt svår eller svår hjärtsvikt och nyligen dekompensation eller hos dem med vänsterkammardysfunktion strax efter en MI.2 när lågdos spironolakton tillsattes till en ACE-hämmare hos patienter med hjärtsvikt i NYHA klass III och IV upplevde patienterna en 30% minskning av mortaliteten av alla orsaker.12 En annan studie visade att eplerenon ledde till en minskning av dödligheten hos patienter med LVEF mindre än 40% inom 14 dagar efter MI, även om det inte finns några data om användningen av eplerenon vid behandling av hjärtsvikt relaterade till andra orsaker än MI.13 den mest framträdande begränsande faktorn för aldosteronantagonister är potentiellt livshotande hyperkalemi.2,14 hyperkalemi ökar gradvis när serumkreatinin överstiger 1,6 mg/dL, även om studier har undersökt aldosteronantagonister hos patienter med inträdesnivå serumkreatinin på 2,0 till 2,5 mg/dL. Dessutom bör aldosteronantagonister undvikas hos patienter med serumkalium större än 5,0 mEq per liter.2
Digoxin: Digoxin är en hjärtglykosid som arbetar för att öka hjärtets kontraktilitet genom att hämma natrium-kaliumadenosintrifosfatas (ATPas) – pumpen, vilket ökar intracellulärt kalcium. Digoxin rekommenderas för symtomatisk kontroll hos patienter med mild till måttlig hjärtsvikt NYHA klass II eller III.2 i en post hoc-analys minskade digoxinkoncentrationer i serum mellan 0,5 och 0,9 ng/mL sjukhusinläggningar; emellertid var koncentrationer större än 1 ng/mL associerade med en trend mot ökad dödlighet jämfört med placebo.15 medan studier inte har visat att digoxin minskar dödligheten, kan detta medel förbättra symtomen och utöva intolerans, minska sjukhusvistelser och förbättra den totala livskvaliteten.2,8,16
Vasodilaterande Kombination: Rekommendationen av hydralazin och isosorbiddinitrat (ISDN) i kombination är reserverad för patienter som har visat oförmåga att tolerera en ACE-hämmare eller ARB. I en nyligen genomförd studie med en kohort av afroamerikanska patienter med symtomatisk NYHA III eller IV hjärtsvikt ledde tillsatsen av hydralazin och ISDN-kombination till standardterapi (dvs ACE-hämmare, diuretikum och beta-blockerare) till en 43% förbättring av överlevnaden och en 33% minskning av risken för den första sjukhusvistelsen jämfört med placebo.17 i teorin kan hydralazin-och ISDN-kombinationen förbättra biotillgängligheten för kväveoxid.2 kombinationen ISDN och hydralazin (BiDil) är FDA-godkänd endast för afroamerikaner som tilläggsbehandling till standard hjärtsviktsterapi.18 hydralazin är en arteriol vasodilator, som verkar för att minska efterbelastningen, medan ISDN är en venös vasodilator, som verkar för att minska förbelastningen. Denna kombination av vasodilatatorer föredras inte över ACE-hämmare eller ARB, eftersom det kan ha oacceptabla biverkningar som huvudvärk eller yrsel och efterlevnadsproblem som missade doser, men det kan användas som en tilläggsbehandling för den afroamerikanska befolkningen.2
alternativa läkemedel: hagtornsblad med blommor, även känt som Crataegus-extrakt, har förespråkats för mild hjärtsvikt (NYHA II). Genom in vitro-studier har hagtornsblad visat positiva inotropa effekter, vasodilaterande egenskaper och ökat koronärt blodflöde. Studier har visat förbättring av subjektiva symtom hos patienter med mild hjärtsvikt. På grund av de digitalisliknande effekterna bör patienter som tar både Crataegus-extrakt och digitalis övervakas noggrant. Biverkningar rapporterade var gastrointestinala symtom, hjärtklappning, bröstsmärta och svimmelhet.19,20
en annan alternativ medicin som har använts vid behandling av hjärtsvikt är coenyzme Q10, ett fettlösligt vitamin. Vissa studier visade att koenzym Q10 ledde till förbättring av frekvensen av sjukhusvistelser, andfåddhet och ödem.21 En randomiserad, dubbelblind, placebokontrollerad studie visade emellertid ingen skillnad mellan coenyzme Q10 och placebo i LVEF, träningstolerans eller maximal syreförbrukning hos patienter med hjärtsvikt.22 dokumenterade biverkningar av koenzym Q10 var gastrointestinalt obehag, hypoglykemi och hypotoni.21 kliniska kontrollerade studier av Crataegus extrakt och coenyzme Q10 pågår för att utvärdera effekt och säkerhet vid behandling av hjärtsvikt.20,21
skadliga läkemedel vid hjärtsvikt
flera klasser av läkemedel kan förvärra hjärtsvikt och bör undvikas. Antiarytmiska medel, förutom amiodaron eller dofetilid, kan orsaka en kardiodepressiv och proarytmisk effekt på hjärtat, vilket leder till akut dekompensation.1,2 första generationens kalciumkanalblockerare har associerats med ökade kardiovaskulära händelser och försämring av hjärtsvikt. De nyare, långverkande kalciumkanalblockerare amlodipin och felodipin verkar vara säkra, men inga studier har visat en statistiskt signifikant minskning av mortaliteten.2,8,23 tiazolidindionerna har associerats med viktökning och vätskeretention, vilket möjligen leder till hjärtsvikt eller utfällning av akut hjärtsvikt. Emellertid är ödem mer sannolikt att uppstå när tiazolidindioner används i kombination med insulinbehandling.24,25 således rekommenderas inte tiazolidindioner till patienter med diabetes mellitus och NYHA klass III eller IV hjärtsvikt.25-27 NSAID orsakar natriumretention och perifer vasokonstriktion, vilket utlöser en akut hjärtsvikt. Dessutom minskar de effekten och ökar risken för toxicitet från ACE-hämmare och diuretika. Det finns möjlighet till läkemedelsinteraktion när aspirin används i kombination med ACE-hämmare, men det är fortfarande kontroversiellt och kräver ytterligare studier.2
apotekarens Roll
en förståelse för fördelarna med läkemedelsbehandling vid hjärtsvikt kan leda till optimal läkemedelsvård. Apotekare kan hjälpa patienter att identifiera och lindra högriskbeteenden som rökning, alkoholkonsumtion och olaglig och skadlig OTC-droganvändning. Dessutom måste apotekare övervaka patienter för sjukdomstillståndsprogression, inklusive tecken och symtom på hjärtsvikt, och uppmuntra patienter att kartlägga sin vikt.
att uppmuntra patienter att följa kostbegränsningar, träningsriktlinjer och läkemedelsregimer för hjärtsvikt bör vara en apotekares prioritet. Icke-adherens till terapeutiska läkemedel har associerats med en ökning av dödligheten och kan relateras till negativa biverkningar av läkemedel. Apotekare bör övervaka och uppmuntra patienter att följa sina mediciner för att minska dödligheten. Genom att övervaka och utbilda patienter och annan vårdpersonal om läkemedelsrelaterade biverkningar kan apotekare bidra till att öka läkemedelsöverensstämmelsen. Dessutom måste apotekare vara medvetna om alternativ till läkemedel som ACE-hämmare och diskutera med andra vårdgivare fördelarna med dödlighet i samband med dem för att ge optimal läkemedelsvård och minska risken för dödlighet.
patienter och vårdgivare kanske inte är medvetna om sambandet mellan vanliga mediciner och förvärringar av hjärtsvikt. Eftersom vissa vanliga OTC-läkemedel, inklusive NSAID, är kontraindicerade hos patienter med hjärtsvikt, är det en annan viktig roll för apotekare att utbilda patienten om varför han eller hon inte ska ta dessa läkemedel. Apotekare måste övervaka patienter för och samråda med vårdgivare och patienter om skadliga läkemedels-och läkemedelssjukdomsinteraktioner som kan leda till sjukhusvistelse.
1. Han är en av de mest kända i världen. Farmakologisk behandling för patienter med kronisk hjärtsvikt och nedsatt systolisk funktion: granskning av försök och praktiska överväganden. Am J Cardiol. 2003; 91 (suppl): 18F-40F.
2. Hunt SA, Abraham WT, Chin MH, et al. ACC / AHA 2005 riktlinjeuppdatering för diagnos och hantering av kroniskt hjärtsvikt hos vuxna: en rapport från American College of Cardiology/American Heart Association task Force on Practice Guidelines (Writing Committee för att uppdatera 2001-riktlinjerna för utvärdering och hantering av hjärtsvikt). American College of Cardiology webbplats. Finns på: www.acc.org/clinical/guidelines/failure//index.pdf.
3. Francis GS, Gassler JP, Sonnenblick EH. Patofysiologi och diagnos av hjärtsvikt. I: Fuster V, et al, Red. Hurst är hjärtat. 10: e upplagan. New York, NY: McGraw-Hill; 2001: 655-686.
4. Dei Cas L, Metra M, Nodari S, et al. Förebyggande och hantering av kroniskt hjärtsvikt hos patienter i riskzonen. Am J Cardiol. 2003; 91 (suppl): 10F-17F.
5. Chobanian av, Bakris GL, Svart HR, et al. Sjunde rapporten från gemensamma nationella Utskottet för förebyggande, upptäckt, utvärdering och behandling av högt blodtryck. Blodtryck. 2003;42:1206-1252.
6. Frigerio M, Oliva F, Turazza FM, Bonow RO. Förebyggande och hantering av kroniskt hjärtsvikt vid hantering av asymptomatiska patienter. Am J Cardiol. 2003; 91 (suppl): 4F-9F.
7. Colonna P, Sorino M, D ’ Agostino C, et al. Nonfarmakologisk vård av hjärtsvikt: rådgivning, kostbegränsning, rehabilitering, behandling av sömnapnea och ultrafiltrering. Am J Cardiol. 2003; 91 (suppl): 41F-50F.
8. McConaghy JR, Smith Sr. poliklinisk behandling av systolisk hjärtsvikt. Am Fam Läkare. 2004;70:2157-2164.
9. Unga JB, Dunlap mig, Pfeffer MA, et al. Dödlighet och morbiditetsreduktion med candesartan hos patienter med kronisk hjärtsvikt och systolisk dysfunktion i vänster ventrikel: resultat av CHARM-studierna med låg vänster ventrikulär ejektionsfraktion. Omsättning. 2004;110:2618-2626.
10. Cohn JN, Tognoni G. En randomiserad studie av angiotensinreceptorblockeraren valsartan vid kronisk hjärtsvikt. N Engl J Med. 2001;345:1667-1675.
11. Poole-Wilson PA, Swedbery K, Cleland JG, et al. Jämförelse av karvedilol och metoprolol på kliniska resultat hos patienter med kroniskt hjärtsvikt i carvedilol eller metoprolol European trial (COMET): randomiserad kontrollerad studie. Lancet. 2003;362:7-13.
12. Pitt B, Zannad F, Remme WJ, et al. Effekten av spironolakton på sjuklighet och dödlighet hos patienter med svår hjärtsvikt. N Engl J Med. 1999;341:709-717.
13. Pitt B, Remme W, Zannad F, et al. Eplerenon, en selektiv aldosteronblockerare, hos patienter med vänster ventrikulär dysfunktion efter hjärtinfarkt. N Engl J Med. 2003;348:1309-1321.
14. Aldactone . Chicago, IL: Pharmacia Corporation; juli 2003.
15. Ahmed A, rik MW, kärlek TE, et al. Digoxin och minskning av dödlighet och sjukhusvistelse vid hjärtsvikt: en omfattande post hoc-analys av DIG-försöket. Eur Hjärta J. 2006; 27: 178-186.
16. Digitalis Investigation Group. Effekten av digoxin på dödlighet och sjuklighet hos patienter med hjärtsvikt. N Engl J Med. 1997;336:525-533.
17. Taylor AL, Ziesche S, Yancy C, et al. Kombination av isosorbiddinitrat och hydralazin hos svarta med hjärtsvikt. N Engl J Med. 2004;351:2049-2057.
18. BiDil . Lexington, MA: Nitromed Inc.; Augusti 2005.
19. De Smet PA. Naturläkemedel. N Engl J Med. 2002;347:2045-2056.
20. Holubarsch CJ, Colucci WS, Meinertz T, et al. Överlevnad och prognos: undersökning av Crataegus extrakt WS 1442 i hjärtsvikt (SPICE) – motivering, studiedesign och studieprotokoll. Eur J Hjärta Misslyckas. 2000;2:431-437.
21. Bonadkar RA, Guarneri E. koenzym Q10. Am Fam Läkare. 2005;72:1065-1070.
22. Hatta M, Alexander BS, Krichten CM, et al. Effekten av coenyzme Q10 hos patienter med hjärtsvikt. Ann Intern Med. 2000;132:636-640.
23. De Vries RJM, van Veldhuisen DJ, Dunselman PHJM. Effekt och säkerhet för kalciumkanalblockerare vid hjärtsvikt: fokusera på de senaste studierna med andra generationens dihydropyridiner. Am Hjärta J. 2000; 139: 185-194.
24. Delea TE, Edelsberg JS, Hagiwara M, et al. Användning av tiazolidindioner och risk för hjärtsvikt hos personer med typ 2-diabetes. Diabetes Vård. 2003;26:2983-2989.
25. Hollenberg NK. Överväganden för hantering av flytande dynamiska problem associerade med tiazolidindioner. Am J Med. 2003; 115: 111S-115S.
26. Avandia . Forskning Triangle Park, NC: GlaxoSmithKline; augusti 2005.
27. Actos . Lincolnshire, IL: Takeda Pharmaceutical American Inc.; Augusti 2004.
för att kommentera den här artikeln, kontakta [email protected].