US Pharm. 2006;7:58-68.A insuficiência cardíaca é um grande problema de saúde nos Estados Unidos. Aproximadamente cinco milhões de pessoas têm insuficiência cardíaca, e 550.000 pacientes são diagnosticados com insuficiência cardíaca a cada ano.A insuficiência cardíaca 1,2 é geralmente caracterizada como uma doença dos idosos; aproximadamente 80% dos pacientes hospitalizados com insuficiência cardíaca têm mais de 65 anos. Assim, espera-se que a incidência de insuficiência cardíaca cresça à medida que a população envelhece.2 hospitalizações relacionadas com insuficiência cardíaca aumentaram cerca de 25%, para mais de um milhão, entre 1990 e 1999. Em 2001, a insuficiência cardíaca causou 53.000 mortes. As mortes relacionadas com a insuficiência cardíaca aumentaram nos últimos anos, o que pode ser atribuído a um aumento na sobrevivência devido a acontecimentos cardiovasculares anteriores.
a insuficiência cardíaca é uma síndrome clínica na qual ocorrem alterações funcionais ou estruturais no coração, resultando em sintomas clínicos tais como dispneia, fadiga, tolerância limitada ao exercício, congestão pulmonar e edema periférico.1-3 muitos factores de risco conhecidos, tais como doença arterial coronária (CAD), diabetes, obesidade, hipertensão e história familiar de cardiomiopatias, estão associados ao início e progressão para insuficiência cardíaca (Tabela 1).Além disso, a doença cardíaca valvular é ainda uma causa comum de insuficiência cardíaca. A hipertensão precede a insuficiência cardíaca em aproximadamente 90% do tempo e aumenta o risco de insuficiência cardíaca para três vezes.5 CAD é a causa mais comum de insuficiência cardíaca sistólica. O enfarte do miocárdio (em) é responsável por insuficiência cardíaca sistólica em quase 70% dos doentes. Etiologias adicionais associadas à disfunção sistólica e à insuficiência cardíaca incluem cardiomiopatias dilatadas e hipertrofia ventricular.2,4

Fisiopatologia
Sistólica e insuficiência cardíaca está associada com comprometimento da contratilidade ventricular esquerda que resulta ineficiente, o débito cardíaco, especialmente durante o esforço. A insuficiência cardíaca geralmente começa com alguma lesão ou estresse no miocárdio que resulta em uma mudança na estrutura do coração; isto é conhecido como remodelação cardíaca. A remodelação cardíaca precede o início dos sintomas por meses ou mesmo anos. À medida que a dilatação muda o ventrículo para uma forma mais esférica, as tensões hemodinâmicas começam a adicionar tensão nas paredes do ventrículo em falência, levando à diminuição da função mecânica e aumento do fluxo regurgitante através da válvula mitral.1-3
o sistema neurohormonal tem um papel activo na aceleração da remodelação cardíaca. Os doentes com insuficiência cardíaca apresentam níveis aumentados de norepinefrina, angiotensina II, aldosterona, endotelina, vasopressina e citoquinas. A activação do sistema renina-angiotensina-aldosterona aumenta a vasoconstrição periférica, resultando num aumento da carga e remodelação cardíaca. Além disso, a ativação do sistema nervoso simpático provoca taquicardia, levando ao aumento da demanda de oxigênio do miocárdio. Aumento da demanda de oxigênio cardíaco sem alterações na oferta pode causar aumento da isquemia do miocárdio e remodelação cardíaca. As neurohormonas podem exercer efeitos cardiotóxicos nas células, o que pode alterar ainda mais a arquitetura e o desempenho do coração.2
apresentação clínica
insuficiência cardíaca sistólica é uma síndrome diagnosticada com base em dados recolhidos de uma história completa de doentes, incluindo uma avaliação da sintomatologia e achados físicos. A maioria dos pacientes apresenta-se de uma de três maneiras: com diminuição da tolerância ao exercício, com retenção de fluidos, ou sem sintomas.26 dispneia em esforço e falta de ar são os sintomas cardinais da insuficiência cardíaca. Após exame físico, edema periférico, congestão pulmonar, ou ambos os sintomas podem estar presentes.2
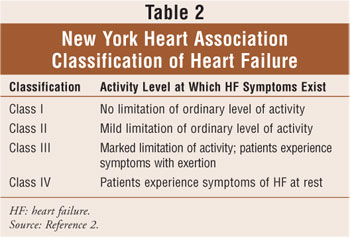
Classificação de insuficiência cardíaca é baseado na combinação do American College of Cardiology/American Heart Association quatro estágios de insuficiência cardíaca (Tabela 1), que variam de risco para disfunção cardíaca (fase a) a insuficiência cardíaca refratária (fase D), e na New York Heart Association (NYHA) diretrizes.2,6 a classificação NYHA é o método mais utilizado para quantificar o grau de limitação funcional imposto pela insuficiência cardíaca (Tabela 2). No geral, a classificação funcional da insuficiência cardíaca tende a diminuir ao longo do tempo devido à progressão da remodelação cardíaca.2
O único mais útil de diagnóstico é o teste abrangente bidimensional ecocardiograma, que é usado junto com Doppler de fluxo estudos para determinar se há anormalidades estruturais e funcionais no coração. O ecocardiograma transorácico (TTE) é um estudo ultrassom não invasivo que produz imagens do coração usando ondas sonoras. Fornece informações sobre a estimativa da fração de ejeção ventricular esquerda( LVEF), dimensões e volumes ventriculares, volumes de paredes, geometria da câmara cardíaca e movimento regional da parede. Em doentes com insuficiência cardíaca sistólica, a FEVE é geralmente inferior a 40%.Outros estudos utilizados em conjunto com a TTE para avaliar a etiologia, gravidade e potenciais efeitos do tratamento relacionados com o fármaco na insuficiência cardíaca incluem radiografia torácica basal, electrocardiografia com 12 condutores e medidas do peptídeo natriurético cerebral, electrólitos séricos e função renal. Estes estudos são importantes porque os profissionais de saúde podem utilizá-los como base para determinar se um doente sofreu uma alteração no estado clínico.2,6
GESTÃO DE INSUFICIÊNCIA CARDÍACA SISTÓLICA
Nonpharmacologic
Controlando os fatores de risco como hipertensão arterial, diabetes mellitus, dyslipidemias, aterosclerótica vascular doenças e distúrbios da tireóide pode retardar a progressão da insuficiência cardíaca e remodelação cardíaca.2, 4,6 doentes com insuficiência cardíaca devem receber as vacinas contra a gripe e pneumocócica para reduzir o risco de co-morbilidades, tais como infecções respiratórias.2 o factor de risco modificável mais significativo consistiria em comportamentos de alto risco como o tabagismo, o álcool e o consumo ilícito de drogas.2,7
restrição de sódio (?2 gramas / dia) ajuda na redução da sobrecarga de volume e pode diminuir o uso de diuréticos. Além disso, a pesagem diária permite que os doentes avaliem o estado do volume, no qual se pode basear o ajuste diurético da dose. Contudo, nenhum estudo examinou o efeito da restrição dietética de sódio na morbilidade ou mortalidade.7. 8 a actividade física demonstrou diminuir a mortalidade e hospitalizações em doentes com insuficiência cardíaca estável. A restrição do exercício promove o descondicionamento físico, o que pode contribuir para a intolerância ao exercício de um paciente. Por último, o cumprimento do regime de dieta e medicação terapêutica tem um papel significativo na prevenção de hospitalizações agudas.2,7
Farmacológico
a Maioria dos pacientes com insuficiência cardíaca são gerenciados com um padrão de combinação de três regime de medicação: um loop diurético, uma enzima conversora de angiotensina (ACE) inibidor ou um bloqueador do receptor da angiotensina II (ARB), e um beta-bloqueador dos receptores adrenérgicos.1,2 diuréticos são o principal suporte para a redução dos sintomas de sobrecarga de volume na insuficiência cardíaca, enquanto inibidores da ECA, ARBs e beta-bloqueadores têm mostrado reduzir a morbilidade e mortalidade.Os antagonistas da aldosterona estão indicados como terapêutica adjuvante em doentes com insuficiência cardíaca sintomática das classes III ou IV da NYHA ou após enfarte do miocárdio agudo precoce em doentes com função ventricular esquerda reduzida e evidência clínica de insuficiência cardíaca. Se os doentes continuarem a ser sintomáticos, a digoxina pode ser adicionada ao regime de medicação padrão para reduzir os sintomas, diminuir as hospitalizações e aumentar a tolerância ao exercício. Os medicamentos utilizados no tratamento da insuficiência cardíaca são discutidos na Tabela 3. As modificações no estilo de vida e as terapias para a insuficiência cardíaca sistólica são concebidas para reduzir a morbilidade e a mortalidade, prevenir a progressão da remodelação Cardíaca e melhorar a qualidade de vida dos pacientes.2
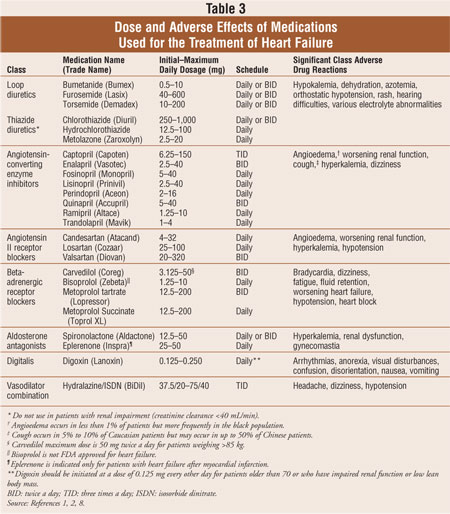
Diuréticos:O tratamento sintomático da sobrecarga de volume na insuficiência cardíaca, os diuréticos diminuem a retenção de fluidos que causa congestão pulmonar, edema periférico, distensão venosa jugular e/ou aumento do peso corporal. Os diuréticos da ansa que actuam na ansa de Henle aumentam a excreção de sódio sérico em 20% a 25%, aumentam a eliminação de água livre e mantêm a sua eficácia em doentes com insuficiência renal.1, 2 em contraste, os diuréticos tiazídicos reduzem a excreção de sódio em 5% a 10%, melhoram a eliminação de água livre e perdem a sua eficácia em doentes com doença renal crónica (depuração da creatinina <40 mL/min). Os diuréticos da ansa são os agentes preferidos para o tratamento da insuficiência cardíaca, mas as tiazidas podem ser usadas em doentes com retenção ligeira de fluidos e hipertensão. Recomenda-se a utilização de diuréticos, bem como inibidores da ECA e beta-bloqueadores em todos os doentes com insuficiência cardíaca em Estadio C.Estudos demonstraram que os diuréticos melhoram a função cardíaca, os sintomas e a intolerância ao exercício em doentes com insuficiência cardíaca. No entanto, os efeitos a longo prazo dos diuréticos sobre a mortalidade são desconhecidos.Inibidores da ECA: os inibidores da ECA reduzem a actividade do sistema renina-angiotensina-aldosterona, bloqueando a conversão da angiotensina I em angiotensina II, impedindo a vasoconstrição induzida pela angiotensina II. Eles também inibem a libertação de aldosterona, levando a uma diminuição na retenção de sódio e fluidos. Estes efeitos combinados reduzem a pré-carga e a pós-carga e atrasam a progressão da remodelação cardíaca.Os inibidores da ECA 1,2 podem também ter actividade adicional com a produção de quininas potenciadas e de prostaglandinas mediadas pela cinina.2 em mais de 30 ensaios clínicos controlados que avaliaram a eficácia dos inibidores da ECA demonstraram que os inibidores da ECA reduzem o risco de morte e o risco combinado de morte e hospitalizações. Todos os doentes com insuficiência cardíaca sistólica ventricular esquerda devem receber um inibidor da ECA, a menos que esteja contra-indicado (angioedema, estenose bilateral da artéria renal, potássio sérico >5, 5 mEq/L, gravidez, hipotensão sintomática ou insuficiência renal instável). Os inibidores da ECA devem ser iniciados em doses baixas e titulados lentamente com base na tolerabilidade dos efeitos adversos.1,2,8
ARBs: em comparação com os ensaios com inibidores da ECA, menos ensaios clínicos estudaram a utilização de ARBs em doentes com insuficiência cardíaca. ; assim, estes agentes são reservados a doentes com intolerância demonstrada aos inibidores da ECA. As ARBs bloqueiam selectivamente a angiotensina II ligando-se ao receptor da angiotensina. As ar reduzem a gravidade das reacções adversas da cinina, tais como tosse e angioedema, embora tenha sido notificado angioedema com estes fármacos. A adição de uma ARB ao tratamento padrão, incluindo um inibidor da ECA, pode reduzir o tamanho do ventrículo esquerdo e o número de hospitalizações, mas a evidência é insuficiente na redução da mortalidade.Um estudo demonstrou que o candesartan adicionado a um inibidor da ECA reduziu as mortes cardiovasculares.No entanto, outro estudo de valsartan em doentes com insuficiência cardíaca Emand demonstrou não haver qualquer benefício com o valsartan e um inibidor da ECA administrados em conjunto comparativamente a um inibidor da ECA isolado.Não é recomendada a prescrição de uma combinação de inibidores da ECA, ARBs e antagonistas da aldosterona devido ao risco de hipercaliemia. As ARBs continuam a ser uma alternativa aos inibidores da ECA no tratamento da insuficiência cardíaca.2
bloqueadores dos receptores Beta-adrenérgicos: três tipos de beta-bloqueadores demonstraram reduzir a mortalidade: o metoprolol e o bisoprolol de libertação prolongada, que bloqueiam selectivamente os receptores beta-1, e o carvedilol, que bloqueia os receptores alfa-1, beta-1 e beta-2.1,2,8 em comparação, um estudo demonstrou que o metoprolol de acção curta teve menos efeito em comparação com o carvedilol, mas a dose de metoprolol utilizada foi inferior à dose alvo recomendada.Para além da terapêutica padrão, os beta-bloqueadores demonstraram uma redução combinada na morte e hospitalização por insuficiência cardíaca. Os Beta-bloqueadores inibem os efeitos adversos do sistema nervoso simpático, superando os efeitos inotrópicos negativos.Globalmente, os beta-bloqueadores devem ser iniciados em doses muito baixas, titulados lentamente num mínimo de duas semanas e não abruptamente retirados, devido ao risco de agravamento da insuficiência cardíaca e descompensação aguda.Antagonistas da aldosterona: os antagonistas da aldosterona bloqueiam o receptor da aldosterona no túbulo distal do nefron, resultando na retenção de potássio, excreção de sódio e diurese ligeira. Os antagonistas da aldosterona são recomendados em doentes com insuficiência cardíaca moderadamente grave ou grave e descompensação recente ou em doentes com disfunção ventricular esquerda pouco tempo após um enfarte do miocárdio.Quando se adicionou uma dose baixa de espironolactona a um inibidor da ECA em doentes com insuficiência cardíaca das classes III e IV da NYHA, os doentes apresentaram uma redução de 30% na mortalidade por todas as causas.Outro estudo demonstrou que a eplerenona conduziu a uma redução da mortalidade em doentes com FEVE inferior a 40% no período de 14 dias após a EM, embora não existam dados sobre a utilização da eplerenona no tratamento da insuficiência cardíaca relacionada com outras causas que não a em.O factor limitante mais proeminente dos antagonistas da aldosterona é a hipercaliemia potencialmente fatal.A hipercaliemia aumenta progressivamente quando a creatinina sérica excede 1, 6 mg/dL, embora os estudos tenham examinado os antagonistas da aldosterona em doentes com níveis de creatinina sérica de 2, 0 a 2, 5 mg/dL. Adicionalmente, os antagonistas da aldosterona devem ser evitados em doentes com potássio sérico superior a 5, 0 mEq por litro.2
digoxina: a digoxina é um glicosídeo cardíaco que actua para aumentar a contractilidade cardíaca inibindo a bomba trifosfatase sódio-potássio( ATPase), aumentando assim o cálcio intracelular. A digoxina é recomendado para o controle sintomático em pacientes com leve a moderada, insuficiência cardíaca classes NYHA II ou III.2 Em uma análise post hoc, digoxina sérica entre 0,5 a 0,9 ng/mL diminuição de internações; no entanto, concentrações superiores a 1 ng/mL foram associados com uma tendência de aumento da mortalidade, em comparação com o placebo.Embora os estudos não tenham demonstrado que a digoxina reduz a mortalidade, este agente pode melhorar os sintomas e a intolerância ao exercício, reduzir as hospitalizações e melhorar a qualidade de vida global.Combinação Vasodilatadora: A recomendação de associação de hidralazina e dinitrato de isosorbido (RDIS) está reservada a doentes que tenham demonstrado incapacidade para tolerar um inibidor da ECA ou Arab. No entanto, num ensaio recente envolvendo uma coorte de doentes afro-americanos com insuficiência cardíaca sintomática NYHA III ou IV, a adição da combinação hidralazina e RDIS à terapêutica padrão (isto é, inibidor da ECA, diurético e beta-bloqueador) conduziu a uma melhoria de 43% na sobrevivência e a uma redução de 33% no risco da primeira hospitalização versus placebo.Em teoria, a combinação hidralazina e RDIS pode aumentar a biodisponibilidade do óxido nítrico.2 a associação ISDN e hidralazina (bidil) é aprovada pelo FDA apenas para afro-americanos como terapia adjuvante à terapia padrão de insuficiência cardíaca.18 hidralazina é um vasodilatador arteriole, que atua para diminuir a carga pós-carregada, enquanto ISDN é um vasodilatador venoso, que atua para diminuir a pré-carga. Esta combinação de vasodilatadores não é preferível a inibidores da ECA ou Arabs, uma vez que pode ter efeitos adversos intoleráveis, tais como cefaleias ou tonturas e problemas de conformidade, tais como doses em falta, mas pode ser usado como uma terapia adjuvante para a população afro-americana.2
medicamentos alternativos: folhas de espinheiro com flores, também conhecidas como extrato de Crataegus, têm sido defendidas para insuficiência cardíaca ligeira (NYHA II). Através de estudos in vitro, as folhas de hawthorn demonstraram efeitos inotrópicos positivos, propriedades vasodilatadoras e aumento do fluxo sanguíneo coronário. Os estudos demonstraram melhoria nos sintomas subjectivos em doentes com insuficiência cardíaca ligeira. Devido aos efeitos do tipo digitálico, os doentes que tomam tanto o extracto de Crataegus como o de digitalis devem ser cuidadosamente monitorizados. Os efeitos secundários notificados foram sintomas gastrointestinais, palpitações, dor torácica e vertigens.19,20
outro medicamento alternativo que foi utilizado no tratamento da insuficiência cardíaca é coenyzme Q10, uma vitamina lipossolúvel. Alguns estudos demonstraram que a coenzima Q10 levou a uma melhoria na frequência de hospitalizações, dispneia e edema.Contudo, um ensaio aleatorizado, em dupla ocultação, controlado com placebo, demonstrou não haver diferença entre coenyzme Q10 e placebo na FEVE, tolerância ao exercício ou consumo de oxigénio máximo em doentes com insuficiência cardíaca.Os efeitos adversos documentados da coenzima Q10 foram desconforto gastrointestinal, hipoglicemia e hipotensão.Estão em curso ensaios clínicos controlados de extracto de Crataegus e coenyzme Q10 para avaliar a eficácia e segurança no tratamento da insuficiência cardíaca.20, 21
medicamentos prejudiciais na insuficiência cardíaca
várias classes de medicamentos podem exacerbar a insuficiência cardíaca e devem ser evitados. Os agentes antiarrítmicos, excepto a amiodarona ou a dofetilida, podem causar um efeito cardiodepressor e proarrítmico no coração, conduzindo a uma descompensação aguda.Os bloqueadores dos canais de cálcio de primeira geração foram associados a acontecimentos cardiovasculares aumentados e ao agravamento da insuficiência cardíaca. Os novos bloqueadores dos canais de cálcio de longa duração de Acção amlodipina e felodipina parecem ser seguros, mas nenhum estudo demonstrou uma redução estatisticamente significativa da mortalidade.2, 823 as tiazolidinedionas foram associadas ao aumento de peso e à retenção de líquidos, conduzindo possivelmente a insuficiência cardíaca ou precipitando uma exacerbação aguda da insuficiência cardíaca. No entanto, é mais provável a ocorrência de edema quando as tiazolidinedionas são utilizadas em combinação com a terapêutica com insulina.Assim, as tiazolidinedionas não são recomendadas em doentes com diabetes mellitus e insuficiência cardíaca das classes III ou IV da NYHA.25-27 Os AINEs causam retenção de sódio e vasoconstrição periférica, precipitando uma exacerbação aguda da insuficiência cardíaca. Além disso, diminuem a eficácia e aumentam o risco de toxicidade dos inibidores ECA e dos diuréticos. Existe a possibilidade de uma interacção medicamentosa quando a aspirina é usada em combinação com inibidores da ECA, mas continua a ser controversa e requer um estudo mais aprofundado.2
o papel do farmacêutico
uma compreensão dos benefícios da terapêutica medicamentosa na insuficiência cardíaca pode levar a um tratamento farmacêutico óptimo. Os farmacêuticos podem ajudar os pacientes a identificar e aliviar comportamentos de alto risco como o tabagismo, o consumo de álcool e o consumo ilícito e prejudicial de drogas OTC. Além disso, os farmacêuticos precisam monitorar os pacientes para a progressão do estado da doença, incluindo Sinais e sintomas de insuficiência cardíaca, e incentivar os pacientes a mapear o seu peso.
encorajar os doentes a aderirem a restrições dietéticas, orientações de exercício e regimes de medicação para insuficiência cardíaca deve ser uma prioridade do farmacêutico. A não-referência a medicamentos terapêuticos tem sido associada a um aumento na mortalidade e pode estar relacionada a efeitos colaterais adversos de medicamentos. Os farmacêuticos devem monitorizar e encorajar os doentes a estarem em conformidade com os seus medicamentos para reduzir a mortalidade. Ao monitorar e educar pacientes e outros profissionais de saúde sobre os efeitos adversos relacionados com drogas, os farmacêuticos podem ajudar a aumentar a conformidade com os medicamentos. Além disso, os farmacêuticos precisam estar cientes de alternativas a medicamentos como inibidores da ECA e discutir com outros prestadores de cuidados de saúde os benefícios na mortalidade associados a eles, a fim de fornecer o melhor cuidado farmacêutico e reduzir o risco de mortalidade.Os doentes e os prestadores de cuidados de saúde podem não estar cientes da associação entre medicamentos comuns e exacerbações de insuficiência cardíaca. Uma vez que alguns medicamentos comuns OTC, incluindo AINEs, estão contra-indicados em pacientes com insuficiência cardíaca, educar o paciente sobre por que ele ou ela não deve tomar estes medicamentos é outro papel vital para os farmacêuticos. Os farmacêuticos precisam monitorar os pacientes para e consultar com prestadores de cuidados de saúde e pacientes sobre as interações drogas-drogas prejudiciais e doenças que podem resultar em hospitalização.
1. Klein L, O’Connor CM, Gattis WA, et al. Terapêutica farmacológica para doentes com insuficiência cardíaca crónica e redução da função sistólica: revisão de ensaios e considerações práticas. Sou O J. Cardiol. 2003; 91(suppl): 18F-40F.
2. Hunt SA, Abraham WT, Chin MH, et al. ACC/AHA 2005 guideline update for the diagnosis and management of chronic heart failure in the adult: a report of the American College of Cardiology / American Heart Association Task Force on Practice Guidelines (Writing Committee to Update the 2001 Guidelines for the Evaluation and Management of Heart Failure). Site da faculdade americana de Cardiologia. Disponível em: www.acc.org/clinical/guidelines/failure//index.pdf
3. Francis GS, Gassler JP, Sonnenblick EH. Fisiopatologia e diagnóstico de insuficiência cardíaca. In: Fuster V, et al, eds. O Hurst é o coração. 10th ed. New York, NY: McGraw-Hill; 2001:655-686.
4. Dei Cas L, Metra M, Nodari S, et al. Prevenção e tratamento da insuficiência cardíaca crónica em doentes de risco. Sou O J. Cardiol. 2003; 91(suppl): 10F-17F.
5. Chobanian AV, Bakris GL, Black HR, et al. Sétimo relatório da Comissão Nacional mista para a prevenção, detecção, avaliação e tratamento da pressão arterial elevada. Hipertensao. 2003;42:1206-1252.
6. Frigerio M, Oliva F, Turazza FM, Bonow RO. Prevenção e tratamento da insuficiência cardíaca crónica no tratamento de doentes assintomáticos. Sou O J. Cardiol. 2003; 91(suppl): 4F-9F.
7. Colonna P, Sorino M, D’Agostino C, et al. Cuidados não farmacológicos de insuficiência cardíaca: aconselhamento, restrição dietética, reabilitação, tratamento da apneia do sono e ultrafiltração. Sou O J. Cardiol. 2003; 91(suppl): 41F-50F.
8. McConaghy JR, Smith SR tratamento ambulatório de insuficiência cardíaca sistólica. Sou Médico Da Família. 2004;70:2157-2164.
9. Young JB, Dunlap ME, Pfeffer MA, et al. Mortalidade e redução da morbilidade com candesartan em doentes com insuficiência cardíaca crónica e disfunção sistólica ventricular esquerda: resultados dos ensaios com a fracção de ejecção ventricular baixa-esquerda. Circulacao. 2004;110:2618-2626.
10. Cohn JN, Tognoni G. um ensaio aleatorizado do bloqueador dos receptores da angiotensina valsartan na insuficiência cardíaca crónica. N Engl J Med. 2001;345:1667-1675.
11. Poole-Wilson PA, Swedbery K, Cleland JG, et al. Comparação de carvedilol e metoprolol nos resultados clínicos em doentes com insuficiência cardíaca crónica no ensaio Europeu carvedilol ou metoprolol (COMET): ensaio controlado aleatorizado. Lanceta. 2003;362:7-13.
12. Pitt B, Zannad F, Remme WJ, et al. O efeito da espironolactona na morbilidade e mortalidade em doentes com insuficiência cardíaca grave. N Engl J Med. 1999;341:709-717.
13. Pitt B, Remme W, Zannad F, et al. A eplerenona, um bloqueador selectivo da aldosterona, em doentes com disfunção ventricular esquerda após enfarte do miocárdio. N Engl J Med. 2003;348:1309-1321.
14. Aldactone . Chicago, IL: Pharmacia Corporation; July 2003.
15. Ahmed a, rich MW, Love TE, et al. Digoxina e redução da mortalidade e hospitalização na insuficiência cardíaca: uma análise pós-hoc abrangente do ensaio Digg. Eur Heart J. 2006; 27: 178-186.
16. O Grupo De Investigação Digitalis. O efeito da digoxina na mortalidade e morbilidade em doentes com insuficiência cardíaca. N Engl J Med. 1997;336:525-533.
17. Taylor AL, Ziesche S, Yancy C, et al. Combinação de dinitrato de isossorbido e hidralazina em negros com insuficiência cardíaca. N Engl J Med. 2004;351:2049-2057.
18. BiDil . Lexington, mãe.: Nitromed Inc.; Agosto de 2005.
19. De Smet PA. Remedio. N Engl J Med. 2002;347:2045-2056.
20. Holubarsch CJ, Colucci ws, Meinertz T, et al. Survival and prognosis: investigation of Crataegus Extract WS 1442 in congestive heart failure (SPICE)–rationale, study design, and study protocol. O Coração Falha. 2000;2:431-437.
21. Bonadkar RA, Guarneri E. Coenzyme Q10. Sou Médico Da Família. 2005;72:1065-1070.
22. Khatta M, Alexander BS, Krichten CM, et al. O efeito da coenyzme Q10 em doentes com insuficiência cardíaca congestiva. Ann Intern Med. 2000;132:636-640.
23. De Vries RJM, Van Veldhuisen DJ, Dunselman PHJM. Eficácia e segurança dos bloqueadores dos canais de cálcio na insuficiência cardíaca: foco em ensaios recentes com dihidropiridinas de segunda geração. Am Heart J. 2000; 139: 185-194.
24. Delea TE, Edelsberg JS, Hagiwara M, et al. Utilização de tiazolidinedionas e risco de insuficiência cardíaca em doentes com diabetes tipo 2. Cuidados Com A Diabetes. 2003;26:2983-2989.
25. Hollenberg NK. Considerações relativas ao tratamento das questões dinâmicas dos fluidos associadas às tiazolidinedionas. Am J Med. 2003; 115: 111S-115S.
26. Avandia . Research Triangle Park, NC: GlaxoSmithKline; agosto de 2005.
27. Acto . Lincolnshire, IL: Takeda Pharmaceutical American Inc.; Agosto de 2004.Para comentar este artigo, contacte: [email protected]