Úvod
Pooperační dehiscence rány (PWD) je vážná komplikace, s incidencí 0,4%-3.5%,1-8, které sdružuje vysoké míry komplikací a mortality.3-9 navzdory pokrokům v anestezii a perioperační péči zůstává incidence, morbidita a mortalita stabilní, pravděpodobně v důsledku zvýšení prevalence souvisejících rizikových faktorů u chirurgické populace.5
Agentura pro Zdravotnický Výzkum a Kvalitu (AHRQ) včetně míry pooperační dehiscence břišní stěny jako jeden z bezpečnost pacienta markery,10, který byl také přijat v jiných zemích, jako je Španělsko. Tato sazba se vypočítá pomocí databází vypouštění z nemocnice v USA a minimálních sad databází ve Španělsku(CMBD ve španělštině). I přes závažnost této komplikace, jsme nenašli žádné studie provedena na dopad této konkrétní značku AHRQ na nemocnost a úmrtnost a zdravotní péče a ekonomickou zátěž u pacientů s břišní chirurgie.
Tedy, pro účely analýzy rizikových faktorů PWD po přijetí do nemocnice, jsme studovali otázku u pacientů ve věku 18 let nebo starší přiznal, pomocí vzorek 87 španělské nemocnice v období 2008-2010, se snaží ovládat jiné zkreslující a interakce proměnných, jako jsou věk, pohlaví, typ nemocnice, závislostí a značný počet komorbidit. Podobně, dalším cílem této studie je analyzovat potenciální dopad této komplikace na úmrtnosti, prodloužení pobytů a nadměrné náklady u pacientů hospitalizovaných pro břišní chirurgii.
Metodytyp studie, vzorek a účastníci
retrospektivní observační studie ve vzorku španělských nemocnic.
Pro vzorek, aby byl reprezentativní na vnitrostátní a autonomní úrovni, a s přihlédnutím k stratifikace nemocnic podle klasifikace skupin nemocnic na základě jejich velikosti a složitosti Ministerstva Zdravotnictví,11 vícestupňové vzorkování bylo provedeno, a 87 španělské nemocnice všech španělských CCAAs byly vybrány, které jsou uvedeny v Dodatku.
na tomto Základě psané nebo digitalizované shrnutí anamnézy, diagnózy každého pacienta a používané postupy jsou kodifikována na základě pravidel z 9. Revize Mezinárodní Klasifikace Nemocí v Příčinách Smrti Seznamy (CIE9). Kódování a zadávání informací do databáze prováděli odborníci na zaznamenávání dat. Tyto databáze vypouštění z nemocnice nebo CMBD obsahovat informace o nemocnici, která poskytuje péči, demografické údaje o pacientovi (datum narození a pohlaví), data přijetí a propuštění, typ vstupného a typu výboje. Pro diagnózy hlavní příčiny a sekundárních diagnóz, vnějších příčin a postupů se používají kódy CIE9. Tyto databáze také zahrnují skupiny související s diagnózou (GRD) a každá nemocnice je zařazena do skupiny na základě její velikosti a složitosti péče.11 analýza byla omezena na pacienty, kteří byli po propuštění ve věku 18 let nebo starší.
proměnné
po definici AHQR byly případy PWD definovány jako případy s procedurálním kódem 54.61 CIE9 („uzavření narušení břišní stěny“). Podle souvisejících kritérií byly vyloučeny případy s pobyty kratšími než 2 dny, porodnické případy a případy u imunokompromitovaných pacientů. Všichni pacienti s operací břicha a bez PWD, kteří také splnili výše uvedená kritéria, byli zařazeni do srovnávací skupiny. Použili jsme kódy CIE9 pro 386 operací břicha a pánve popsaných AHRQ ve svých technických specifikacích.10 věk byl rozvrstven do následujících skupin: 18-34, 35-44, 45-54, 55-64, 65-74, 75-84 a 85 let nebo více. Značná skupina komorbidit byla identifikována (uvedená v tabulce 1) pomocí kódů CIE9 navržených Quanem et al.12 kódy CIE9 byly použity k definování poruch způsobených zneužíváním alkoholu, tabáku a jiných drogových závislostí.13
charakteristika pacientů s pooperační Dehiscencí břišní rány a bez ní.
| Proměnné | S pooperační dehiscence břišní rány (n=2294) | Bez pooperační dehiscence břišní rány (n=321600) | P |
|---|---|---|---|
| Počet (%) | Číslo (%) | ||
| Pohlaví | |||
| Ženy | 734 (32.0) | 150284 (46.7) | |
| Samci | 1560 (68.0) | 171316 (53.3) | |
| Věk (roky), průměr (95% CI) | 67.7 (67.1–68.2) | 59.6 (59.5–59.7) | |
| Alkohol-související poruchy | 177 (7.7) | 14524 (4.5) | |
| Tabák-související poruchy | 561 (24.4) | 53486 (16.6) | |
| Poruchy související s jinými léky | 24 (1.0) | 2126 (0.7) | .0236 |
| Typ operace: naléhavá vs naprogramován | 1218 (53.1) | 117737 (36.6) | |
| Komorbidity | |||
| Obezita | 144 (6.3) | 16939 (5.3) | .0310 |
| Hypertenze bez komplikací | 760 (33.1) | 92708 (28.8) | |
| Hypertenze s komplikacemi | 83 (3.6) | 7195 (2.2) | |
| Heart arrhythmias | 316 (13.8) | 23992 (7.5) | |
| Pulmonary circulation disorders | 35 (1.5) | 1982 (0.6) | |
| Valvulopathies | 62 (2.7) | 7191 (2.2) | .1322 |
| Deficit anaemia | 36 (1.6) | 4673 (1.4) | .6430 |
| Posthemorrhagic anaemia | 16 (0.7) | 2187 (0.7) | .9194 |
| Hydroelectrolytic disorders | 81 (3.5) | 3937 (1.2) | |
| Weight loss | 47 (2.0) | 3094 (1.0) | |
| Hypothyroidism | 58 (2.5) | 8801 (2.7) | .5422 |
| Coagulopathy | 51 (2.2) | 4261 (1.3) | .0002 |
| Previous myocardial infarction | 64 (2.8) | 5549 (1.7) | .0001 |
| Srdeční selhání | 161 (7.0) | 7411 (2.3) | |
| Cerebrovaskulární onemocnění | 40 (1.7) | 3740 (1.2) | .0099 |
| demence | 26 (1.1) | 2012 (0.6) | .0022 |
| Chronické plicní onemocnění | 398 (17.3) | 25327 (7.9) | |
| Revmatické onemocnění | 19 (0.8) | 2255 (0.7) | .4677 |
| peptický vřed | 57 (2.5) | 5690 (1.8) | .0097 |
| mírná hepatopatie | 60 (2.6) | 7857 (2.4) | .5941 |
| Diabetes bez chronických komplikací | 272 (11.9) | 36843 (11.5) | .5481 |
| Diabetes s chronickými komplikacemi | 27 (1.2) | 2635 (0.8) | .0587 |
| hemiplegie nebo paraplegie | 6 (0.3) | 662 (0.2) | .5579 |
| onemocnění Ledvin | 57 (2.5) | 2954 (0.9) | |
| Mírné nebo závažné hepatopatie | 28 (1.2) | 3105 (1.0) | .2135 |
| Rakovina, leukémie nebo lymfom | 1040 (45.3) | 98175 (30.5) | |
| Metastazující rakovina | 374 (16.3) | 33869 (10.5) | |
Analýza Dat
hlavním cílem bylo vypočítat riziko PWD mezi pacienty s břišní chirurgie. Sekundárními účely bylo stanovení úmrtnosti, délky pobytu a nákladů na nemocnici u pacientů s touto komplikací a bez ní. Náklady jsme vypočítali pomocí specifických nemocničních nákladů pro každou GRD stratifikovanou podle skupiny nemocnic na základě odhadů zveřejněných ministerstvem zdravotnictví za roky 2008-2010.11
byla provedena neměnná analýza k analýze vztahu mezi PWD a věkem, pohlavím, typem přijetí (urgentní vs plánované), poruchami závislosti a komorbiditami. Pak, vícerozměrné modely byly sestaveny za pomoci analýzy nepodmíněné logistické regrese k určení spojení těchto proměnných na výskyt PWD, a bylo zjištěno, že statistické významnosti byla
ResultsCharacteristics Pacientů
celkem 323894 léčených pacientů s břišní chirurgie byly identifikovány, z nichž 2294 (0.71%) prezentovány PWD. Charakteristiky pacientů s a bez DPOA jsou uvedeny v Tabulce 1. Pacienti s PWD byly starší (průměrný věk 67.7 let), převážně muži (68%), s vyšším naléhavé přijímací frekvence (53.1%) a s vyšším výskytem závislostí, a to zejména tabáku (24.4%) a alkoholu (o 7,7%). U mnoha studovaných komorbidit byla také vyšší prevalence.
analýza distribuce prevalence PWD (o 1000) podle skupin věku a pohlaví je znázorněna na obr. 1, vidíme, že prevalence se zvyšovala s věkem u obou pohlaví, ale od 35 let byla vyšší prevalence u mužů.
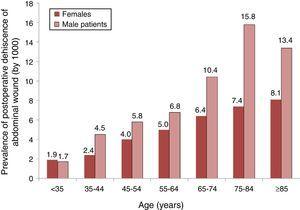
Prevalence pooperační dehiscence břišní rány u pacientů s břišní chirurgií a jejich distribuce podle skupin věku a pohlaví. Ceny od 1000. Ukázka 87 španělských nemocnic, 2008-2010.
Riziko Pooperační Dehiscence Břicha Rány nebo Jizvy
Tabulka 2 ukazuje výsledky vícerozměrné analýzy a můžeme vidět, že rizikové faktory jsou stále věk, mužské pohlaví, naléhavé přijetí vs plánované přijetí, zneužívání alkoholu poruchy, zneužívání tabáku a jiných drogových závislostí, obezity, vstupné s hydroelectrolytic poruchy, arytmie, městnavé srdeční onemocnění, onemocnění ledvin a rakoviny.
Logistický Regresní Model pro Pooperační Dehiscence Břišní Rány u Pacientů S Abdominální Chirurgii u Pacientů ve Věku 18 Let nebo Starší splňující Kritéria pro Zařazení a Vyloučení z AHRQ.
| Rizikové faktory | Upravit poměr šancí | 95% intervaly spolehlivosti | P |
|---|---|---|---|
| Skupin věk v letech (srovnání skupiny 18-34 let, a skupiny 35-44, 45-54, 55-64, 65-74, 75-84 a 85 nebo přes) | 1.25 | 1.22–1.29 | |
| Muž | 1.54 | 1.40–1.69 | |
| Naléhavé přijetí vs naprogramován vstupné | 2.04 | 1.87–2.23 | |
| zneužívání Alkoholu-související poruchy | 1.19 | 1.03–1.34 | .001 |
| zneužívání Tabáku-související poruchy | 1.26 | 1.14–1.40 | |
| Poruchy způsobené jinými drogových závislostí | 1.56 | 1.04–2.35 | .032 |
| Obezita | 1.49 | 1.26–1.77 | |
| Hydroelectrolytic poruchy | 1.63 | 1.30–2.05 | |
| Městnavé srdeční selhání | 1.71 | 1.44–2.03 | |
| Chronické plicní onemocnění | 1.63 | 1.45–1.82 | |
| onemocnění Ledvin | 1.27 | 1.11–1.45 | |
| Rakovina, leukémie nebo lymfom | 1.31 | 1.25–1.37 |
Připadající Úmrtnosti, Prodloužení Pobytů a Nadměrné Náklady
rozložení úmrtnosti mezi pacienty s PWD v závislosti na jejich věku a pohlaví skupina je znázorněno na Obr. 2, kde můžeme vidět postupné zvyšování úmrtnosti, zejména u mužů. Skupina s nejvyšší úmrtností byla u mužů ve věku 85 let nebo starších s PWD, kteří měli úmrtnost 38, 0%.
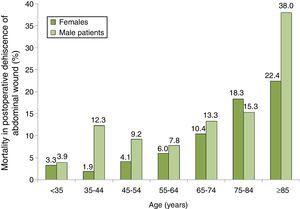
úmrtnost u 100 pacientů s pooperační dehiscencí břišní rány podle skupin věku a pohlaví. Ukázka 87 španělských nemocnic, 2008-2010.
multivariační analýza kovariance, které zahrnovaly věk, pohlaví, nemocnice, skupina, typ přijetí, a všechny závislosti a komorbidit bylo uvedeno výše, je uveden v Tabulce 3, a prokázal, že mezi pacienty s břišní chirurgie, ty s PWD měl mimořádný nadměrné úmrtnosti, s upravenou sazba 4,0% u těch, kteří neměli PWD a 8,3% mezi těmi, kdo to udělal: to znamená, 2,1:1 poměr. Pacienti s PWD měli průměrnou délku pobytu 15, 6 dne a překročení nákladů 14327 eur za propuštění.
přebytek úmrtnosti, prodloužení pobytů a dodatečné náklady způsobené abdominální pooperační Dehiscencí u pacientů s břišní chirurgií. Hodnoty upravené na vícerozměrnou analýzu kovariance.
| Pacienti bez PWD | Pacientů s PWD | |||
|---|---|---|---|---|
| Upravený odhad (95% CI) | P | Upravit odhad (95% CI) | P | |
| In-hospital mortality rate % | 4.0 (4.0–4.1) | 8.3 (7.6–9.0) | ||
| Nadměrné úmrtnosti v % u pacientů s PWD | 107.5 (90.0–120.0) | |||
| Délka pobytu ve dnech | 12.0 (11.9–12.0) | 27.6 (27.1–28.2) | ||
| Délka pobytu ve dnech v pacienti s PWD | 15.6 (15.2–16.2) | |||
| Náklady na propuštění, v eur | 11617 (11567-11667) | 25944 (25350-26538) | ||
| Dodatečné náklady v eur u pacientů s PWD | 14327 (13783-14871) | |||
Diskuse
V několika studiích, rizikové faktory pro PWD byly analyzovány,1-4,8 prediktivní modely byly připraveny a ověřeny,2,5-7 a jejich dopad na pooperační mortalita byla studována.3-9 ve Španělsku byly publikovány vynikající vědecké články o incidenci, rizikových faktorech, validaci prediktivních modelů a úmrtnosti této postchirurgické komplikace.4,7,8
byli jsme překvapeni nedostatkem studií této komplikace jako bezpečnostního markeru AHRQ pro pacienta. V USA, bylo prokázáno, že PWD marker má vynikající pozitivní prediktivní value14 a jeho použití se doporučuje jako nástroj k měření dodržování bezpečnostních pravidel pro chirurgické pacienty.14,15 zjistili jsme také absenci analýzy vlivu tohoto markeru na nadměrnou úmrtnost, prodloužení pobytů a související dodatečné náklady.
omezili jsme analýzu na proměnné platné při přijetí pacienta. Naše výsledky se spojují s výsledky mnoha dalších o významu věku, pohlaví, typu přijetí, závislostí a několika komorbidit jako rizikových faktorů této komplikace. V případě zneužívání alkoholu poruchy, naše výsledky se shodují se studií provedených ve Španělsku a dalších zemích již bylo zmíněno výše, odůvodněno vliv ethanolu na imunitní stav chirurgického pacienta.Výsledky 16,17 také odpovídají otázkám souvisejícím s užíváním tabáku, které jsou spojeny s nejvyšší mírou postchirurgických vedlejších účinků.18,19 Další rizikové faktory, jako jsou obezita, dehydratace a chronické srdeční, plicní, renální a onkologická onemocnění jsou široce popsány v hodnocení této komplikace,2,3 a ve studiích publikovaných ve Španělsku.4,7,8
Naše výsledky naznačují, že tato komplikace má ohromující dopad na nemocniční mortalitu, s přebytkem úmrtnost 107.5%, což zbytečného prodloužení pobytu 15,6 dnů a další náklady 14327 eur.
naše studie má několik omezení. Údaje, které jsme použili, jsou výhradně údaje uvedené v CMBD a nebyly doplněny dalšími údaji o pacientech. Během celé studie jsme použili definice poruch závislosti, PWD a komorbidit přiřazených lékaři v každém centru, a kodifikovány a zapsány do databáze kodéry. Dalším omezením je potenciální ztráta informací v důsledku skutečnosti, že ne všechny údaje nezbytné pro kodéry k vyplnění těchto kódů nebo kvůli variabilitě interpretace kodéry se objevují v anamnéze pacienta. Přísná kritéria pro zařazení a vyloučení pro tento marker AHRQ odstranění všech pacientů s pobytu méně než 2 dny, s imunosupresi a porodnické pacientky, které mohou mít vliv na srovnání s jinými série.
databáze jako CMBD mají také jasné výhody. Shromážděné údaje jsou obvykle zaznamenány ve všech nemocnici vypouštění a tím, že zahrnuje všechny případy, poskytují poměrně přesné odhady incidence, prevalence, přidružených onemocnění a úmrtnost z nemocí, jemuž v nemocnicích.20,21 tyto údaje mohou být analyzovány zpětně, na rozdíl od jiných návrhů, které vyžadovaly shromažďování potenciálních informací. Sběr dat po dlouhou dobu as velkým počtem pacientů, například v této studii, lze provést relativně rychle a snadno, a protože jsou údaje systematicky shromažďovány, snížení nákladů je významné. V těchto studiích může být méně výběrových předsudků, jako jsou ty, které jsou způsobeny odmítnutím pacientů nebo jejich zákonných zástupců podepsat souhlas a účastnit se studie.
vzhledem k velikosti vzorku a rozmanitosti nemocnic lze tyto výsledky zobecnit a nejsou omezeny na pacienty přijaté do jednoho nebo několika nemocničních Center. Dostupnost nákladů pro každou GRD stratifikovanou skupinami nemocnic a pro každý rok usnadňuje výpočet nákladových excesů pro PWD. Pokud víme, toto je první studie výpočtu nadměrné úmrtnosti, prodloužení pobytů a přesahující náklady připadající na PWD ovládání značného počtu proměnných na vstupné.
na Základě výsledků, velké množství preventivních opatření, která lze dovodit, a to nejen těch zaměřených na význam řádné chirurgické technique22 (včetně prevence infections23), ale také další, které jsou velmi důležité v předoperačním období, jako je kontrola hmotnosti a pacienta nutriční stav a abstinence od tabáku,24 alcohol25 a jiných drog, a to od stručné rady k převodu do rehabilitačního centra v případě potřeby. Všechna tato opatření přispět ke snížení nadměrné úmrtnosti u těchto pacientů, zlepšení jejich kvality života po propuštění (snížení zátěže problémů pacientů a jejich rodin), a aby se účinnější využívání zdrojů ve zdravotnictví.
financování
tato studie byla financována pomocí: a) dotací na financování biomedicínského výzkumu a zdravotnických věd v Andalusii na rok 2013. Zdravotnictví a Sociálních Věcí Oddělení správní Andalucía (PI−0271-2013), a (b) Vládní Oddělení pro Národní akční Plán (Podpora 2009I017, Projekt G41825811).
střet zájmů
autoři prohlašují, že nedochází ke střetu zájmů.